Upasuaji wa kongosho: ni kutishia maisha na kuna shida gani?

Kongosho ni sifa ya eneo lisilo ngumu sana kwa matibabu ya upasuaji. Uingiliaji wowote wa upasuaji unaweza kusababisha shida kadhaa - kutokwa na damu, kuvimba, vidonge vya purulent, kutolewa kwa enzymes zaidi ya chombo cha tezi, na uharibifu wa tishu zinazozunguka. Upasuaji wa kongosho ni hatua kubwa, na inafanywa tu ikiwa haiwezekani kufanya bila hiyo katika suala la kuokoa maisha ya mgonjwa.
Umuhimu na contraindication kwa matibabu ya upasuaji
Kongosho inahusishwa sana na duodenum 12, kibofu cha nduru, kwa hivyo, magonjwa ya viungo hivi vya mfumo wa digesheni yanaweza kutoa dalili kama hizo. Utambuzi tofauti unatakiwa kufafanua chanzo cha shida.
Sio magonjwa yote ya kongosho yanahitaji upasuaji. Njia za kihafidhina za matibabu zinafanikiwa kusimamia zingine. Kuna dalili kadhaa kamili na za jamaa za upasuaji wa kongosho.
Tumors na cysts ambazo kuzuia utokaji wa secretion ya glandular na, katika hali nyingine, kongosho ya papo hapo, inahitaji matibabu ya upasuaji. Magonjwa yafuatayo yanahitaji upasuaji wa dharura:
- pancreatitis ya papo hapo, ambayo inaambatana na necrotization (kifo) cha tishu,
- jipu la matumbo,
- majeraha ngumu na kutokwa damu kwa ndani.
Upasuaji kwa kongosho inaweza pia kufanywa katika kesi ya kozi kali ya ugonjwa, ambayo inaambatana na maumivu makali.
Mawe katika kongosho kwanza ni yote yaliyojaribu kuondolewa kwa njia za kihafidhina, hata hivyo, ikiwa fomu ni kubwa, basi mara nyingi njia pekee ya kuwaondoa ni operesheni ya upasuaji.
Katika aina ya 2 na ugonjwa wa kisukari 1, kuingilia upasuaji kunaweza kuhitajika kwa shida kubwa: shida za mishipa, nephropathy, pamoja na inayoendelea.
Sehemu za ngozi za kongosho
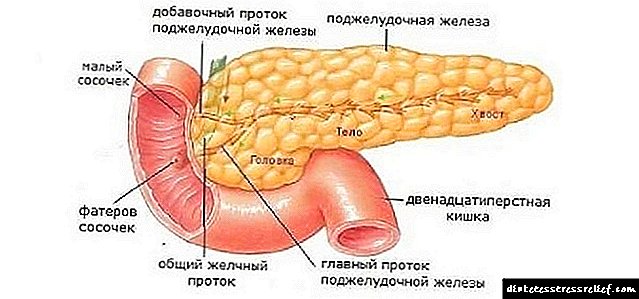
Kongosho ni-umbo-kabari, iko kwenye sehemu ya juu ya tumbo moja kwa moja nyuma ya tumbo. Kimsingi, kichwa kilicho nene, mwili katika mfumo wa prissi na mkia wa tezi hujulikana katika muundo wa chombo. Ni karibu na viungo vingi (figo kulia, tezi ya adrenal, duodenum, wengu, vena cava, aorta). Kwa sababu ya mpangilio huu ngumu, upasuaji wa kongosho unahitaji kazi dhaifu zaidi kutoka kwa daktari.
Aina za uingiliaji wa upasuaji kwenye kongosho
Kulingana na ugonjwa ambao matibabu hufanyika, kuna chaguzi kadhaa za shughuli za upasuaji:
- kuondolewa kwa tishu zilizokufa
- sehemu kamili au kamili ya chombo,
- mifereji ya cyst au jipu,
- kuondolewa kwa cysts na mawe, tumors ya tezi,
- kupandikiza tezi.
Kuingilia kunaweza kufanywa na njia ya wazi, wakati daktari anapata ufikiaji wa chombo kilichoendeshwa kwa njia ya kutokea kwa ukuta wa tumbo na katika eneo lumbar. Njia chache za kiweko za kuvuta pumzi pia hutumiwa (hizi ni pamoja na upasuaji wa kuchomwa kwa kuchomwa na laparoscopy), wakati michakato ya upasuaji inafanywa kupitia punctures ya ukuta wa tumbo.
Katika uwepo wa ugonjwa wa gallstone, upasuaji kwa kongosho ya papo hapo unaweza kuchukua na suluhisho lingine la gallbladder. Haja ya kuondolewa kwa upasuaji ni kwa sababu ya sababu ya kukosekana kwa utaftaji wa kawaida, bile huingia kwenye ducts za kongosho, siri za glandular stagnates ndani yao, na kuvimba hufanyika. Hali hii ni hatari sio kwa afya tu, bali pia kwa maisha ya mgonjwa.
Bila kujali njia ya operesheni, kuna hatari kubwa ya shida. Hasa, kupunguzwa kwa gongo la tezi kwa sababu ya kuongezeka kwa tishu nyembamba kunaweza kuibuka. Baada ya upasuaji kwa kongosho sugu, ili kuzuia uvimbe wa tishu zinazozunguka, kitanda cha posta kinakachomwa kwa maji iwezekanavyo, lakini hatari ya kuendeleza jipu bado ipo.
Shida za upasuaji
Shida za upasuaji wa kongosho ni kwa sababu ya kutoweza kufikiwa kwa kongosho kwa daktari wa upasuaji. Mara nyingi, uingiliaji huo hufanywa kulingana na dalili muhimu za papo hapo, yaani, wakati tishio kwa maisha ya mgonjwa linazidi hatari za njia ya matibabu ya upasuaji. Hatari sio tu operesheni yenyewe, lakini pia kipindi kigumu cha kazi.
Kipindi cha kazi
Wakati wa siku chache za kwanza baada ya upasuaji, mgonjwa hulishwa na suluhisho maalum kwa njia ya ndani kwa kutumia kiwiko. Baada ya siku tatu, unaweza kunywa, kisha kula chakula kilichopangwa kioevu bila kuongezwa kwa chumvi, viungo na sukari.
Ikiwa kuondolewa kamili au sehemu ya kongosho imefanywa, mgonjwa lazima achukue enzymes za chakula na chakula.
Vipengele vya operesheni na dalili
Unapoulizwa ikiwa upasuaji wa kongosho hufanywa, jibu ni ndio. Walakini, udanganyifu wa upasuaji hufanywa kwa sababu kali za matibabu. Ikiwa kuna angalau nafasi moja ya kuzuia utaratibu huu, madaktari wataitumia.
Kongosho wakati huo huo inamaanisha mfumo wa utumbo na endocrine, ina sehemu tatu - mkia, kichwa na mwili.
Kwa kuwa kongosho ina tezi ya tezi na ya kuunganika, ina mitandao mingi mnene ya ducts na mishipa ya damu, hii inasababisha utaftaji, huongeza uwezekano wa kutokwa na damu, tukio la fistulas.
Kwa sababu ya mzunguko wa damu wa pamoja na duodenum 12, katika uchoraji fulani, kuondolewa kwa viungo viwili kunahitajika, hata ikiwa ni mmoja tu kati yao aliyeathiriwa.
Operesheni ina shida zake, kwani chombo cha ndani kiko karibu na muhimu  miundo. Hii ni pamoja na lango la figo, aorta, ducts bile, mkuu vena cava, mishipa. Kunaweza kuwa na shida kwa sababu ya upasuaji. Kwa mfano, Enzymes za chakula zinazozalishwa zina uwezo wa kuishi kwa ukali kwa tishu zao.
miundo. Hii ni pamoja na lango la figo, aorta, ducts bile, mkuu vena cava, mishipa. Kunaweza kuwa na shida kwa sababu ya upasuaji. Kwa mfano, Enzymes za chakula zinazozalishwa zina uwezo wa kuishi kwa ukali kwa tishu zao.
Wakati wa upasuaji kwenye viungo vya karibu kuna hatari fulani ya kupata kongosho ya papo hapo.
Upasuaji wa kongosho una dalili zifuatazo:
- Michakato ya uchochezi ya papo hapo, peritonitis, necrosis ya tishu.
- Pathologies ambazo zinaonyeshwa na shida nyingi za purulent.
- Malezi ya hesabu katika ducts bile ya kongosho.
- Cyst, ikifuatana na maumivu makali.
- Pancreatitis sugu kwenye background ya maumivu makali.
- Tumor neoplasms ya asili mbaya na isiyo ya kweli.
- Necrosis ya kongosho.
Vipengele vya chombo cha ndani vinahitaji safari ya usawa na madaktari. Kwa hivyo, operesheni hufanywa tu na uwepo wa dalili muhimu, wakati matibabu ya kihafidhina ilisababisha kutofaulu.
Aina za kuingilia upasuaji
 Uingiliaji wa upasuaji unafanywa kulingana na mpango au kulingana na dalili za dharura. Mbele ya dalili za peritonitis, kutokwa na damu, kuchelewesha marufuku ni marufuku kabisa. Dalili kabisa ya dharura ni aina ya necrotic ya kongosho, ambayo inaambatana na foci ya vidonda vya purulent.
Uingiliaji wa upasuaji unafanywa kulingana na mpango au kulingana na dalili za dharura. Mbele ya dalili za peritonitis, kutokwa na damu, kuchelewesha marufuku ni marufuku kabisa. Dalili kabisa ya dharura ni aina ya necrotic ya kongosho, ambayo inaambatana na foci ya vidonda vya purulent.
Upasuaji kwa necrosis ya kongosho iliyoambukizwa - laparotomy ya wazi, necondola (ondoa tishu za necrotic), mifereji ya kitanda cha postoperative. Katika hali nyingi, baada ya muda mfupi, ni muhimu kutumia tena njia ya laparoscopic, kwani ni muhimu kuondoa tena tishu zilizokufa.
Pancreatic Frey ndio utaratibu wa kawaida wa upasuaji. Utaratibu ni kurekebisha kichwa cha chombo, wakati duodenum imehifadhiwa.
- Kuondolewa kwa tezi (resection) ni utaratibu ngumu zaidi wa upasuaji unaohitaji daktari wa upasuaji aliye na sifa, kwa kuwa daktari mara nyingi hufanya maamuzi muhimu tayari wakati wa operesheni. Operesheni inachukua muda gani? Kwa wastani, inachukua masaa 7-9 ya wakati.
- Subtotal pancreatectomy - ondoa sehemu tu ya kiumbe cha ndani. Sehemu ndogo tu imesalia, iko kwenye duodenum.
- Jumla ya kongosho - ondoa kongosho kabisa, wakati eneo la duodenum limekamatwa. Dalili: Vidonda vibaya vya kutosha, kuzidisha mara kwa mara kwa kongosho sugu. Ili kuzuia kuzidisha jumla katika hatua za mwanzo za kongosho, dialysis ya peritone inapendekezwa.
- Tiba ya upasuaji kwa cysts inafanywa kwa kutumia laparoscopy. Manufaa: kuvumiliwa vizuri, shida baada ya upasuaji kwenye kongosho huunda mara chache sana. Utaratibu unafanywa chini ya usimamizi wa Scan ya Ultra.
Uingiliaji wa sukari ya kongosho husaidia kurekebisha michakato ya metabolic. Kupandikiza kwa kongosho hufanywa kwa wagonjwa wa kisukari na kupandikizwa kwa seli za islet ya tishu za chombo hufanyika. Katika hali nyingi, shughuli kama hizo hufanywa katika kliniki ya kibinafsi, gharama hutofautiana sana. Usifanye wakati wa ujauzito.
Uingiliaji huo ni muhimu kwa sababu ugonjwa wa sukari husababisha maendeleo ya shida ya ugonjwa wa kisukari - wagonjwa huwa vipofu, wanakabiliwa na kutokuwa na figo, ugonjwa wa kidonda wa tumbo, na shida ya mfumo wa moyo na mishipa. Mawasilisho anuwai ya madaktari kuhusu shida hizi yanaweza kupatikana kwenye mtandao.
Utaratibu wa upasuaji unaokadiriwa:
- Mgonjwa hupokea anesthesia na kupumzika kwa misuli.
- Udhihirisho wa kongosho.
- Kuondoa giligili ya mwili kutoka kwa begi la kuchora ambalo hutenganisha kiunga na tumbo.
- Kushona kwa mapumziko ya uso.
- Kufungua na kuziba kwa hematomas.
- Ikiwa kuna kupasuka kwa kongosho, basi suture hufanywa kwenye maeneo yaliyoharibiwa, na ducts za kongosho hutibishwa.
- Na shida na mkia, sehemu inafurahishwa.
- Ikiwa mabadiliko yanaathiri kichwa, ondoa sehemu na sehemu ya duodenum.
- Mifereji ya sanduku ya kujifunga.
Uingiliaji wa upasuaji wa madaktari unaweza kufanywa kupitia necondolaomy - tishu zilizokufa hutolewa, resection (kamili au sehemu ya kuondolewa), mifereji ya maji ya utupu na neoplasms ya cystic.
Je! Haja ya matibabu ya upasuaji huibuka lini?
Haja ya matibabu ya kongosho (kongosho) inaonekana wakati kuna tishio kwa maisha, na vile vile katika hali ya kutokuwa na ufanisi wa matibabu ya kihafidhina ya zamani.
Dalili za kuingilia upasuaji ni pamoja na:
- pancreatitis ya papo hapo na edema inayoongezeka, isiyoweza kutumika kwa tiba ya dawa,
- ugumu wa ugonjwa - ugonjwa wa ugonjwa wa kongosho, ugonjwa wa ngozi ya hemorrhagic, ngozi, pseudocyst, fistula,
- pancreatitis ya muda mrefu ya muda mrefu na mabadiliko yaliyowekwa katika muundo wa tishu: atrophy, fibrosis au ducts (deformation, stenosis) na ukiukwaji mkubwa wa kazi,
- ukiukaji wa patency ya ducts kwa sababu ya calculi iliyopo,
- fomu mbaya na mbaya,
- majeraha.
Ugumu katika upasuaji wa tumbo
Vipengele vya muundo wa anatomiki na eneo la kongosho husababisha hatari kubwa ya shida zinazotishia maisha wakati wa operesheni ya tumbo.
Parenchyma ya chombo ina tishu za tezi na zinazojumuisha, ni pamoja na mtandao ulioenea wa mishipa ya damu na ducts. Tishu ya tezi ni dhaifu, dhaifu: hii inachanganya kupeana, mchakato wa kuwaka huongezeka, kutokwa na damu kunaweza kutokea wakati wa operesheni.
Kwa sababu ya ukaribu wa tezi ya viungo muhimu vya kumengenya na vyombo vikubwa (aorta, ya juu na duni ya vena cava, mishipa na mishipa ya figo za kushoto ziko kwenye eneo la mkia wa pancreatic), kuna hatari ya juisi ya kongosho inayoingia kitandani cha mishipa na ukuzaji wa mshtuko au viungo vya karibu nao. uharibifu wa kina kwa sababu ya kumengenya na Enzymes hai. Hii hutokea wakati tezi au ducts zake zinaharibiwa.
Kwa hivyo, upasuaji wowote wa tumbo hufanywa kulingana na dalili kali, baada ya uchunguzi kamili na maandalizi ya mgonjwa.
Ugumu unaowezekana wa uingiliaji usio na uvamizi
Mbali na uingiliaji wa upasuaji wa classical, taratibu za upasuaji ambazo hazijatumiwa hutumiwa katika matibabu ya ugonjwa wa kongosho. Hii ni pamoja na:
- laparoscopy
- radiosurgery - lengo la ugonjwa huathiriwa na mionzi yenye nguvu kupitia kisu cha cyber, njia haiitaji mawasiliano na ngozi,
- kilio - kufungia kwa tumor,
- upasuaji wa laser
- ultra sound za kudumu.
Mbali na cyber-kisu na laparoscopy, teknolojia zote zinafanywa kupitia probe iliyoingizwa ndani ya lumen ya duodenum.
Kwa matibabu na laparoscopy, milango 2 au zaidi ya cm 0.5-1 hufanywa kwenye ukuta wa tumbo wa nje kwa uanzishwaji wa laparoscope na eye eyetulators - vyombo maalum vya kuingilia upasuaji. Maendeleo ya operesheni kulingana na picha kwenye skrini inadhibitiwa.
Hivi majuzi, njia isiyo na damu kutumia x-ray endoscope na endokopu ya echo imekuwa ikitumika mara nyingi zaidi. Chombo maalum kilicho na mshono wa macho huingizwa kwa njia ya mdomo ndani ya duodenum na udanganyifu wa upasuaji wa ducts za kongosho au kibofu cha mkojo hufanywa chini ya x-ray au udhibiti wa ultrasound. Ikiwa ni lazima, stent imewekwa kwenye bweni iliyofupishwa au imefungwa na jiwe au kitambaa, hesabu huondolewa, patency inarejeshwa.
Kuhusiana na utumiaji wa vifaa vya hali ya juu, njia zote za uvamizi na zisizo na damu zinafaa na mbinu bora ya uingiliaji iliyofanywa na mtaalamu aliyehitimu. Lakini hata katika hali kama hizi, shida fulani hujitokeza kwa daktari kuhusiana na:
- na ukosefu wa nafasi ya kutosha ya kudanganya,
- na mawasiliano magumu wakati wa kulaa,
- na kutokuwa na uwezo wa kufuatilia vitendo moja kwa moja kwenye uwanja wa upasuaji.
Kwa hivyo, shida baada ya operesheni iliyofanywa kwa upole ni nadra sana katika hali ya:
- kutokwa na damu
- maambukizi
- maendeleo zaidi ya jipu au malezi ya cyst ya uwongo.
Kwa mazoezi, tofauti kati ya njia zinazovamia na zisizo kuvamizi kutoka kwa laparotomy ni:
- kukiwa na shida
- salama
- kwa kifupi matibabu katika hospitali,
- katika ukarabati haraka.
Njia hizi zimepokea hakiki nzuri kutoka kwa wataalamu na hutumiwa hata kutibu watoto.
Je! Maisha ya upasuaji wa kongosho yanatishia?
Magonjwa ya kongosho yanaendelea na maendeleo. Katika hali nyingi, ugonjwa wa ugonjwa haifai kwa maisha: ikiwa utambuzi usiofaa, matibabu au hali mbaya inaweza kuwa mbaya. Inahitajika kufanya upasuaji haraka iwezekanavyo na dalili zinazopatikana.
Uingiliaji wa upasuaji ni utaratibu ngumu na mrefu na, kulingana na takwimu, unaambatana na vifo vingi. Lakini hii haimaanishi kuwa ni hatari kuendeshwa. Ugonjwa wa kongosho ni kali sana hivi kwamba kwa dalili za upasuaji kuokoa maisha na afya haiwezekani kukataa matibabu kali. Tayari katika mchakato wa kudanganywa kwa upasuaji, inawezekana kutabiri hali zaidi ya mgonjwa na tukio la shida.
Huduma ya utunzaji katika hospitali
Katika kipindi cha kazi, kuzorota kwa sababu ya shida za ghafla kunaweza kutokea.Kinachojulikana zaidi ni kongosho ya papo hapo, haswa ikiwa utaratibu wa upasuaji umeenea kwa duodenum (duodenum), tumbo, au ducts ya gallbladder na kongosho. Inaendelea kama necrosis ya kongosho: mgonjwa huanza kupata maumivu makali ya tumbo, homa, kutapika, leukocytosis ya damu, ESR iliyoinuliwa, viwango vya juu vya amylase na sukari. Ishara hizi ni matokeo ya kuondolewa kwa sehemu ya kongosho au viungo vya karibu. Zinaonyesha kuwa kumekuwa na maendeleo ya mchakato wa purulent, na jiwe au damu inaweza pia kuondoka.
Mbali na kongosho ya papo hapo, kuna hatari ya shida zingine za baada ya kazi. Hii ni pamoja na:
- kutokwa na damu
- peritonitis
- kushindwa kwa hepatic-figo,
- necrosis ya kongosho,
- ugonjwa wa kisukari.
Kwa kuzingatia uwezekano mkubwa wa maendeleo yao, mara baada ya upasuaji, mgonjwa huingia kwenye kitengo cha utunzaji mkubwa. Wakati wa mchana yeye yuko chini ya uchunguzi. Ishara muhimu zinafuatiliwa: shinikizo la damu, ECG, kiwango cha mapigo, joto la mwili, hemodynamics, sukari ya damu, hematocrit, hesabu za mkojo.
Wakati wa kukaa katika kitengo cha utunzaji mkubwa, mgonjwa hupewa lishe ya 0 - njaa kamili. Kunywa tu kunaruhusiwa - hadi lita 2 kwa njia ya maji ya madini ya alkali bila gesi, mchuzi wa rosehip, chai iliyotengenezwa dhaifu, na compote. Kiasi gani cha maji unahitaji kunywa, daktari anahesabu. Kujaza tena protini, mafuta na wanga hufanywa kupitia utawala wa uzazi wa protini maalum, suluhisho la lipid-chumvi lipid. Kiasi kinachohitajika na muundo wake pia huhesabiwa na daktari mmoja mmoja kwa kila mgonjwa.
Ikiwa hali ni thabiti, mgonjwa huhamishiwa kwa idara ya upasuaji baada ya masaa 24. Huko, matibabu zaidi, utunzaji unafanywa, chakula cha lishe kimewekwa kutoka siku ya tatu. Tiba ngumu, pamoja na lishe maalum, imewekwa pia mmoja mmoja, kwa kuzingatia operesheni, hali, na uwepo wa shida.
Katika hospitali mgonjwa hukaa kwa muda mrefu. Urefu wa wakati hutegemea patholojia na kiwango cha upasuaji. Angalau miezi 2 ni muhimu kurejesha digestion. Katika kipindi hiki, lishe inarekebishwa, sukari ya damu na enzymes zimedhibitiwa na kurekebishwa. Kwa kuwa upungufu wa enzyme na hyperglycemia inaweza kutokea baada ya upasuaji, tiba ya uingizwaji ya enzyme na dawa za hypoglycemic imewekwa. Huduma ya postoperative ni muhimu kama upasuaji uliofanikiwa. Inategemea sana katika siku zijazo mtu ataishi na ahisi.
Mgonjwa ameamriwa katika hali thabiti na likizo ya wazi ya mgonjwa kwa matibabu zaidi ya nje. Katika hatua hii, mfumo wake wa kumengenya umejirekebisha kwa hali mpya, na utendaji wake umerejeshwa. Mapendekezo yanaelezea hatua muhimu za ukarabati, matibabu ya dawa, na lishe. Inajadiliwa na mgonjwa ambayo regimen lazima atazingatia, nini cha kula ili asiepuke tena.
Ukarabati wa mgonjwa
Wakati wa ukarabati baada ya upasuaji kwenye kongosho unaweza kutofautiana. Wanategemea patholojia, idadi ya uingiliaji mkubwa uliofanywa, magonjwa yanayowakabili na mtindo wa maisha. Ikiwa matibabu ya upasuaji yalisababishwa na necrosis ya kongosho ya kina au saratani ya kongosho na sehemu kamili au ya jumla ya kongosho na viungo vya jirani vilifanywa, basi itachukua miezi mingi ili kuurudisha mwili, baadhi kwa mwaka. Na baada ya kipindi hiki, itabidi kuishi katika hali ya kutuliza, kufuata chakula kikali, ukichukua dawa za kawaida kila wakati.
Nyumbani, mtu huhisi udhaifu wa kila wakati, uchovu, uchovu. Hii ni hali ya kawaida baada ya operesheni kubwa. Ni muhimu kufuata serikali na kupata usawa kati ya shughuli na kupumzika.
Wakati wa wiki 2 za kwanza baada ya kutokwa, mapumziko kamili (ya kiakili na ya kisaikolojia), lishe na dawa imewekwa. Regimen ya kuashiria inamaanisha kupacha kwa mchana, ukosefu wa mkazo na dhiki ya kisaikolojia. Kusoma, kazi za nyumbani, kutazama runinga haipaswi kuongeza hisia za uchovu.
Unaweza kwenda nje kwa wiki 2. Kutembea katika hewa safi na hatua ya kupendekezwa inashauriwa, hatua kwa hatua kuongeza muda wao. Shughuli ya mwili inaboresha ustawi, huimarisha moyo na mishipa ya damu, huongeza hamu ya kula.
Itawezekana kufunga karatasi ya ulemavu na kurudi kwenye shughuli za kitaalam baada ya karibu miezi 3. Lakini hii sio kipindi kabisa - yote inategemea hali ya afya na vigezo vya kliniki na maabara. Katika wagonjwa wengine, hii hufanyika mapema. Baada ya shughuli nzito kwa sababu ya kupoteza uwezo wa kufanya kazi, wengi hupewa kikundi cha walemavu kwa mwaka mmoja. Wakati huu, mgonjwa anaishi, kufuata chakula, ratiba, inachukua tiba iliyowekwa ya dawa, hupitia taratibu za physiotherapeutic. Daktari wa gastroenterologist au mtaalamu wa uchunguzi huchunguza mgonjwa, anaangalia vigezo vya maabara ya damu na mkojo, na hubadilisha matibabu. Mgonjwa pia hutembelea mtaalamu katika uhusiano na ugonjwa wa tezi ya endocrine: baada ya shughuli kubwa kwenye kongosho, ugonjwa wa sukari huibuka. Vipi ataishi wakati huu inategemea kufuata kabisa ushauri wa madaktari.
Baada ya wakati uliowekwa, mgonjwa tena hupitisha MSEC (tume ya mtaalam wa matibabu na kijamii), ambayo inashughulikia suala la uwezekano wa kurudi kazini. Hata baada ya kurejeshwa kwa hali ya mwili na hali ya kijamii, watu wengi watahitaji kutumia dawa kwa maisha, kujizuia katika chakula.
Matibabu ya postoperative
Mbinu za matibabu hubuniwa na daktari baada ya kusoma data ya uchunguzi kabla na baada ya upasuaji, kwa kuzingatia hali ya mgonjwa. Pamoja na ukweli kwamba afya ya binadamu na ustawi wa jumla hutegemea njia iliyochaguliwa ya matibabu ya upasuaji na ubora wa hatua za ukarabati, vifo baada ya upasuaji vinabaki juu. Chaguo la mkakati sahihi wa matibabu sio muhimu kuainisha ishara muhimu, lakini pia kuzuia kurudi tena kwa ugonjwa huo, kufikia msamaha thabiti.
Hata hospitalini, mgonjwa huwekwa tiba ya uingizwaji kwa namna ya Enzymes na insulini, kipimo na mzunguko wa utawala huhesabiwa. Katika siku zijazo, gastroenterologist na endocrinologist kurekebisha tiba hiyo. Katika hali nyingi, hii ni matibabu ya maisha yote.
Wakati huo huo, mgonjwa huchukua dawa kadhaa za vikundi tofauti:
- antispasmodics na analgesics (mbele ya maumivu),
- IPP - proteni inhibitors,
- hepatoprotectors (ikiwa ni shida ya kazi ya ini),
- inayoathiri ubia,
- kurekebisha kinyesi,
- multivitamini na madini,
- sedatives, antidepressants.
Dawa zote zimewekwa na daktari, yeye pia hubadilisha kipimo.
Sharti la kurekebisha hali hiyo ni muundo wa mtindo wa maisha: kukataa pombe na ulevi mwingine (sigara).
Lishe ya lishe ni moja ya vipengele muhimu vya matibabu tata. Utabiri zaidi unategemea kufuata kali kwa lishe: hata ukiukwaji mdogo katika lishe inaweza kusababisha kurudi tena. Kwa hivyo, vizuizi kwa chakula, kukataa kunywa pombe na kuvuta sigara ni sharti la mwanzo wa kusamehewa.
Baada ya kutokwa kutoka hospitalini, lishe inalingana na jedwali Na. 5P kulingana na Pevzner, chaguo la kwanza, katika fomu ya rubbed (miezi 2), na mwanzo wa kusamehewa, inabadilika kuwa Na. 5P, chaguo la pili, fomu isiyo ya kusugua (miezi 6-12). Katika siku zijazo, uteuzi wa nambari ya meza 1 katika matoleo anuwai inawezekana.
Ili kupona kutoka kwa operesheni, vizuizi vikali vya chakula vitapaswa kuzingatiwa kwa miezi sita. Katika siku zijazo, lishe inapanua, mabadiliko katika lishe hufanyika, bidhaa mpya huletwa. Lishe sahihi:
- mara kwa mara na kugawanyika - kwa sehemu ndogo mara mara 6 kwa siku (baadaye kubadilishwa: mzunguko wa ulaji wa chakula hupunguzwa mara 3 na vitafunio mara 2 kwa siku),
- joto
- ardhi kwa msimamo thabiti,
- iliyochomwa au kwa kuchemsha na kuumwa.
Katika hatua zote za ugonjwa, pamoja na msamaha, mafuta, kukaanga, viungo, viungo vyenye kuvuta ni marufuku. Kutunga menyu, meza maalum hutumiwa na kiashiria cha orodha ya bidhaa zinazoruhusiwa na zilizokatazwa, kalori zao.
Mabadiliko yoyote katika lishe yanakubaliwa na daktari. Lishe baada ya upasuaji wa kongosho inapaswa kufuatwa kwa maisha yote.
Mazoezi ya tiba ya mwili
Mazoezi ya tiba ya mwili (LFK) ni hatua muhimu katika kurudisha mwili. Imeteuliwa juu ya kufikia msamaha kamili. Katika kipindi cha papo hapo na baada ya upasuaji kwa wiki 2-3, shughuli zozote za mwili ni marufuku kabisa. Tiba ya mazoezi inaboresha hali ya jumla ya mtu, hali yake ya kiwmili na kiakili, inathiri hali ya kawaida ya kazi sio kongosho tu, bali pia viungo vingine vya kumeng'enya, inaboresha hamu ya kula, inarekebisha hali ya kawaida, inapunguza ujanja, na huondoa msongamano wa bile kwenye ducts.
Wiki 2 baada ya kutokwa, kutoruhusiwa, baadaye daktari huamuru seti maalum ya mazoezi na mazoezi ya mwili kwa kongosho na vyombo vingine vya kumengenya. Pamoja na mazoezi ya asubuhi na mazoezi ya kupumua, huamsha digestion, huimarisha mwili, na huongeza msamaha.
Ni wangapi wanaishi baada ya upasuaji wa kongosho?
Baada ya upasuaji, watu wanaofuata mapendekezo yote ya matibabu wanaishi kwa muda mrefu. Ubora na matarajio ya maisha hutegemea nidhamu, serikali iliyopangwa vizuri ya kazi na kupumzika, lishe, na kukataa pombe. Ni muhimu kudumisha hali ya kusamehewa na kuzuia kurudi tena kwa ugonjwa huo. Magonjwa yanayohusiana, umri, hafla zinazoendelea za kipindi zina jukumu. Ikiwa unataka na kufuata sheria za msingi, mtu anahisi afya na kamili.
Huduma ya uvumilivu
Kwa sababu ya hatari ya shida ya mgonjwa aliyehudumiwa, huhamishiwa kwenye kitengo cha utunzaji mkubwa. Siku ya kwanza baada ya operesheni, ufuatiliaji wa mara kwa mara wa shinikizo, vigezo vya mwili na kemikali ya mkojo, hematocrit na sukari ya damu, pamoja na vigezo vingine muhimu hufanywa.
 Mgonjwa huhamishiwa matibabu ya nyumbani chini ya uangalizi mahali pa makazi ya mgonjwa baada ya kutosha, kulingana na daktari, kupona.
Mgonjwa huhamishiwa matibabu ya nyumbani chini ya uangalizi mahali pa makazi ya mgonjwa baada ya kutosha, kulingana na daktari, kupona.
Siku ya pili ya mgonjwa baada ya upasuaji, katika hali thabiti, huhamishiwa kwa idara ya upasuaji, ambapo matibabu tata yaliyowekwa na daktari yanaendelea, uchunguzi. Wafanyikazi hutoa huduma kulingana na ukali wa hali hiyo, asili ya uingiliaji na uwepo wa shida.
Tiba ya lishe
Lishe na lishe yenye afya inachukua jukumu muhimu katika ukarabatiji wa baada ya matibabu ya wagonjwa wanaofanyiwa upasuaji wa kongosho. Siku mbili za kwanza mgonjwa anaonyeshwa njaa, siku ya tatu, unaweza kubadili lishe isiyo na lishe.
Wiki ya kwanza baada ya operesheni, unapaswa kula chakula kilichochomwa, basi unaweza kujumuisha vyakula vya kuchemsha katika lishe. Baada ya siku 7- 7, ikiwa hali ya mtu aliyeendeshwa inaruhusu, inaruhusiwa kula nyama iliyokonda na samaki kwa kiwango kidogo. Kutoka kukaanga, yenye mafuta na viungo, unapaswa kuzuia kabisa.
Dawa
Inashauriwa kuchukua dawa zilizo na enzymes au kuchangia uzalishaji wao. Dawa kama hizo husaidia kuboresha utendaji wa mfumo wa mmeng'enyo wa chakula na kupunguza hatari ya shida. Kukosa kuchukua dawa kunasababisha hatari kubwa za shida:
- kuongezeka kwa malezi ya gesi,
- bloating
- kuhara na maumivu ya moyo.
Ikiwa operesheni ya kupandikiza ya chombo imefanywa, mgonjwa atapewa dawa zinazokandamiza kinga. Hii ni muhimu kuzuia kukataliwa.
Maisha baada ya kuondolewa kwa chombo au sehemu yake
Baada ya kukamilisha kabisa kongosho au kuondolewa kwa sehemu yake tu, mtu anaweza kuishi kwa miaka mingi, ikiwa matibabu ya kutosha yatapita, atachukua dawa zilizowekwa na daktari na kula sawa.
Kongosho ina jukumu muhimu katika maisha ya mwili wa binadamu. Inazalisha Enzymes za mwilini na homoni zinazosimamia kimetaboliki ya wanga. Katika kesi hii, kazi za homoni na enzymatic zinaweza kulipwa fidia na tiba iliyochaguliwa vizuri ya uingizwaji.
Ikiwa, kama matokeo ya udanganyifu wa upasuaji, resection ya chombo nzima au sehemu yake ilifanywa, ni muhimu sana kutazama lishe hiyo hadi mwisho wa maisha (mara nyingi mara nyingi kwa sehemu ndogo), kuondoa kabisa ulevi. Ulaji wa dawa zenye zenye enzyme huonyeshwa. Inahitajika kudhibiti kwa uhuru kiwango cha sukari ya damu kuhusiana na hatari ya ugonjwa wa sukari.
Kufanikiwa kwa hatua za ukarabati kunategemea sana nidhamu ya mgonjwa. Ukifuata mapendekezo yote ya matibabu, mwili utabadilika kwa wakati kwa hali mpya, mgonjwa atajifunza kujidhibiti na kudhibiti na ataweza kuishi maisha ya kawaida.