Vipengele vya upasuaji wa kongosho
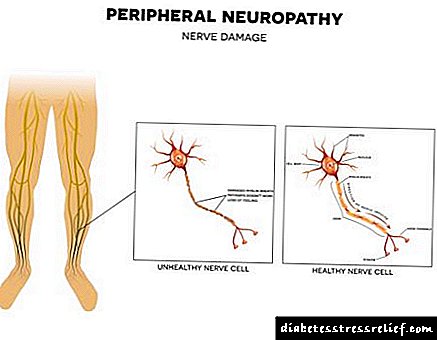
Kongosho iko karibu na safu ya mgongo na vyombo vikubwa vya nafasi ya kurudi nyuma, kuvimba ni kidonda cha kawaida cha chombo. Shughuli za dharura katika kongosho ya papo hapo hufanywa katika masaa ya kwanza au siku za ugonjwa, kuingilia upasuaji kwa kuchelewa kunaonyeshwa wiki 2 baada ya maendeleo ya ugonjwa wa ugonjwa. Shuguli zilizopangwa hufanywa kuzuia kurudi tena kwa kongosho ya papo hapo na tu kwa kukosekana kwa sehemu ya necrotic.
Dalili za kuingilia kati
Dalili za upasuaji ni:
- uchochezi wa papo hapo na necrosis ya kongosho na peritonitis,
- kutofaulu kwa matibabu ya madawa ya kulevya kwa siku 2,
- maumivu makali na ugonjwa wa ugonjwa,
- majeraha ya kutokwa na damu
- neoplasms anuwai,
- jaundice yenye kuzuia
- ngozi (mkusanyiko wa pus),
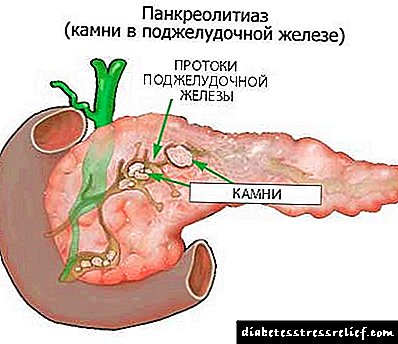
- calculi kwenye gallbladder na ducts,
- cysts inayoambatana na maumivu,
- pancreatitis sugu na maumivu makali.

Matibabu ya upasuaji inafanya mchakato wa patholojia kuwa mzuri, maumivu hupungua kwa siku 2-3 baada ya upasuaji. Udhihirisho muhimu wa ugonjwa kali wa kukabili ni ukosefu wa Enzymes.
Kabla ya upasuaji ,amua kiwango cha uharibifu wa kongosho. Hii ni muhimu kuchagua njia ya kufanya operesheni. Upangaji wa hospitali ni pamoja na:
- Njia wazi. Hii ni laparotomy, kufungua tupu na mifereji ya fomu ya maji ya cavity yake mpaka utakaso kamili.
- Mifereji ya laparoscopic. Chini ya udhibiti wa laparoscope, jipu hufunguliwa, tishu za necrotic za purulent huondolewa, na njia za mifereji ya maji huwekwa.
- Mifereji ya ndani. Tupu hufunguliwa kupitia nyuma ya tumbo. Operesheni kama hiyo inaweza kufanywa na laparotomy au upatikanaji wa laparoscopic. Matokeo ya operesheni hiyo ni kutolewa kwa yaliyomo kwenye jipu kupitia fistula ya bandia ndani ya tumbo. Cyst hupunguka hatua kwa hatua (iliyokuwa imejaa), ufunguzi bandia baada ya upasuaji huimarishwa haraka.
Tiba inaboresha mali ya damu, kupunguzwa kwa shida za microcirculatory huzingatiwa.
Lishe baada ya upasuaji kwa kongosho ya papo hapo
Katika kipindi cha baada ya kazi, mgonjwa lazima azingatie sheria maalum za lishe. Baada ya upasuaji, siku 2, kufunga kamili ni muhimu. Basi, unaweza kuingia katika mlo:
- mayai yaliyokatwa
- uji wenye kuchemsha sana,
- supu ya mboga
- jibini la Cottage
- watapeli.
Siku 7-8 za kwanza baada ya upasuaji, milo inapaswa kuwa ya kuagana. Chakula kinapaswa kuchukuliwa hadi mara 7-8 wakati wa mchana. Saizi ya kutumikia haipaswi kuzidi g 300. Sahani inapaswa kuchemshwa au kuchemshwa. Porridge imechemshwa tu juu ya maji, crackers inahitaji kulowekwa katika chai. Matumizi ya mboga safi, puddings na jelly.
Kuanzia wiki 2 baada ya upasuaji, mgonjwa anapaswa kuambatana na lishe iliyowekwa kwa pathologies ya mfumo wa utumbo. Anapendekezwa kwa miezi 3. Unaweza kutumia:
- aina ya mafuta kidogo ya samaki na samaki, kuku,
- mayai ya kuku (si zaidi ya pcs 2 kwa siku),
- jibini la Cottage
- sour cream
- mchuzi wa rosehip,
- vinywaji vya matunda
- mboga
- siagi au mafuta ya mboga kama kuongeza kwa sahani.
Kunywa pombe baada ya upasuaji ni contraindicated.
Kupona katika hospitali huchukua hadi miezi 2, wakati ambao njia ya kumengenya lazima ibadilishe na hali zingine za kufanya kazi, ambayo ni ya msingi wa mchakato wa enzymatic.
Matokeo yanayowezekana na shida
Baada ya matibabu ya upasuaji wa kongosho, athari zingine hazitengwa:
- kutokwa na damu ghafla ndani ya tumbo
- mtiririko wa damu usiokuwa wa kawaida katika mwili,
- kuzorota kwa wagonjwa wenye ugonjwa wa kisukari,
- puritis peritonitis,
- shida ya kutokwa na damu
- kuambukiza pseudocyst
- utendaji wa kutosha wa mfumo wa mkojo na ini.
Shida ya kawaida baada ya upasuaji ni pancreatitis ya purulent. Ishara zake:
- homa
- kuonekana kwa maumivu makali tumboni na ini,
- kuzorota kwa mshtuko,
- leukocytosis
- viwango vya kuongezeka kwa amylase katika damu na mkojo.

Ishara ya peritonitis ya purulent ni homa.
Matibabu ya upasuaji wa kongosho sugu kawaida huwa haiwezi kuondoa mabadiliko yanayotokea tayari ya kongosho. Katika suala hili, hatua za upasuaji nyingi zinaweza kuelekezwa tu kwa matibabu ya shida za kongosho na kuondoa maumivu. Katika mchakato wa kuchagua njia ya operesheni, utunzaji wa kazi ya siri ya tezi ya siri na vifaa vyake vya islet inapaswa kutolewa.
Dalili za matibabu ya upasuaji wa kongosho sugu:
- stenosis ya tubular ya sehemu ya terminal ya duct ya kawaida ya bile,
- stenosis ya duodenal,
- stenosis ya duct kuu ya kongosho,
- pancreatic ascites (furaha),
- shinikizo la sehemu ya portal,
- kutokwa na damu kwa ndani,
- dalili za maumivu zisizo za kihafidhina
- saratani ya kongosho inayoshukiwa.
Katika safu ya uingiliaji wa upasuaji iliyofanywa kwa kongosho sugu, kuna idadi kubwa ya shughuli anuwai kwenye kongosho yenyewe na kwa viungo vilivyo karibu nayo. Kiasi cha upasuaji imedhamiriwa na asili, ujanibishaji na ukali wa mabadiliko ya kisaikolojia katika kongosho na viungo vya karibu, na mara nyingi kuna haja ya mchanganyiko wa mbinu kadhaa za upasuaji.
Skuli za kutengwa kwenye gallbladder na ducts, na vile vile juu ya tumbo, hufanywa katika kesi ya kongosho sugu, ambayo ilitokea dhidi ya historia ya cholelithiasis au kidonda cha tumbo la tumbo au duodenum kwa kukosekana kwa mabadiliko makubwa ya kisaikolojia kwenye kongosho. Zinafanywa kulingana na kanuni za matibabu ya ugonjwa wa msingi na zinajumuisha cholecystectomy, kuingilia kwenye ducts za bile (endoscopic au upasuaji), resection ya tumbo, au moja ya aina ya uke.
Katika kesi ya stenosis ya kongosho ya duct ya bile au duodenum, dalili za kuingilia kati zinazojulikana zinajitokeza: katika kesi ya kwanza, upendeleo hupewa kuanzishwa kwa hepaticoyunoanastomosis kwenye kitanzi cha Ru pamoja na cholecystectomy, kwa pili, malezi ya gastroenteroanastomosis haiwezi kuepukika.
Splenectomy (kawaida ikiwa ni pamoja na mishipa ya varicose ya sehemu ya moyo ya tumbo) inafanywa kwa ugonjwa wa kongosho sugu, ambao ulisababisha ugonjwa wa uti wa mgongo na, kama matokeo, maendeleo ya shinikizo la damu la sehemu ya nje, ambayo inajidhihirisha kliniki na kutokwa damu mara kwa mara kwa njia ya utumbo.
Pamoja na upanuzi wa mfumo wa densi ya kongosho na, kwanza, duct yake kuu kulingana na aina ya mnyororo wa ziwa, faida hupewa matumizi ya pancreatojejunoanastomosis ya muda mrefu. Kiini cha operesheni hiyo ni upatano mkubwa zaidi wa densi kuu ya kongosho kupitia uso wa nje wa kongosho, kutoka kichwa chake hadi mkia, ikifuatiwa na kukamata duct na kitanzi cha jejunum kilichotengwa kando na Ru.
Mtini. 1. Longitudinal pancreatojejunostomy (mpango wa operesheni). Baada ya mgawanyiko mpana wa duct kuu ya kongosho, ni sutured na kitanzi cha jejunum kilichotengwa kando na Ru.
Katika hali nadra za kongosho sugu na kidonda cha pekee au kikubwa cha mwili na mkia wa kiumbe, uchunguzi wa kando wa kongosho wa kiasi sahihi - hemipancreatectomy, resetotal organ resection - inaweza kuwa operesheni ya chaguo. Swali la uchaguzi wa njia ya operesheni ya kinachojulikana kama capucre pancreatitis, ambayo hafuatiliwi na upanuzi wa mfumo wa tezi ya tezi, haijatatuliwa sana. Katika hali hii, resection ya pancreatoduodenal inawezekana, haswa ikiwa kansa ya kichwa cha kongosho haijatengwa.Katika miaka ya hivi karibuni, wakiwa na "kichocheo" kongosho, walianza kutumia sehemu ya pekee ya kichwa cha kongosho na uhifadhi wa sio tumbo tu, bali pia duodenum. Licha ya ugumu wa kiufundi, faida ya operesheni hii ni uhifadhi kamili wa kazi ya utumbo, ambayo bila shaka inaboresha ubora wa maisha ya wagonjwa.
Kiasi cha misaada ya upasuaji kwa fistula ya ndani ya kongosho, ikifuatana na ascites au pleurisy, inategemea hali ya mfumo wa densi ya kongosho na eneo la kasoro. Na fistulas katika mkoa wa mkia wa tezi, resection chombo cha mashariki hufanywa na mkoa wa anastomosis ya pathological. Fistulas inayojitokeza kutoka kwa kichwa au mwili wa kongosho na kawaida inayoambatana na upanuzi wa mfumo wake wa ductal inahitaji mifereji ya ndani ya ducts kwa kutumia pancreatojejunoanastomosis ya muda mrefu, na sio lazima kutafuta na kutuliza ufunguzi wa ubatili, hufunga peke yake baada ya kuondolewa kwa ujasiri wa ndani.
Ukuaji wa njia za matibabu ya endoscopic imeifanya iweze kuzitumia kwa aina fulani za kongosho sugu. Kwa hivyo. na stenosis ya pekee ya mdomo wa duct kuu ya kongosho, papillosphincterotomy ya endoscopic na virzungotomy inaweza kufanywa. Pamoja na stika nyingi kando ya duct, hatua bora ya kupunguza shinikizo la damu la ndani ni ufungaji wa mwisho wa ngozi ya plastiki kupitia papilla papillae katika sehemu za eneo la barabara ya virzung, i.e. pancreatoduodenal prosthetics, mbele ya virzungolithiasis, uingiliaji unaweza kuongezewa na extracorporeal ultrasound lithotripsy.
Uwepo wa fistula ya kongosho ya ndani, iliyoonyeshwa na ascites au pleurisy, pia hutumika kama kiashiria cha matumizi ya endocrosthetics ya virzung, baada ya hapo fistulas hufunga haraka. Upande mzuri wa udanganyifu wa endoscopic ni uvamizi wao wa chini. Walakini, kwa kusimama kwa muda mrefu kwa ugonjwa huo, usumbufu wake hujitokeza, na kusababisha ugonjwa huo tena, kwa hivyo hakuna haja ya kuhesabu msamaha wa muda mrefu baada ya prosthetics. Walakini, uingiliaji kama huo wa endoscopic unaonekana kama utaratibu muhimu sana kama hatua ya muda inayolenga kuandaa wagonjwa kali kwa uingiliaji wa upasuaji zaidi.

Mtini. 2. Mpango wa resection ya pekee ya kichwa cha kongosho katika kongosho sugu.
Kwa matibabu ya maumivu yanayoendelea kwa wagonjwa walio na kongosho sugu na mfumo wa densi wa kongosho usio na kipimo, kwa kukosekana kwa shida kutoka kwa viungo vya karibu, uingiliaji wa upasuaji kwenye mfumo wa neva wa wakati mwingine hutumiwa kutuliza msukumo wa maumivu ya ugonjwa wa moyo. Kati yao, splanchnicectomy (moja na ya nchi mbili) na uchoraji wa node ya mwezi ya celiac plexus ilikuwa ya kawaida. Ufanisi wa shughuli hizi ni chini kwa sababu ya athari kamili ya analgesic na asili yake ya muda. Katika miaka ya hivi karibuni, kama uingiliaji mkubwa, endocopic splanchnicectomy iliyofanywa kupitia ufikiaji wa thoracoscopic na kinachojulikana kama "kemikali splanchnectectomy", ambayo hufanywa kwa kuingiza pombe au phenol ndani ya eneo la shina la celiac, ama kwa transdermally chini ya udhibiti wa CT au kutoka kwa lumen ya tumbo chini ya udhibiti wa endolojia ya echo.
Pancreatitis ni kuvimba kwa kongosho ambayo hufanyika katika fomu ya papo hapo au sugu. Mtu akikutana na ugonjwa, tishu huungua na kuanza kudhoofika. Ili kumaliza mchakato, inahitajika kufikia mapumziko kamili ya njia ya kumengenya, kisha ushiriki katika matibabu. Wakati mwingine madaktari wanapaswa kutumia matibabu ya upasuaji wa kongosho.Tunapata nini dalili za upasuaji ni, jinsi operesheni hufanyika, ni nini kinachomngojea mgonjwa baadaye.
Ikiwa ugonjwa wa kongosho sugu ghafla akaruka kwa fomu ya papo hapo, hii haimaanishi kwamba upasuaji utahitajika. Shambulio linaweza kuponywa na hatua za kawaida: kudhoofisha digestion kwa kufunga, kisha ufuate lishe ya matibabu. Kisha maumivu huenda.
Mara nyingi na utambuzi wa kuvimba kwa kongosho ya papo hapo, mgonjwa hulazwa hospitalini na kozi ya matibabu. Madaktari wanatilia mkazo sana kwa:
- tabia ya mtu binafsi ya mgonjwa,
- historia ya matibabu
- uwepo wa shida zamani.
Matibabu ina njia ya kihafidhina - mwanzoni yanafaa kwa kuondoa ugonjwa kupitia dawa na lishe ya matibabu. Inatokea kwamba mifumo ya uharibifu wa uharibifu hujidhihirisha - na operesheni haiwezi kusambazwa. Mapendekezo sawa yanakutwa na 20% ya wagonjwa.
Matibabu ya upasuaji wa kongosho daima ni njia ya mwisho. Madaktari wanajua kikamilifu jinsi operesheni hiyo ina nguvu kwenye viungo vya ndani. Taratibu kama hizo huelekezwa katika hali mbaya.
Uvimbe wa kimsingi mara kwa mara hupita katika hatua ya kuoza kwa tezi. Tayari haiwezekani kutibiwa kwa njia zilizoboreshwa na njia za kihafidhina, malezi ya pus kwenye tezi hayawezi tena kusimamishwa, pia haiwezekani kuondoa kutoka kwa mwili.
Viashiria vingine vya uingiliaji wa upasuaji ni pamoja na:
- maumivu makali, anesthetic haisaidii,
- kuenea zaidi kwa ugonjwa huo,
- mitambo jaundice,
- kuonekana kwenye kibofu cha nduru, ducts ya calculi au mawe.
Upasuaji kwa kongosho hufanywa hata katika hatua za mwanzo, suluhisho fulani lazima litimize viashiria fulani. Uingiliaji wa upasuaji unakusudia kuzuia shida zinazowezekana na kuzuia kongosho sugu katika hatua ya ugonjwa.
Shida ambazo zinahitaji upasuaji
Pancreatitis sugu ina uwezo wa kuendelea kimya na kisicho na mwili hadi shambulio kali litakapotokea. Inatokea kwamba mgonjwa aliye na fomu ya papo hapo anayepata uchunguzi kamili wa matibabu, kama matokeo ya:
- fistulas
- kuonekana kwa pseudocysts,
- kuonekana kwa jipu la purulent,
- pleurisy ya kongosho,
- ascites kongosho.
Katika hali yoyote iliyoelezewa, upasuaji unakuwa wa lazima. Maendeleo ya shida hayataleta mwili faida yoyote, ni muhimu kushughulikia haraka shida.
Dalili za jipu la purulent
Kati ya shida zinazohitaji uingiliaji wa upasuaji haraka ni kuonekana kwa jipu la purulent - aina ya kawaida ya shida. Kugundua kinachotokea mapema kuna uwezekano wa dalili zifuatazo:
- homa isiyokoma
- katika mkoa wa kongosho (katika ujanibishaji wa uchochezi), palpation inaonyesha utengamano,
- seli nyeupe ya damu huelekea kushoto,
- hyperglycemia inazingatiwa,
- Mionzi ya X hutambua mifereji iliyo na gesi,
- Ultrasound inatambua mifereji iliyojawa na maji.
Mara tu shida itatambuliwa, kuna uwezekano mkubwa wa kudumisha tishu zenye afya.
Contraindication kwa upasuaji
Mbali na dalili za uingiliaji wa upasuaji, kuna ukiukwaji wa sheria:
- anaruka kwa shinikizo la damu,
- hali ya mshtuko ya kila wakati, ambayo haiwezekani kuhimili,
- ukosefu wa mkojo
- viwango vya juu vya Enzymia mwilini,
- sukari iliyoinuliwa ndani ya mkojo,
- viwango vya chini vya damu mwilini, majaribio yasiyofanikiwa ya kurejesha yale ya zamani.
Kwa dalili yoyote iliyotajwa, upasuaji ni marufuku. Hapo awali, inahitajika kumleta mgonjwa ili, kuondokana na ugonjwa mbaya wa ugonjwa, kisha kutekeleza uingiliaji wa upasuaji.
Kwa sababu ya matukio kama haya, madaktari humfuata mgonjwa kwa ukaribu, hufanya vipimo mbalimbali na, tu baada ya utafiti, kuamua ikiwa daktari anayehitaji huduma au ikiwa hakuna haja.
Je! Operesheni ikoje?
Matibabu ya upasuaji wa kongosho ya papo hapo hufanyika kwa siku mbili. Katika kwanza, mgonjwa ameandaliwa kwa nguvu, katika pili, upasuaji hufanywa moja kwa moja.
Kazi za madaktari wanaofanya matibabu ya upasuaji wa kongosho ya papo hapo:
- kupunguza maumivu
- kuzuia shida zinazowezekana
- kudumisha / kurejesha utendaji wa tezi,
- kuondoa mwili wa pus na bidhaa zingine zinazooza.
Matibabu ya upasuaji wa kongosho sugu huzuia maendeleo ya ugonjwa, na kusababisha fomu thabiti. Pancreatitis sugu haitaenda kabisa, hufanyika mara chache sana. Wagonjwa wanaopatikana mara moja na ugonjwa wa uchochezi wa kongosho wanapaswa kufuata lishe maalum na kuchukua vidonge kwa maisha.
Kuna taratibu nyingi wakati wa operesheni: kudanganywa kunategemea historia ya matibabu ya mgonjwa. Abscesses hakika kukimbia. Ikiwa daktari wa upasuaji ataona mtiririko wa shida wa bile ndani ya duodenum, cholecystostomy inafanywa.
Kipaumbele kwa daktari wa upasuaji ni hali ya mgonjwa. Ikiwa kutokwa na damu kubwa kunatokea, daktari anaamua kuacha hapo na sio kutafuta kuponya magonjwa kadhaa mara moja. Ikiwa ni lazima, madaktari hufanya shughuli 8 hadi 10, kumaliza kazi hadi mwisho.
Resection ni nini?
Wakati mwingine daktari wa upasuaji lazima afanye kazi - kuondoa sehemu ya kongosho. Inafanywa katika kesi za ujanibishaji wa uchochezi katika sehemu fulani ya tezi. Ikiwa lengo la uchochezi ni ndogo, foci ya necrosis pia huondolewa. Mara nyingi zaidi inahitajika kuondokana na tishu ambazo uharibifu wake ni mkubwa sana - kuzuia hali ya sumu ya mwili na bidhaa zinazooza na kuenea kwa kuvimba kwa tishu zingine. Kulingana na dalili, wengu huondolewa.
Je! Ni lini matibabu ya upasuaji?
Mwili huu hutoa shida nyingi kwa wataalamu wote wakati wa upasuaji na baada. Wakati wa kuondoa kongosho, upasuaji unapaswa kufanywa tu na madaktari waliohitimu na ikiwa ni lazima sana. 
Magonjwa yafuatayo yanaweza kuwa data ya matibabu ya upasuaji:
- kuumia kwa chombo
- kuzidisha mara kwa mara kwa ugonjwa wa kongosho sugu,
- neoplasm mbaya,
- necrosis ya kongosho,
- pancreatitis ya papo hapo ya uharibifu,
- pseudocysts na cyst sugu.
Je! Ni nini ugumu wa kuingilia upasuaji?
Operesheni ya kuondoa kongosho husababisha ugumu fulani ambao unahusishwa na fiziolojia yake na eneo na muundo wa chombo. Iko katika "eneo lisilofurahi." Kwa kuongezea, ina mzunguko wa damu wa pamoja na duodenum. 
Kongosho iko karibu na viungo kama figo na aorta ya tumbo, duct ya kawaida ya bile, chini na ya juu vena cava.
Ugumu wa upasuaji katika kongosho ya papo hapo unahusishwa na kazi ya enzymatic ya tezi. Hii inaelezewa na ukweli kwamba mwisho unaweza kuchimba tishu za chombo yenyewe.
Nakala inayotumika? Shiriki kiunga
Kwa kuongezea, uingiliaji wa upasuaji ni mkali na matokeo kama malezi ya fistula na kutokwa na damu. Hii inaweza kutokea kwa sababu ya ukweli kwamba tishu za parenchymal ambazo chombo huundwa ni dhaifu sana. Kwa hivyo, ni ngumu sana kuiweka.
Je! Upasuaji wa kongosho hufanywa lini?
Haja ya matibabu ya upasuaji husababishwa na maradhi ya kongosho wakati wa kuangalia vidonda vikali vya tishu za chombo. Kama sheria, operesheni hufanywa katika kesi ambazo chaguzi mbadala husababisha kutofaulu, au wakati mgonjwa yuko katika hali mbaya sana na hatari.
Ikumbukwe kwamba uingiliaji wowote katika chombo cha mwili wa binadamu umejaa kila aina ya matokeo hasi. Njia ya mitambo haitoi dhamana ya kupona mgonjwa, lakini, badala yake, kuna hatari ya kuongezeka kwa picha ya jumla ya afya. Dalili na matibabu ya kongosho kwa watu wazima mara nyingi huingiliana.
Kwa kuongezea, ni daktari tu aliye na sifa ya utaalam mwembamba anayeweza kufanya upasuaji, na sio taasisi zote za matibabu zinaweza kujivunia wataalam kama hao. Kwa hivyo, tezi ya upasuaji mbele ya kongosho hufanywa katika hali zifuatazo:
- Hali ya mgonjwa, iliyoonyeshwa na awamu ya papo hapo ya ugonjwa unaoharibu. Na picha kama hiyo, mtengano wa tishu za chombo kilicho na ugonjwa wa aina ya necrotic huzingatiwa, wakati michakato ya purulent inaweza kuongezwa, ambayo ni tishio la moja kwa moja kwa maisha ya mgonjwa.
- Uwepo wa kongosho katika fomu ya papo hapo au sugu, ambayo iliendelea hadi hatua ya necrosis ya kongosho, ambayo ni, kugawanyika kwa necrotic ya tishu hai.
- Asili sugu ya kongosho, ambayo inajulikana na shambulio la mara kwa mara na kali na wakati mfupi wa kusamehewa.
Njia hizi zote kwa kukosekana kwa matibabu ya upasuaji inaweza kusababisha athari mbaya. Kwa kuongezea, njia zozote za matibabu ya kihafidhina hazitatoa matokeo muhimu, ambayo ni ishara moja kwa moja kwa operesheni hiyo.

Je! Upasuaji hufanywaje?
Kwa saratani ya kongosho, upasuaji pia unahitajika. Kesi zilizobaki ambazo matibabu ya upasuaji ni muhimu yameorodheshwa hapo juu. Pia, na cyst ya kongosho, upasuaji ni utaratibu wa lazima. Matibabu ya upasuaji hufanywa chini ya ushawishi wa anesthesia ya jumla na kupumzika kwa misuli.
Ikiwa kuna dalili za kutokwa damu kwa ndani, basi operesheni ya dharura kwenye chombo hiki inahitajika. Katika hali nyingine, uingiliaji wa upasuaji uliopangwa hufanywa. 
Kwa hivyo, upasuaji wa kongosho hufanywa kama ifuatavyo:
- Kwanza, chombo hufunguliwa,
- begi ya kujaza imetolewa kutoka kwa damu,
- vipande vya juu vya kongosho vimepangwa,
- hematomas hufunguliwa na kufungwa,
- ikiwa kupasuka kwa chombo kunatokea, sindano huwekwa juu yake, na pia duct ya kongosho imepigwa wakati huu,
- ikiwa ukiukwaji kuu uko kwenye mkia wa kongosho, basi sehemu hii huondolewa pamoja na wengu,
- ikiwa kichwa cha chombo kimeharibiwa, basi pia huondolewa, lakini na sehemu ya duodenum,
- Uingiliaji wa upasuaji unamalizika na mifereji ya begi la kupakia.
Aina kadhaa za matibabu ya upasuaji
Katika uwepo wa cyst ya kongosho, upasuaji ni pamoja na kuondolewa kwa kwanza na sehemu ya chombo. Kama sheria, katika hali hii, upasuaji hauzingatiwi kuwa ni ngumu zaidi.
Kwa mawe katika kongosho, upasuaji huanza na mgawanyiko wa tishu za chombo. Pia, kuta za duct zina wazi kwa hatua hii. Baada ya hayo, mawe huondolewa. Ikiwa kuna idadi kubwa ya mwisho, basi kutokwa kwa sehemu ya mbali kunafanywa, ikifuatiwa na kuondolewa kwa calculi.
Pia hufanyika kwamba hugundua saratani ya kongosho. Operesheni ni ngumu sana. Na tumor katika mkia na mwili, tezi na wengu huondolewa. Na neoplasm mbaya katika mkia na kichwa, chombo huondolewa pamoja na duodenum na wengu.
Utaftaji wa kongosho - ni nini?
Kiumbe hiki huondolewa kwa sehemu, lakini sio kabisa, kwani mtu hawezi kuishi bila hiyo. Njia hii ya matibabu inaitwa resection. Kama kanuni, huamua na tumor mbaya.
Ili kuondoa kichwa cha chombo, operesheni ya Frey inafanywa. Yeye ni hatari sana na ngumu. 
Kuingilia upasuaji na njia hii hufanywa kwa necrosis ya kongosho, jeraha ambayo kongosho nyingi huharibiwa, na kwa tumor.
Uboreshaji baada ya upasuaji unachanganywa. Kwa kweli, sehemu zinazokosekana za chombo hazijarejeshwa.
Wakati wa kuondoa mkia wa kongosho, matokeo mazuri yanawezekana bila shida ya utumbo na maendeleo ya ugonjwa wa sukari. Lakini kwa operesheni ya ziada ya wengu, kuna hatari kubwa ya kupungua kwa kinga na malezi ya thrombosis.
Baada ya upasuaji wa Frey, athari inayowezekana ni pamoja na shida ya kuambukiza, kutokwa na damu, na uharibifu wa mishipa ya karibu na mishipa ya damu.
Baada ya upasuaji, mtu ana ukosefu wa homoni na enzymes. Baada ya yote, ni yao ambayo yalitolewa na chombo kijijini. Katika kesi hii, mgonjwa amewekwa matibabu ya badala, ambayo hukuruhusu kuchukua nafasi kidogo ya kazi ya tezi.
Kupandikiza kwa kongosho
Operesheni hii ni ngumu sana. Haifanyiki, hata ikiwa mgonjwa hugunduliwa na tumor ya tezi. Mwishowe huondolewa sana. Kwanza, upasuaji hufikiriwa kuwa ghali sana, na pili, asilimia ndogo ya maisha ya mgonjwa. Kwa kuwa kongosho ni chombo kisicho na mwili, kinaweza kuchukuliwa tu kutoka kwa mtu asiye na mwili.
Baada ya kufungia, chombo hicho kinaweza kuhifadhiwa kwa karibu masaa manne. Hii ndio ugumu wa kufanya upasuaji wa kupandikiza wa kongosho.
Kuwekwa kwa chombo cha wafadhili katika nafasi yake ya kisaikolojia ni ngumu. Kupandikiza kwake hufanywa kwa kuihamisha kwa cavity ya tumbo na kuiunganisha na iliac, splenic, na vyombo vya hepatic.
Kwa kufanya hivyo ni shida sana, na kuna uwezekano mkubwa wa kifo cha mgonjwa kwa sababu ya mshtuko na kutokwa na damu nyingi. Kwa hivyo, njia hii ya uingiliaji wa upasuaji sio mazoezi.
Sehemu ya kongosho inaonyeshwa na antigenicity kubwa. Na ikiwa hakuna matibabu sahihi, tezi ya wafadhili itabaki siku chache tu baada ya matibabu ya upasuaji. Basi kutakuwa na kukataliwa.
Je! Ni nini kinachoweza kuwa shida baada ya ushirika?
Kama sheria, moja ya matokeo ya kawaida baada ya upasuaji ni pancreatitis ya postoperative. Dalili za maendeleo ya ugonjwa huu itakuwa:
- leukocytosis
- homa
- kuzorota kwa haraka kwa hali ya mtu,
- maumivu makali katika mkoa wa epigastric,
- viwango vya juu vya amylase katika damu na mkojo.
Pancreatitis ya papo hapo mara nyingi hufanyika kwa wagonjwa ambao, baada ya upasuaji kwenye kongosho, huunda kizuizi cha papo hapo cha duct kuu. Hii hufanyika kwa sababu ya edema ya viungo.
Shida zingine baada ya upasuaji ni pamoja na kuzidisha kwa ugonjwa wa kisukari, peritonitis na kutokwa na damu, kutofaulu kwa mzunguko, necrosis ya kongosho na ukosefu wa hepatic ya hepatic.
Je! Kiini cha matibabu ya postoperative ni nini?
Tiba inayofaa imeamuliwa na mtaalamu baada ya kusoma historia ya matibabu ya mgonjwa.
Kama sheria, baada ya upasuaji, madaktari wanakushauri kufuata chakula, angalia regimen maalum ya upole, kula virutubisho maalum vya enzyme ambayo husaidia kuchimba chakula.
Pia sharti ni matibabu ya kimwili na tiba ya mwili.
Kwa kuwa baada ya kuondolewa kwa kongosho wengi huanza kuugua ugonjwa wa sukari, huwekwa insulini.
Lishe baada ya upasuaji
Lishe ya kliniki ni moja wapo ya vitu kuu vya kipindi cha ukarabati wa mgonjwa. 
Lishe huanza baada ya siku mbili za kufunga. Katika siku ya tatu, mgonjwa anaruhusiwa kula supu zilizotiwa matini, chai isiyo na sukari, vifijo, mchele na uji wa maziwa ya Buckwhe, jibini la Cottage, siagi kidogo na omele ya protini.
Kabla ya kulala, mgonjwa anaweza kunywa glasi ya maji na asali au mtindi.
Siku saba za kwanza kwa mgonjwa, chakula vyote kinapaswa kukaushwa. Baada ya kipindi hiki, unaweza kula vyakula vya kuchemsha.
Utambuzi baada ya upasuaji
Kawaida, itakuwa nini hatma ya mtu inategemea hali ya operesheni ya mgonjwa, njia ya matibabu ya upasuaji, ubora wa hafla za kupitisha na lishe sahihi.
Hali ya kijiolojia, kwa sababu ya sehemu gani ya kongosho iliondolewa, inaendelea kuathiri hali ya mgonjwa.
Na resection ya chombo katika saratani, kuna uwezekano mkubwa wa kurudi tena. Ikiwa dalili mbaya zinaonyeshwa kwa wagonjwa kama hao, unapaswa kushauriana na mtaalamu ili kuwatenga mchakato wa metastasis.
Shida ya kiakili na ya kiakili, ukiukaji wa taratibu za matibabu na lishe sahihi inaweza kuathiri mwili wa mgonjwa kwa njia nzuri sana. Pia inaongoza kwa maendeleo ya kuongezeka kwa magonjwa ya kongosho. Kutoka kwa usahihi, nidhamu na utunzaji halisi wa miadi yote ya daktari hutegemea ni kiasi gani na mtu ataishi vipi.
Upasuaji wa kongosho: hakiki za mgonjwa
Baada ya kusoma kesi za matibabu ya upasuaji, tunaweza kusema kuwa majibu ni mazuri. Kimsingi tunazungumza juu ya neoplasms mbaya katika kongosho. Jamaa na wagonjwa wenyewe wanasema kwamba walifanikiwa kushinda ugonjwa huo, licha ya hofu. 
Kwa hivyo, uingiliaji wa upasuaji, shukrani kwa msaada wa wataalamu waliohitimu, ni aina ya maisha kwa wagonjwa.
Kuna pia maoni ya watu juu ya necrosis ya kongosho. Kama unavyojua, ugonjwa huu ni kesi iliyopuuzwa ya kongosho ya papo hapo. Idadi kubwa ya shukrani kwa waganga wa upasuaji kutoka kwa watu waliowasaidia kuishi wanaweza kuonekana kwenye mtandao.
Inafuatia kutoka kwa hii kwamba, licha ya ukweli kwamba upasuaji wa kongosho unachukuliwa kuwa moja ya matibabu tata ya upasuaji, inasaidia kuwatoa wagonjwa na kuendelea kufanya kazi kwa roho ileile. Usisahau tu idadi ya mapendekezo na ushauri ambao umetolewa na daktari. Na hapo utahisi kama mtu mzima mwenye afya kamili.
Pancreatitis ya kongosho ni ugonjwa mbaya sana ambao tezi huharibiwa, na katika siku zijazo hii inasababisha mabadiliko ya kimetaboliki. Leo tunazingatia sababu za ugonjwa huu, jinsi ya kushughulikia, njia gani za kutumia.
Sababu za ugonjwa
Utambuzi wa kongosho ya kongosho katika wakati wetu ni tukio la kawaida. Lakini kwa nini watu wanazidi kuteseka kutoka kwa hiyo? Utaelewa kila kitu wakati utapata sababu zinazochochea kuonekana kwa maradhi haya.
- Kuumwa na vinywaji vya ulevi.
- Lishe isiyofaa, ambayo ni matumizi ya mara kwa mara ya vyakula vyenye chumvi, vyenye viungo na mafuta.
- Uzito kupita kiasi.
- Magonjwa yanayowakabili, kama vile: cholecystitis, hepatitis, cholelithiasis, vidonda, gastritis, uvimbe.
- Upasuaji wa kongosho au kuumia kwake.
- Uvutaji sigara
- Mzio wa chakula.
- Uzito.
- Kuchukua dawa, baada ya hapo ugonjwa huonekana (tetracyclines, cytostatics, sulfonamides).
Dalili za kongosho ya papo hapo
Kwa aina hii ya ugonjwa, utaftaji wa bure wa juisi ya kongosho huvurugika, huacha kuchimbwa na enzymes zake mwenyewe. Kwa utambuzi wa kongosho ya pancreatic ya papo hapo, zifuatazo ni tabia:
- Maumivu makali. Inatokea katika upande wa kushoto wa tumbo, na baada ya muda inaenea kwa tumbo lote.
- Kichefuchefu na hata kutapika.
- Shinikizo la damu halijapangwa.
- Uelewa wa ukweli umekiukwa.
- Hali ya mshtuko inaweza kutokea.
Dalili hizi ni kubwa sana kutibu ugonjwa huo nyumbani. Kwa hivyo, katika kongosho ya papo hapo, ambulensi inapaswa kuitwa haraka.Daktari wa watoto mwenye uzoefu anapaswa kumchunguza mgonjwa na, bila kushindwa, amtambulishe hospitalini kwa matibabu zaidi na uchunguzi. Haiwezekani kwamba upasuaji wa kongosho unaweza kuepukwa katika hali ya papo hapo ya ugonjwa.
Pancreatitis sugu: dalili na matibabu katika kipindi cha kwanza
Ishara za ugonjwa wa aina hii sio za kutisha na hauitaji huduma ya haraka. Sasa tutazingatia ugonjwa wa kongosho sugu ni nini, dalili na matibabu ya aina hii ya ugonjwa.

Kuanza, ni muhimu kutofautisha vipindi viwili katika kuvimba sugu:
- Mwanzoni.
- Kipindi cha uharibifu dhahiri wa kongosho.
Kipindi cha kwanza kinaweza kudumu kwa muda mrefu - hadi miaka 10. Dalili za kipindi hiki:
- Dalili za maumivu Maumivu yanaweza kuwekwa ndani kwa tumbo la juu na la kati, katika mkoa wa kushoto wa lumbar na hata katika mkoa wa moyo. Mara nyingi, hisia mbaya kama hizo hufanyika dakika 15-20 baada ya kula.
- Kichefuchefu, kutapika kunawezekana.
- Bloating.
- Kuhara.
Kitu cha kwanza kinazingatiwa kwa wagonjwa mara nyingi, lakini wengine wanaweza kutokea. Hata kama dalili zinaonekana, basi kwa msaada wa dawa unaweza kupunguza hali hiyo haraka.
Kipindi cha Uharibifu wa kongosho
Hapa ishara ni za asili ifuatayo:
- Maumivu hayajionekani wazi kama ilivyo katika kesi ya kwanza.
- Katika kesi hii, ugonjwa wa dyspeptic predominates: Heartburn, belching, kichefuchefu, bloating.
- Kuna dalili ya maldigestion. Hii ni wakati kuna ukiukwaji wa digestion ya chakula kwa chembe hizo ambazo zinaweza kufyonzwa.
- Kuna dalili ya malabsorption. Katika kesi hii, utaratibu wa kunyonya kwenye utumbo mdogo umechanganyikiwa kabisa.
Kwa maldigestion na malabsorption, dalili zifuatazo ni tabia:
- fetid, kinyesi kingi,
- kupunguza uzito
- kupungua kwa maono jioni,
- kutokwa na gamu inaonekana
- Conjunctivitis, stomatitis, na kuwasha kwa ngozi kunaweza kutokea
- anemia inakua
- kwa sababu ya ukweli kwamba kuna ukiukwaji wa ngozi ya kalsiamu, kuna maumivu na maumivu ya mifupa,
- neuropsychic arousal,
- kuonekana kwa jasho baridi
- Kutetemeka kwa mwili
- ngozi kavu
- kuna hisia za kiu cha kila wakati.
Inahitajika kutibu kongosho sugu ili kuzuia upasuaji wa kongosho. Tiba inapaswa kuwa ya kutosha na nzuri. Tu baada ya kupitisha vipimo vyote muhimu, pamoja na kushauriana na daktari, tiba inaweza kuamuru. Sasa tutazingatia utambuzi gani lazima mgonjwa apate ili picha ya ugonjwa iwe wazi.
Utambuzi wa ugonjwa
Aina zifuatazo za utambuzi zitatoa picha kamili ya ugonjwa:
- Uchunguzi wa Ultrasound Ultra ya kongosho kwa kongosho ni utaratibu muhimu wa uchambuzi. Utambuzi wa aina hii unaonyesha ni kiasi gani kinachoongezwa kwa ukubwa, inaonyesha usawa wa muundo, uwepo wa cysts na upanuzi wa ducts. Usahihi wa utafiti kama huo ni 80-85%. Hii sio matokeo ya juu sana, kwa hivyo vipimo vya maabara vinapaswa pia kuchukuliwa.
- Zilizokadiriwa na kufikiria juu ya usoni. Aina kama hizi za utambuzi, kama ilivyo katika kesi ya kwanza, zinaonyesha ni kiasi gani cha kongosho imekuzwa. Kwa kuongezea, kwa msaada wa masomo kama haya, fomu mbaya, pseudocysts, na vidonda vya viungo vya karibu vinaweza kugunduliwa.
- Endoscopic retrograde cholangiopancreatography. Hii ndio utaratibu sahihi zaidi, ambao unaonyesha karibu 100% matokeo. Pamoja, aina hii ya utambuzi ni bei rahisi zaidi ya hapo juu. Ukweli, kuna minus: Njia hii sio ya kupendeza zaidi, na katika hali nyingine chungu.
Je! Ni vipimo gani kifanyike kufanya utambuzi?
Mbali na njia zilizo hapo juu za kugundua ugonjwa, daktari hutoa maelekezo ya kupitisha masomo kama haya:
- Mtihani wa jumla wa damu. Matokeo yake yanaonyesha dalili za uchochezi na anemia inayowezekana.
- Mchango wa damu kuamua sukari ya damu.Mchanganuo kama huo ni muhimu kujua ikiwa ugonjwa wa sukari uko kwa mgonjwa.
- Urinalysis Inaonyesha ugonjwa wa figo unaowezekana.
- Electrocardiogram na echocardiografia huondoa ugonjwa wa moyo.
Baada ya kupitisha vipimo hapo juu, picha itaonekana wazi, na pia utambuzi wa kongosho ya kongosho utafanywa au haukufanywa.
Jukumu la wataalamu katika matibabu ya ugonjwa
Pancreatitis ya kongosho inahitaji matibabu sahihi. Kwa hivyo, mgonjwa hawapaswi kushauriwa na daktari mmoja, lakini na kadhaa, ili picha ya jumla ya hali yake iendelee, na madaktari walimwamuru matibabu sahihi.
Mgonjwa anapaswa kuja kushauriana na wataalamu kama hao:
- Daktari wa gastroenterologist. Anaamua matibabu.
- Kwa daktari wa watoto. Msaada wa mtaalamu huyu unahitajika ikiwa maumivu hayakoma au kuna shida yoyote.
- Endocrinologist. Inahitajika ikiwa mgonjwa ana ugonjwa wa kisukari mellitus.
- Kwa mtaalam wa moyo. Mashauriano na mtaalamu huyu ni muhimu kuwatenga patholojia zinazowezekana za mfumo wa moyo na mishipa.
Matokeo ya matibabu yatategemea sifa za daktari. Kwa hivyo, unahitaji kuchagua bora zaidi katika nyanja zao. Unaweza kuuliza juu ya uzoefu wa madaktari, ni shughuli ngapi walifanya, ikiwa kuna takwimu. Afya yako iko mikononi mwako. Na kwa sababu ya mtaalamu ana ujuzi gani, kasi na ufanisi wa matibabu yako na kupona haraka hutegemea 80%.
Kanuni za lishe sahihi kwa kongosho. Chakula
Pamoja na ugonjwa huu, ni muhimu kufuata sheria fulani kuhusu lishe. Kwa kuwa ustawi wa mgonjwa utategemea ubora na idadi ya chakula kinachochukuliwa. Kanuni zifuatazo unahitaji kujua:
- Unahitaji kula chakula angalau mara 5-6 kwa siku. Unahitaji kula kidogo, kwa sehemu ndogo.
- Ni bora kula vyakula vikali. Ukweli ni kwamba kwa kutumiwa kwa sahani hiyo, utando wa mucous wa tumbo hautakasirika.
- Protini (gramu 150 kwa siku) inapaswa kutawala katika lishe. Kiasi cha mafuta haipaswi kuwa zaidi ya gramu 80 kwa siku. Wanga wanga pia unahitaji kuwa waangalifu.
- Taboo ni moto sana au, kinyume chake, sahani baridi.
- Katika kipindi cha kuzidisha kwa hali hiyo, inashauriwa kuachana kabisa na chakula chochote kwa siku angalau moja.
Sasa fikiria ni vyakula gani vina athari ya kufaidika kwa hali ya kongosho.
Orodha ya Bidhaa Iliyopendekezwa
Hali kuu ya ugonjwa kama kongosho ya kongosho ni chakula. Hii ndio kanuni kuu ya matibabu. Je! Kiini cha lishe ni nini? Kwa matumizi tu ya vyakula na sahani ambazo hazitakasirisha utando wa mucous wa kongosho. Bidhaa zifuatazo zinaweza na zinapaswa kuliwa na watu wanaougua aina hii ya uchochezi.

- Jana mkate wa ngano wa juzi.
- Kuku ya pili au supu ya nyama ya nyama.
- Nyama: kuku, nyama ya ng'ombe, kituruki. Njia ya maandalizi: chemsha, upike katika oveni. Nyama haipaswi kuwa na vitunguu maji yoyote.
- Samaki iliyochomwa, kupikwa au kuoka katika oveni.
- Bidhaa za maziwa na yaliyomo mafuta.
- Mboga ya kuchemsha. Ikiwa unataka mbichi, basi tu katika fomu ya grated.
- Aina tofauti za pasta.
- Groats (Buckwheat, mchele, oatmeal).
- Matunda yaliyokaanga (maapulo na peari akilini).
- Jelly.
- Matunda yaliyotiwa, jelly, chai dhaifu.
Orodha ya vyakula ambavyo vimepingana katika kongosho
- Nyama ya msingi au broths samaki. Hiyo ni, mafuta, high-calorie.
- Maziwa haipaswi kuliwa kutoka kwa nafaka.
- Nyama yenye mafuta, samaki, kuku.
- Kutoka kwa mboga mboga, mwiko wa radish, radish, kabichi, chika na mchicha.
- Mkate safi au keki yoyote.
- Aina anuwai za sausage, chakula cha makopo.
- Vinywaji vya ulevi.
- Ice cream.
- Chai kali, kahawa.
Matumizi ya bidhaa zilizo hapo juu zitasababisha matokeo hasi, ambayo huitwa "kuvimba kwa kongosho" (kongosho, kuweka tu). Ili usicheze kucheza na afya yako, kumbuka vyakula ambavyo ni marufuku kula na ugonjwa huu. Baada ya yote, lishe tayari ni 60% ya matokeo mazuri ya kozi ya ugonjwa.
Matibabu ya kongosho sugu
Tiba ya ugonjwa huu inakusudia kupunguza kiwango cha bile.Pancreatitis ya kongosho, matibabu ambayo hupunguzwa tu kwa matumizi ya vidonge maalum, itatoa matokeo ya muda mfupi. Na ikiwa, kwa kuongeza hii, mgonjwa atakula sawa, kufuata chakula, basi hii itakuwa karibu dhamana ya 100% ya kupona vizuri.
Lakini sasa wacha tuzingatie dawa zinazosaidia kupigana na ugonjwa huu.
Kwa hivyo, dawa ambazo husaidia kuondoa spasm ya misuli:
- Hizi ni dawa za kongosho. Pancreatitis inatibiwa na antispasmodics ifuatayo: No-Shpa, Spazmoverin, Spazmol.
- Dutu hii ni ya maandalizi ya fomu za kipimo "Papaverine".
Dawa zifuatazo hupunguza secretion ya juisi ya tumbo:
- Vidonge Omeprazole.
- Vidonge "Ranitidine", "Famotidine".

Dawa zifuatazo hurekebisha mchakato wa kumengenya na kudhibiti kazi ya kongosho. "Allohol", "Pancreatin", "Phenipentol" - hizi ni vidonge kutoka kongosho. Pancreatitis sio sentensi.
Pia, madawa ya kulevya ambayo yanazuia uzalishaji wa enzymes za kongosho huwekwa kwa matibabu ya kongosho. Kati ya dawa hizi, suluhisho la Aprotinin hutumiwa mara nyingi.
Ikiwa maumivu makali yapo au mtu hupoteza uzito, basi kulazwa hospitalini na tiba zaidi inawezekana madhubuti chini ya usimamizi wa wataalamu. Uingiliaji wa upasuaji umeamriwa ikiwa kongosho tena iko chini ya matibabu. Matibabu, lishe iliyo na kushindwa kali hautasaidia. Kuondolewa kwa sehemu moja tu ndio kuokoa kutoka kwa uharibifu zaidi.
Hii sio kusema kwamba baada ya matibabu, kupona kamili hufanyika. Inasikitisha kusema, lakini kongosho haiwezi kuponywa kabisa. Lakini ili kongosho isivunjike zaidi, ni muhimu kupitia matibabu, na vile vile kufuata chakula kali, ambacho kilielezewa hapo juu.
Matibabu ya kongosho ya papo hapo
Aina hii ya ugonjwa inahitaji kulazwa hospitalini. Katika hospitali, mgonjwa amewekwa tiba ifuatayo:
- Uingizaji wa ndani wa madawa ya kulevya ambayo itasaidia kusafisha damu ya sumu na enzymes za kongosho.
- Dawa ya maumivu.
- Vidonge ambavyo vitaharibu enzymes ya tezi. Kwa mfano, vidonge vya Cordox.
- Dawa dhidi ya kutapika.
- Antibiotic.
- Antispasmodics.
Kwa kuongezea, matibabu ni pamoja na:
- Usumbufu kamili wa lishe kupitia mdomo hadi siku 6. Hii ni muhimu ili shughuli za kongosho kusimamishwa kwa muda.
- Lishe ya ndani.
- Uanzishaji wa bandia kwa kukojoa ili vitu vyenye sumu vina uwezekano mkubwa wa kuacha mwili na mkojo.
- Uvujaji wa matumbo.
Uzuiaji wa kongosho
Ili usirudie tena, na ugonjwa huo hautakuponda tena, ni muhimu kufuata sheria zifuatazo:
- Kula sawa. Kuzingatia lishe ndio hali muhimu zaidi ya kudumisha afya ya kongosho.
- Marufuku ya kategoria juu ya kila aina ya vileo.
- Acha kuvuta sigara.
- Punguza shughuli za mwili. Kukimbia, kuruka, kutembelea bafu na sauna ni mbaya kwa kongosho. Chaguo bora ni mazoezi ya kupumua na massage.
Kutoka kwa nakala hiyo umejifunza ugonjwa ambao huitwa pancreatic pancreatitis. Waliamua njia gani za kutibu maradhi haya, na vile vile jinsi ya kutambua ugonjwa. Tuligundua kuwa lishe kali ni ufunguo wa kupona mgonjwa haraka.
Uingiliaji wa upasuaji katika kongosho ya papo hapo ni ya haraka au ya haraka, utaratibu unafanywa katika masaa ya kwanza ya shambulio, na vile vile katika siku za kwanza udhihirisho wa mgonjwa wa ugonjwa. Ishara katika kesi hii ni peritonitis ya enzymatic au ya papo hapo, ambayo husababishwa na blockage ya papilla ya duodenum. Aina ya kuchelewa kwa uingiliaji wa upasuaji hufanywa wakati wa awamu ya kukataliwa na kuyeyuka kwa maeneo ya necrotic na nyuzi za kurudi nyuma. Kama sheria, hii hufanyika siku ya kumi baada ya kuanza kwa shambulio kali katika mgonjwa.
Shughuli zilizopangwa za kongosho hufanywa wakati wa kuondoa kabisa kwa michakato ya uchochezi katika chombo kilicho na ugonjwa. Lengo katika kesi hii ni kuzuia kozi ya ugonjwa huo. Hatua yoyote huchukuliwa tu baada ya utambuzi kamili, na kwa kuongeza, uchunguzi kamili wa mgonjwa. Tutagundua ni katika hali gani uingiliaji wa upasuaji unahitajika, na pia tutajua ni shida na matokeo gani yanaweza kutokea wakati wa kupona.
Shida kuu katika kufanya matibabu ya upasuaji
Upelelezi juu ya msingi wa kongosho daima ni ngumu, na vile vile ni ngumu kutabiri, ambayo ni msingi wa idadi ya mambo ambayo yanahusishwa na anatomy ya viungo vya ndani vya secretion iliyochanganywa.
Tishu za viungo vya ndani ni dhaifu sana, kwa hivyo kutokwa na damu kali kunaweza kusababishwa na kudanganywa kidogo. Shida kama hiyo wakati wa kupona mgonjwa haijatengwa.
Kwa kuongezea, katika maeneo ya karibu ya tezi ni viungo muhimu, na uharibifu wao mdogo unaweza kusababisha utapiamlo mkubwa katika mwili wa binadamu, na hata kwa matokeo yasiyoweza kubadilika. Siri, pamoja na Enzymes zinazozalishwa moja kwa moja kwenye chombo, huathiri kutoka ndani, ambayo husababisha kuunganika kwa tishu, ikichanganya kwa kiasi kikubwa kozi ya operesheni.
Dalili na matibabu ya kongosho kwa watu wazima
Pancreatitis ya papo hapo inaonyeshwa na dalili zifuatazo:
- Ma maumivu makali ya tumbo na ujanibishaji katika hypochondrium ya kulia na kushoto.
- Mkuu malaise.
- Joto lililoinuliwa la mwili.
- Kichefuchefu na kutapika, lakini baada ya kumwaga tumbo, misaada haifanyi.
- Kumeza au kuhara.
- Dyspnea wastani.
- Hiccups.
- Bloating na usumbufu mwingine katika tumbo.
- Mabadiliko ya rangi ya ngozi - kuonekana kwa matangazo ya hudhurungi, njano au uwekundu wa uso.

Mgonjwa huwekwa kwenye wadi ambayo utunzaji mkubwa unafanywa. Katika hali mbaya, upasuaji unahitajika.
Agiza tiba ya dawa:
- antibiotics
- dawa za kuzuia uchochezi
- Enzymes
- homoni
- kalsiamu
- dawa za choleretic
- mipako ya msingi wa mitishamba.
Shida baada ya upasuaji
Baada ya operesheni na kongosho, shida zifuatazo zinaweza kutokea:
- Katika eneo la cavity ya tumbo, yaliyomo ya necrotic au purulent yanaweza kuanza kukusanya, yaliyoonyeshwa kwa lugha ya kisayansi, mgonjwa hugunduliwa na peritonitis.
- Inatokea kwamba kuna kuzidisha kwa magonjwa ya pamoja yanayohusiana na shughuli za kongosho na utengenezaji wa enzymes.
- Kuna mchakato wa kuziba njia kuu, ambazo zinaweza kusababisha kuzidisha kwa kongosho.
- Viungo laini vya chombo kilicho na ugonjwa vinaweza kukosa kupona, na nguvu chanya za urejeshaji wa kongosho haziwezi kuzingatiwa.
- Shida hatari zaidi ni pamoja na kushindwa kwa chombo nyingi pamoja na mshtuko wa kongosho na mshono.
- Matokeo mabaya ya baadaye ya upasuaji wa kongosho ni pamoja na kuonekana kwa pseudocysts pamoja na fistulas ya kongosho, maendeleo ya ugonjwa wa ugonjwa wa kisukari na ukosefu wa kinga ya exocrine.
Maandalizi ya operesheni
Bila kujali aina ya kongosho, iwe ni parenchymal, biliary, ulevi, hesabu, na kadhalika, tukio kuu katika maandalizi ni njaa kabisa, ambayo, kwa bahati mbaya, hutumika kama msaada wa kuongeza maradhi. Ni shughuli gani hufanywa na kongosho, tutazingatia zaidi.
Ukosefu wa chakula katika mfumo wa mmeng'enyo kwa kiasi kikubwa hupunguza uwezekano wa shida za baada ya kazi. Mara moja siku ya operesheni, mgonjwa haweza kuliwa, anapewa enema ya utakaso, halafu upeanaji wa dawa unafanywa. Utaratibu wa mwisho unajumuisha upeanaji wa dawa za kumsaidia mgonjwa kuwezesha kuingia kwenye anesthesia.Dawa kama hizo hupunguza kabisa hofu ya kudanganywa kwa matibabu, kusaidia kupunguza usiri wa tezi na kuzuia maendeleo ya athari ya mzio. Kwa kusudi hili, dawa mbalimbali hutumiwa, kuanzia tranquilizer na antihistamines hadi cholinolytics na antipsychotic.
Zifuatazo ni mbinu za upasuaji kwa kongosho ya papo hapo.
Aina za uingiliaji wa upasuaji kwa kongosho
Aina zifuatazo za upasuaji wa kongosho zinapatikana:
- Utaratibu wa reseal chombo. Wakati wa mchakato wa matibabu, daktari wa upasuaji hufanya kuondolewa kwa mkia, na pia mwili wa kongosho. Kiasi cha Excision imedhamiriwa na kiwango cha uharibifu. Udanganyifu kama huo unachukuliwa kuwa mzuri katika hali ambapo lesion haiathiri kiini chote. Lishe ya kongosho baada ya upasuaji ni muhimu sana.
- Kwa resetotal rejea inamaanisha kuondolewa kwa mkia, sehemu kubwa ya kichwa cha kongosho na mwili wake. Walakini, ni sehemu kadhaa tu zilizo karibu na duodenum ambazo zinawekwa. Utaratibu huu unafanywa peke na aina ya jumla ya lesion.
- Necrosecvest sahihiomy inafanywa kama sehemu ya udhibiti wa ultrasound, na pia fluoroscopy. Wakati huo huo, giligili hugunduliwa kwenye chombo, hufanya mifereji ya maji kupitia zilizopo maalum. Baada ya hayo, machafu makubwa-ya caliber huletwa ili kuosha cavity na kutekeleza uchimbaji wa utupu. Kama sehemu ya hatua ya mwisho ya matibabu, machafu makubwa hubadilishwa na ndogo, ambayo inachangia uponyaji wa polepole wa jeraha la posta wakati wa kudumisha utiririshaji wa maji. Dalili za upasuaji wa kongosho zinapaswa kuzingatiwa kwa uangalifu.
Miongoni mwa shida za kawaida, abscesses za purulent hupatikana. Wanaweza kutambuliwa na dalili zifuatazo:
- Uwepo wa hali ya kuwa na nguvu.

- Hyperglycemia na mabadiliko ya formula leukocyte kushoto.
- Utimilifu wa eneo lililoathiriwa na pus wakati wa skana ya ultrasound.
Ukarabati na utunzaji wa wagonjwa hospitalini
Baada ya upasuaji kwa kongosho, mgonjwa huenda kwa kitengo cha utunzaji mkubwa. Mara ya kwanza, yeye huhifadhiwa katika utunzaji mkubwa, ambapo anapewa utunzaji sahihi, na viashiria muhimu pia vinaangaliwa.
Ustawi wa mgonjwa katika masaa ishirini na nne ya kwanza huchanganya sana uanzishaji wa matatizo ya baada ya ujenzi. Ufuatiliaji wa lazima wa mkojo, shinikizo la damu, pamoja na hematocrit na sukari mwilini. Njia muhimu za ufuatiliaji ni pamoja na x-ray ya kifua na electrocardiogram ya moyo.
Siku ya pili, chini ya hali ya kuridhisha, mgonjwa huhamishiwa kwa idara ya upasuaji, ambayo hutolewa uangalifu unaohitajika, pamoja na lishe sahihi na tiba tata. Chakula baada ya upasuaji wa kongosho huchaguliwa kwa uangalifu. Mpango wa matibabu ya baadaye inategemea ukali, na kwa kuongezea, juu ya uwepo au kutokuwepo kwa matokeo mabaya ya operesheni.
Daktari wa upasuaji anabaini kuwa mgonjwa lazima awe chini ya usimamizi wa wafanyikazi wa matibabu kwa mwezi mmoja na nusu hadi miezi miwili baada ya upasuaji. Wakati huu kawaida ni ya kutosha kuruhusu mfumo wa digesheni kuzoea marekebisho, na vile vile kurudi kwenye kazi yake ya kawaida.
Kama mapendekezo ya ukarabati, wagonjwa baada ya kutokwa wanashauriwa kuzingatia kwa umakini kupumzika kabisa, pamoja na kupumzika kwa kitanda, kwa kuongeza, wagonjwa kama hao wanahitaji kupumzika kwa mchana na lishe. Vile vile muhimu ni mazingira katika nyumba na familia. Madaktari hugundua kuwa ndugu na jamaa wanahitajika kumsaidia mgonjwa. Hatua kama hizo zitamwezesha mgonjwa kuwa na ujasiri katika matokeo mafanikio ya tiba inayofuata.
Wiki mbili baada ya kutokwa kutoka kwa wodi ya hospitali, mgonjwa anaruhusiwa kwenda nje, akitembea kwa muda mfupi na hatua isiyoweza kusitishwa. Inapaswa kusisitizwa kuwa katika mchakato wa kupona, wagonjwa ni marufuku madhubuti kutoka kwa kufanya kazi zaidi. Matokeo ya upasuaji wa kongosho yametolewa hapa chini.
Wakati wa upasuaji ni lazima?
Kuvimba kwa kongosho husababisha uharibifu mkubwa kwa afya ya binadamu. Wakati mwingine matibabu ya kihafidhina haileti utulivu, na ugonjwa lazima uchukuliwe kwa matibabu. Mara nyingi, upasuaji wa kongosho hufanywa kuokoa maisha ya mgonjwa.

Kuzuia kongosho ya papo hapo ni nini?
| Je! Ninahitaji kufanya nini? | Ni nini kinachopaswa kuepukwa? |
 |
|

Tiba ya postoperative
Kama hivyo, algorithm ya matibabu baada ya upasuaji dhidi ya kongosho ni kuamua na sababu fulani. Ili kuagiza tiba, daktari anachunguza historia ya matibabu ya mgonjwa pamoja na matokeo ya mwisho ya uingiliaji, kiwango cha kupona kwa tezi, matokeo ya vipimo vya maabara na utambuzi wa chombo.
Ikiwa hakuna uzalishaji wa insulini wa kongosho wa kutosha, matibabu ya insulini yanaweza kuamuru kwa kuongeza. Homoni ya syntetisk husaidia kurejesha na kurejesha sukari kwenye mwili wa binadamu.
Inashauriwa kuchukua dawa kusaidia kukuza idadi kubwa ya enzymes, au tayari unayo. Dawa kama hizo zinaboresha utendaji wa vyombo vya kumengenya. Katika tukio ambalo dawa hizi hazijajumuishwa katika regimen ya matibabu, mgonjwa anaweza kupata dalili kama vile kuongezeka kwa malezi ya gesi pamoja na kutokwa na damu, kuhara na kuchomwa kwa moyo.
Ni nini kingine kinachojumuisha matibabu ya kongosho?
Kwa kuongezea, wagonjwa wanapendekezwa zaidi shughuli katika mfumo wa lishe, mazoezi ya matibabu na tiba ya mwili. Aina ya chakula bora ni njia kuu katika kipindi cha kupona. Kuzingatia lishe baada ya upekuaji wa chombo hujumuisha kufunga kwa siku mbili, na siku ya tatu kula chakula kunaruhusiwa. Katika kesi hii, inaruhusiwa kula bidhaa zifuatazo.
- Chai isiyo na sukari na viboreshaji na supu iliyotiwa.
- Porridge katika maziwa na mchele au Buckwheat. Wakati wa kupikia, maziwa inapaswa kupunguzwa na maji.
- Omeled iliyooka, iliyo na protini tu.
- Mkate kavu jana.
- Hadi gramu kumi na tano za siagi kwa siku.
- Jibini la chini la mafuta.

Kabla ya kulala, wagonjwa wanapendekezwa kunywa glasi moja ya kefir yenye mafuta kidogo, ambayo wakati mwingine inaweza kubadilishwa na glasi ya maji ya joto na kuongeza ya asali. Na tu baada ya siku kumi mgonjwa anaruhusiwa kujumuisha samaki au bidhaa za nyama kwenye menyu yake.
Utabiri wa matibabu ya upasuaji wa kongosho kwa kongosho
Hatima ya mtu baada ya upasuaji kwenye kongosho imedhamiriwa na mambo mengi, ambayo ni pamoja na hali hiyo kabla ya operesheni, njia za utekelezaji wake pamoja na ubora wa hatua za matibabu na zahanati, na kwa kuongezea, msaada wa mgonjwa mwenyewe na kadhalika.
Ugonjwa au hali ya ugonjwa wa ugonjwa, ikiwa ni aina ya papo hapo ya kuvimba kwa kongosho au cyst, kama matokeo ambayo ghiliba za matibabu zilitumiwa, kama sheria, endelea kuathiri ustawi wa jumla wa mtu, na ugonjwa wa ugonjwa huo.
Kwa mfano, ikiwa resection inafanywa kwa sababu ya saratani, basi kuna hatari kubwa ya kurudi tena. Utabiri juu ya kuishi kwa miaka mitano kwa wagonjwa kama hao ni wa kukatisha tamaa na ni hadi asilimia kumi.
Hata kutofuata kidogo kwa mapendekezo ya daktari, kwa mfano, uchovu wa mwili au kiakili, na ulevi katika lishe, kunaweza kuathiri vibaya hali ya mgonjwa, na kusababisha kuzidisha, ambayo inaweza kusababisha matokeo mabaya.
Kwa hivyo, ubora wa maisha ya mgonjwa, na vile vile wakati wake baada ya upasuaji kwenye kongosho, moja kwa moja inategemea nidhamu ya mgonjwa na kufuata maagizo yote ya matibabu.
Je! Unafanya upasuaji wa kongosho? Tuligundua ndio.
Inawezekana kutoa msaada wa kwanza kwa kongosho ya papo hapo kabla ya daktari kufika?
| Je! Ninahitaji kufanya nini? | Ni nini kisichoweza kufanywa? |
 |
|
Je! Kuna tiba bora za watu kwa kongosho ya papo hapo?
Hakuna tiba ya watu inaweza kuchukua nafasi ya matibabu kamili ya hospitali. Kwa kuongezea, na utumiaji wa akili wa mimea ya dawa na njia zingine, unaweza kumuumiza mgonjwa, na kuongeza ukali wa hali yake. Kujiboresha mwenyewe na kuweka simu kwa ambulensi, unaweza kupoteza wakati.
Je! Ni magonjwa gani yanayoweza kufanana na kongosho ya papo hapo?
 Magonjwa ambayo yanaweza kufanana na kongosho ya papo hapo :
Magonjwa ambayo yanaweza kufanana na kongosho ya papo hapo :
- Cholecystitis ya papo hapo - uchochezi wa gallbladder. Huanza pole pole. Inajidhihirisha katika mfumo wa maumivu ya kuponda chini ya mbavu ya kulia, ambayo hupewa kwa bega la kulia, chini ya blade, ukali wa ngozi, kichefuchefu, na kutapika.
- Ukamilifu wa kidonda cha tumbo au kidonda cha duodenal - hali ambayo shimo linatokea kwenye ukuta wa chombo. Kuna maumivu makali kwenye tumbo la juu (wakati mwingine hulinganishwa na "mgomo wa dagger"), kichefuchefu, kutapika mara moja. Misuli ya tumbo huwa ngumu sana. Kama sheria, kabla ya hii, mgonjwa tayari amegunduliwa na kidonda.
- Vizuizi vya ndani . Hali hii inaweza kuwa kwa sababu ya sababu tofauti. Inajidhihirisha kama ongezeko la polepole la maumivu ya tumbo, kupungua kwa tumbo, ukosefu wa kinyesi, kutapika na harufu mbaya.
- Infarction ya ndani . Inatokea wakati mtiririko wa damu unasumbuliwa ndani vyombo vya mesenteric kulisha utumbo. Kuna maumivu makali ya tumbo, kichefuchefu, kutapika, na kinyesi. Kawaida, wagonjwa kama hao hapo awali walipata ugonjwa wa moyo na mishipa.
- Ugonjwa wa papo hapo - uchochezi wa kiambatisho (kiambatisho )Maumivu maumivu ndani ya tumbo huongezeka polepole, ambayo kisha huhamia kwa sehemu yake ya chini ya kulia, kichefuchefu, mvutano wa misuli ya tumbo hufanyika. Joto la mwili linaweza kuongezeka kidogo.
- Infarction ya myocardial . Kawaida huonyeshwa na maumivu nyuma ya sternum, lakini inaweza kutokea kwa mfano, kwa mfano, katika hali ya maumivu makali ya tumbo. Mgonjwa huwa rangi, upungufu wa pumzi huonekana, baridi, jasho la nata. Utambuzi wa mwisho hufanywa baada ya ECG.
- Diaphragmatic hernia . Mchanganyiko wa hernia ya diaphragmatic ni hali ambayo sehemu ya tumbo na / au matumbo huinuka kupitia diaphragm hadi kwenye kifua. Kawaida kunyunyizia hufanyika wakati wa kuzidisha kwa mwili, kuna maumivu ya nguvu kifuani na tumbo, ambayo huenea ndani ya mkono, chini ya scapula. Mgonjwa amelala upande wake na kuvuta magoti yake kwa kifua chake, shinikizo la damu yake linapungua, huwa rangi, jasho baridi huonekana. Wakati tumbo limepigwa, kutapika hufanyika.
- Uambukizi wa sumu ya chakula . Ugonjwa ambao kuambukizwa na sumu ya bakteria hufanyika, kawaida kupitia chakula. Kuna maumivu ya tumbo, kuhara, kuzorota kwa jumla.
- Pneumonia ya chini ya logi - uchochezi katika sehemu za chini za mapafu. Joto la mwili huinuka, maumivu hufanyika kifuani, wakati mwingine kwenye tumbo. Kikohozi kavu kinaonekana, ambacho baada ya siku 2 huwa mvua. Upungufu wa pumzi hufanyika, hali ya jumla ya mgonjwa inazidi.
Uainishaji wa Atlanta ni nini kwa kongosho ya papo hapo?
Ainisho ya Kimataifa ya Atlanta ya Pancreatitis ya Papo hapo:
| Michakato ya patholojia katika kongosho | 1. Pancreatitis ya papo hapo :
3.Necrosis ya kongosho (kifo cha tishu za kongosho):
5.Kijiko cha ngozi ya kongosho (kidonda) . |
| Hali ya Matawi ya Pancreatic |
|
| Kuenea kwa necrosis kwenye tishu za kongosho |
|
| Kozi ya ugonjwa |
|
| Vipindi vya ugonjwa | 1. Usumbufu wa mzunguko, mshtuko. 2. Ukiukaji wa kazi ya viungo vya ndani. 3. Shida. |
Je! Pancreatitis ya papo hapo ni nini?
Dalili, utambuzi na matibabu ya kongosho ya postoperative ni sawa na kwa aina zingine. Mara nyingi ni ngumu kwa daktari kuanzisha utambuzi mara moja kwa sababu ya sababu zifuatazo :
- haijulikani ikiwa maumivu husababishwa na upasuaji yenyewe, au kwa uharibifu wa kongosho
- kwa sababu ya utumiaji wa painkillers na sedatives, dalili hazitamkwa hivyo
- baada ya operesheni, shida nyingi zinaweza kutokea, na ni mbali na kila wakati inawezekana kuelewa mara moja kuwa dalili zinahusiana na kongosho.
Dalili kwa aina anuwai ya uchochezi wa kongosho
Upasuaji kwa kongosho ya papo hapo hufanywa katika kesi ya:
- majeraha au majeraha ya tumbo la tumbo,
- sindano ya kizuizi inayosababishwa na maambukizo ya njia ya biliary,
- utambuzi wazi,
- necrosis ya kongosho au hemorrhagic kongosho,
- kutokwa na damu, ngozi, utumbo wa utumbo.
Dalili za upasuaji katika fomu sugu ya ugonjwa:
- virsungolithiasis (mawe kwenye milango ya tezi),
- patency iliyoharibika ya ducts za kongosho,
- sugu ya kongosho na magonjwa ya ini, tumbo, duodenum,
- sugu ya kongosho na dalili za maumivu zinazoendelea,
- saratani ya kongosho,
- ngumi na cysts,
- duodenostasis.

Matibabu ya upasuaji wa kongosho katika fomu sugu imegawanywa katika:
- upasuaji wa kongosho,
- upasuaji wa tumbo na duodenum,
- kuondolewa kwa nduru,
- kuingilia katika mfumo wa neva wa uhuru.
Operesheni kulingana na masharti ya utekelezaji ni:
- Wa kwanza. Wao hufanywa wiki baadaye tangu mwanzo wa ugonjwa katika kesi za peritonitis, kongosho ya papo hapo na uharibifu wa cholecystitis, matibabu ya kihafidhina isiyofanikiwa.
- Marehemu. Baada ya karibu mwezi kutoka mwanzo wa mchakato wa uchochezi, na tishu zilizo na kongosho za kongosho, jipu.
- Imegeuzwa. Zinakusudiwa kuzuia kurudi tena, tumia mwezi au zaidi baada ya kushambuliwa na ugonjwa wa kongosho.
Ni aina gani za shughuli zinafanywa?

Ya aina kadhaa zilizopo za shughuli za kongosho sugu, zifuatazo hutumiwa katika mazoezi:
- Anastomosis ya longitudinal ya duct ya kongosho (pancreatojejunal anastomosis). Aina hii ya uingiliaji wa upasuaji huchaguliwa na kipenyo cha densi ya kongosho ya mm 8, ambayo hufanyika na uharibifu mkubwa wa duct kuu ya tezi.
- Resection ya kongosho:
- Caudal kushoto. Katika kesi ya uharibifu wa kongosho ya distal wakati wa kudumisha patency ya duct, aina hii ya uingiliaji wa upasuaji hufanywa, ikichanganya na splenectomy (kuondolewa kwa wengu). Ikiwa patency ya duct ya Wirsung imeharibika, operesheni hutolewa na mifereji ya ndani ya mfumo wa bweni.
- Subtotal. Inafanywa na kongosho sugu na uharibifu wa mkia, mwili na sehemu ya kichwa. Karibu tezi yote pamoja na wengu imeondolewa, sehemu ndogo inabaki kwenye duodenum.
- Pancreatoduodenal. Aina hii ya operesheni hufanywa na uharibifu wa kichwa cha tezi na duct ya kawaida ya bile. Faida ya aina hii ya operesheni iko katika kudumisha uwezekano wa uzalishaji wa chuma wa insulini. Kuonekana kwa umbo la V hufanywa mbele ya mwili wa tezi hadi mwisho wa bweni. Wanaunda kitanzi kutoka kwa utumbo mdogo, kando ambayo enzymes za kongosho zitakabidhiwa kwenye duodenum. Operesheni hiyo inaweza kupunguza maumivu katika kazi nyingi.
- Jumla ya duodenopancreatectomy. Operesheni hiyo inaonyeshwa kwa watu walio na vidonda vya necrotic vya parenchyma na walijiunga na necrosis ya ukuta wa duodenal. Kawaida hii ni operesheni ya pili kwa wagonjwa walio na pancreatitis sugu sugu. Upasuaji wa kongosho wa necrosis una kipindi ngumu sana cha baada ya kazi, husababisha vifo vingi.

Pancreatojejunostomy ikilinganishwa na resection ni rahisi kufanya, haidhuru utendaji wa chombo, husababisha shida chache baada ya kazi, ina kiwango kidogo cha vifo.
Makini! Uingiliaji wa upasuaji kwa kongosho ya ulevi haurejeshi tezi na kazi yake. Lengo kuu la operesheni katika kesi hii ni kuondoa maumivu.
Matibabu ya upasuaji wa kongosho ya papo hapo
Pancreatic pancreatic ya papo hapo inatibiwa kwa nguvu katika kesi za shida zifuatazo za necrosis ya kongosho:
- peritonitis
- jipu
- cholangitis, blockage ya papilla duodenal na hesabu,
- kutokwa na damu katika maeneo ya necrosis,
- kizuizi kidogo cha matumbo.

Aina zifuatazo za shughuli zinafanywa:
- Utambuzi wa laparoscopy. Kwenye ukuta wa tumbo la nje, matoleo kadhaa madogo hufanywa kwa kuingiza vyombo na uchunguzi. Tumbo limejazwa na kaboni dioksidi kaboni. Wanatoa uondoaji wa tovuti zilizokufa za parenchyma, tumbo. Kiwango kikubwa cha dawa ya kukinga inasimamiwa kupunguza hatari ya kuambukizwa baada ya kazi. Majeraha hutibiwa, kutibiwa na antiseptic. Ikiwa haiwezekani kufanya kazi inayofaa wakati wa utaratibu, laparotomy inafanywa mara moja.
- Laparocentesis Imefanywa na ascites ili kuondoa yaliyomo chini ya usimamizi wa mashine ya ultrasound. Macho yanafanywa kando ya tumbo 2-3 cm kutoka kwa mshipa, ngozi, mafuta ya subcutaneous na misuli ya peritoneal imetengwa. Kuchomwa kwa mwisho hufanywa na trocar, huletwa ndani ya tumbo la tumbo na harakati ya kuzunguka. Maji hutoka polepole, takriban lita 1 kwa dakika 5. Baada ya bandeji iliyofungwa inatumika kwa kuchomwa, tumbo inaimarishwa na bandeji ya chachi ili kudumisha shinikizo.
- Laparotomy Operesheni ya tumbo inafanywa na kuambukiza kupita kiasi au kuungua hufanywa katika hypochondrium inayofaa. Begi ya stuffing imefunguliwa, ufikiaji wa kongosho hutolewa. Ligament ya gastrocolic imetengwa, ndoano zimewekwa ili kukagua uso wa nje wa tezi. Maeneo yaliyokufa huondolewa na mchanga au kuondolewa na vidole vyako. Wakati wa mchana, usafirishaji endelevu wa begi ya kujaza unafanywa, kwa ambayo mto 2 wa bomba na droo huingizwa. Begi ya kufunga inifunga na suture tofauti na ligament ya tumbo hurejeshwa ili kutoa mfumo wa umwagiliaji uliofungwa.
- Lumbotomy. Fanya na phlegmon parapancreatic fiber chini ya anesthesia ya jumla. Sawa na mbavu kando ya mstari wa nyuma wa axillary, kuunganishwa kunafanywa kwa misuli kwa urefu wa cm cm 5. Misuli imeenea, phlegmon inafunguliwa na zilizopo za maji ya silicone 1.5 cm kwa kipenyo huingizwa na yaliyomo ya purulent huondolewa. Mkojo umewekwa. Usafi wa cavity unafanywa kwa siku.
Kulingana na kile shughuli zinafanywa na pancreatitis (vamizi au tumbo) muda wa kipindi cha kupona na uboreshaji wa kipindi cha kazi hutegemea. Matibabu ya kichocheo kidogo kawaida huwa hayasababishi shida baada ya upasuaji na ni rahisi kuvumilia na wagonjwa ikilinganishwa na mifuko ya mikono.
Ugumu katika uendeshaji wa kongosho
 Upasuaji wa kongosho kwa kongoshoikiwa usalama wa maisha ya mgonjwa hutegemea. Omba uingiliaji wa upasuaji kwa kongosho kutoka 6 hadi 12% ya wagonjwa.
Upasuaji wa kongosho kwa kongoshoikiwa usalama wa maisha ya mgonjwa hutegemea. Omba uingiliaji wa upasuaji kwa kongosho kutoka 6 hadi 12% ya wagonjwa.
Kongosho ni chombo kisichobadilika sana ambacho kinahitaji utunzaji wa uangalifu na hata laini. Haiwezekani kusema kwa usahihi jinsi atakavyokuwa anafanya wakati wa operesheni, zaidi ya hayo, eneo lisilofaa linachanganya kozi ya operesheni.
Kongosho iko karibu sana wakati huo huo kwa "nafasi" kadhaa muhimu:
- Aorta ya tumbo.
- Duct ya bile ya kawaida.
- Kwa figo.
- Mishipa ya juu na ya chini.
- Mshipa mkubwa wa mesenteric na mishipa.
Muhimu! Kongosho huwasiliana na duodenum na mtiririko wa jumla wa damu, ambayo inafanya kazi kuwa ngumu. Vidonda vya kongosho havibadiliki kwa uharibifu, baada ya upasuaji kwenye fistulas ya tezi mara nyingi huundwa, kutokwa na damu kunatokea.
 Upasuaji wa kongosho ni ngumu na vifo vyao ni juu sana. Utabiri mkubwa wa kukatisha tamaa baada ya upasuaji kwa necrosis ya kongosho. Kwa kweli, mengi inategemea wakati wa operesheni, afya ya jumla ya mgonjwa, umri wake.
Upasuaji wa kongosho ni ngumu na vifo vyao ni juu sana. Utabiri mkubwa wa kukatisha tamaa baada ya upasuaji kwa necrosis ya kongosho. Kwa kweli, mengi inategemea wakati wa operesheni, afya ya jumla ya mgonjwa, umri wake.
Utambuzi mbaya baada ya upasuaji kwa jeraha. Wagonjwa kama hao wana uwezekano mkubwa wa kurudi tena. Kwa mtazamo wa uwajibikaji kwa afya, kufuata maagizo ya daktari, kufuata chakula, ugonjwa huo ni matumaini zaidi.
Pancreatitis ya postoperative
Kongosho ni chombo ambacho ni nyeti sana kwa uharibifu wa mitambo. Kwa bahati mbaya, uingiliaji wa upasuaji kwenye kongosho, tumbo, Vater papilla inaweza kuanzisha kongosho la baada ya kazi. Mara nyingi shida hufanyika wakati wa shughuli ngumu kwenye tumbo na duodenum.
Muhimu! Pancreatitis baada ya upasuaji mara nyingi hufanyika na kozi ya muda mrefu ya cholecystitis, cholangitis na choledocholithiasis. Ugonjwa huo hugunduliwa kama kongosho ya edematous au ya uharibifu.Vifo viko juu sana - karibu nusu ya visa vya ugonjwa wa kongosho wa baada ya kifo katika kifo cha mgonjwa.
Mapitio ya wagonjwa ambao walifanya upasuaji wa kongosho yanaonyesha umuhimu wa kufuata chakula na maagizo ya matibabu.
Aina na sababu za pancreatitis ya papo hapo
Pancreatitis ya papo hapo ni ugonjwa unaoathiri kongosho. Katika hali nyingi, ugonjwa hujitokeza kwa sababu ya unywaji pombe wa pombe, kawaida huwa na nguvu na ubora duni. Mchakato wa uchochezi hua haraka kutokana na kuongezeka kwa kazi ya usiri. Kuzidisha kwa Enzymes zilizotengwa na mwili husababisha kufyonzwa kwa tishu zake mwenyewe.
Kawaida, enzymes huamilishwa tu wakati wanaingia matumbo. Na ugonjwa, mchakato wa uanzishaji hufanyika kwenye chombo yenyewe. Hatua ya papo hapo ya ugonjwa imegawanywa katika:
- aseptic, wakati lengo lilionyeshwa wazi, lakini halijaambukizwa,
- purulent (na malezi ya puri foci).
Kwa kuongeza unywaji pombe, kongosho husababishwa na:
- magonjwa ya njia ya utumbo
- magonjwa ya kuambukiza, endocrine,
- dawa za sumu
- utapiamlo
- majeraha ya uti wa mgongo wa tumbo, tumbo, pamoja na yale yaliyopatikana wakati wa endoscopy.
Kuandaa mgonjwa kwa upasuaji wa kongosho
Uingiliaji wa upasuaji kwenye kongosho ni kubwa na hatari, kwa hivyo, zinahitaji maandalizi ya mgonjwa:
- Katika kongosho sugu, maandalizi huzingatia matibabu. Inatokea kwamba mtu ameponywa, na matibabu ya upasuaji huahirishwa.
- Kwa ugonjwa wa ngozi au kongosho ya purulent, kuna wakati mdogo wa kuandaa.
Kabla ya operesheni, inahitajika kurejesha kazi ya viungo vilivyoathiriwa na kupunguza kiwango cha ulevi.
Wafanyikazi wa matibabu wanapaswa kukuandaa kwa ajili ya upasuaji.
Utafiti wa enzymes za kongosho husaidia kuchagua mbinu madhubuti ya matibabu. Katika kipindi cha ushirika, wagonjwa wanaonyeshwa:
- Mgomo wa njaa (siku ya upasuaji).
- Kuchukua dawa ambazo huchochea mifumo ya moyo na mishipa na ya kupumua ya mwili hutumika kama kuzuia hypoxia na usumbufu katika usawa wa maji-umeme.
- Kuamuru vidonge vya kulala, antihistamines.
- Inafanya tiba ya antihypertensive ikiwa mtu ana shinikizo la damu.
Aina za upasuaji na jinsi zinavyokwenda
Upasuaji wa kongosho ya papo hapo imegawanywa kwa vikundi, kulingana na:
- Kiasi ambacho kinashughulikia upasuaji. Wakati wa shughuli za kuhifadhi chombo, tishu huhifadhiwa. Wakati resection, sehemu ya chombo huondolewa. Ikiwa kuondolewa kwa sehemu hakusaidii, kongosho hufanywa, chombo nzima huondolewa.
- Njia ya kuingilia kati. Operesheni inaweza kuwa wazi, isiyo na uvamizi, kwa kutumia laparoscopy au bila damu.
Wakati wa upasuaji wa kuhifadhi chombo:
- fungua, tupa matundu, jipu, hematomas, begi la kujaza,
- gawanya kifusi na edema kali,
- tishu zilizoharibiwa.
Kuangalia upya hufanywa katika idara ya chombo ambapo tumor, cyst au eneo la necrotic liko. Kwa mfano, resection ya kichwa hufanywa kwa kizuizi cha duct ya bile. Kuondoa vizuizi huchemka kwa kuchimba visima vilivyowekwa kwenye matumbo madogo.
Ikiwa chombo kimepakwa laini, kilichoathiriwa na tumor mbaya au cysts mbaya, huondolewa kabisa.
Operesheni wazi hurejeshwa katika kesi ya peritonitis, ambayo husababisha shinikizo la duodenum kutokana na uvimbe wa kongosho na kizuizi cha matumbo.
Uingiliaji wazi wa upasuaji ni pamoja na kuondolewa kwa sehemu ya chombo kilichokufa, kuosha, mifereji ya uti wa mgongo wa tumbo na nafasi ya kurudi nyuma. Operesheni kama hizo ni ngumu na hatari, kwa hivyo, ikiwa sehemu iliyokufa ya tezi ni ndogo, na chombo yenyewe hufanya kazi, watafiti wanachagua njia ya matibabu isiyoweza kuingilia au isiyo na damu:
- Na necrosis isiyoonekana ya tezi, kuchomwa hufanywa: maji hutolewa kutoka kwa chombo kilichoathirika.
- Mchanganyiko wa mwili huhakikisha utiririshaji wa maji. Kongosho huoshwa na kutokwa na virusi.
- Laparoscopy, wakati daktari anayefanya uchunguzi mdogo ndani ya tumbo, huanzisha uchunguzi wa video na vifaa maalum kupitia kwao, hukuruhusu kufuatilia maendeleo ya operesheni kupitia skrini maalum. Kusudi la laparoscopy ni kutolewa kwa duct ya bile, kuondolewa kwa vikwazo kwa kifungu cha bure cha juisi ya kongosho ndani ya matumbo.
Ikiwa kongosho huathiriwa na tumor, madaktari huamua kuingilia kati bila damu:
- kisu cha cyber au radiosurgery,
- kilio
- upasuaji wa laser
- ultrasound.
Vidokezo vingi hufanywa kwa kutumia probe ambayo imeingizwa kwenye duodenum.
Ugumu wa matibabu ya upasuaji
Kati ya madaktari, kongosho imepata sifa kama kiumbe mpole, kisichotabirika. Upasuaji kwa ugonjwa wa kongosho mara nyingi ni mbaya, licha ya njia za kisasa za matibabu.
 Ni ngumu kutokwa na kongosho iliyoharibiwa. Kwa hivyo, katika kipindi cha baada ya kazi, fistulas zinaweza kuunda kwenye wavuti ya matibabu, na kutokwa na damu ndani kunaweza kufunguliwa.
Ni ngumu kutokwa na kongosho iliyoharibiwa. Kwa hivyo, katika kipindi cha baada ya kazi, fistulas zinaweza kuunda kwenye wavuti ya matibabu, na kutokwa na damu ndani kunaweza kufunguliwa.
Hatari ya upasuaji ni kwa sababu ya sifa za chombo:
Iron iko karibu na viungo muhimu:
- duct ya bile
- duodenum (viungo katika mzunguko wa damu kwa ujumla),
- tumbo na bora mesenteric aorta,
- mshipa mkuu wa mesenteric, vena cava,
- figo.
Baada ya upasuaji
Ikiwa operesheni kwenye kongosho ilifanikiwa, utunzaji wa mgonjwa mwanzoni mwa kipindi cha kazi ni muhimu sana. Juu ya jinsi inavyofaa, inategemea ikiwa mtu huyo atapona.
Ndani ya siku moja baada ya operesheni, hali ya mgonjwa inadhibitiwa kabisa katika kitengo cha utunzaji mkubwa. Madaktari:
- Viashiria vya shinikizo la damu hupimwa.
- Angalia acidity, sukari ya damu.
- Fanya mtihani wa mkojo.
- Hematocrit (idadi ya seli nyekundu za damu) inadhibitiwa.
- Fanya umeme wa elektroniki na x-ray ya kifua.
Ikiwa hali ya mgonjwa ni thabiti, siku ya 2 baada ya operesheni, atahamishiwa kwa idara ya upasuaji, ambapo watapanga matunzo - matibabu kamili na lishe.
 Licha ya maendeleo ya matibabu ambayo inaruhusu wagonjwa kuendeshwa kwa karibu bila damu, matokeo ya upasuaji bado ni moja ya aina hatari ya matibabu.
Licha ya maendeleo ya matibabu ambayo inaruhusu wagonjwa kuendeshwa kwa karibu bila damu, matokeo ya upasuaji bado ni moja ya aina hatari ya matibabu.
Kutokwa hufanyika sio mapema kuliko mfumo wa utumbo huanza kufanya kazi kwa kawaida, na mgonjwa ataweza kuongoza maisha ya kawaida, akizingatia mapendekezo ya matibabu.
Dawa na taratibu
Mbali na matibabu ya lishe, matibabu kamili ni pamoja na:
- Ulaji wa mara kwa mara wa madawa, insulini, virutubisho vya enzyme.
- Tiba ya mwili, mazoezi ya matibabu. Taratibu na shughuli zozote za mwili zinapaswa kukubaliwa na daktari wako.
Malengo ya mazoezi ya mwili na taratibu wakati wa ukarabati:
- Utaratibu wa shughuli za jumla za mwili, kupumua, moyo na mishipa.
- Kupona upya kwa shughuli za mwili.
Shida za matibabu ya upasuaji wa kongosho ya papo hapo
Hatari ya utaratibu wa upasuaji kwa kongosho ya papo hapo inahusishwa na hali ngumu ambayo hufanyika katika kipindi cha baada ya kazi. Dalili za shida:
- Maumivu makali.
- Kuzorota kwa haraka kwa hali ya jumla ya mtu hadi mshtuko.
- Viwango vilivyoinuka vya amylase katika damu na mkojo.
- Joto na baridi ni ishara inayowezekana ya jipu.
- Kuongezeka kwa hesabu za seli nyeupe za damu.
Shida hiyo inaitwa pancreatitis ya postoperative, ambayo husababisha ugonjwa wa kidonda cha peptic au kuzidisha kwa mchakato sugu wa uvimbe kwenye tezi.
 Hali ya kazi ya uchungu ya kuongezeka kwa kasi kwa sababu ya usumbufu wa duct, ambayo husababisha edema ya chombo. Taratibu zingine za upasuaji zinasababisha usumbufu.
Hali ya kazi ya uchungu ya kuongezeka kwa kasi kwa sababu ya usumbufu wa duct, ambayo husababisha edema ya chombo. Taratibu zingine za upasuaji zinasababisha usumbufu.
Mbali na hali zilizo hapo juu, mgonjwa anayefanya kazi mara nyingi:
- kutokwa na damu hufunguliwa
- peritonitis huanza,
- kushindwa kwa mzunguko, figo-hepatic,
- ugonjwa wa sukari unazidisha,
- necrosis ya tishu hufanyika.
Ufanisi wa matibabu ya upasuaji na ugonjwa wa ugonjwa
Jinsi ufanisi wa uingiliaji wa upasuaji unavyoweza kuhukumiwa na utambuzi na matibabu ya wakati unaofaa kwa mgonjwa katika kipindi cha operesheni. Linapokuja suala la ugonjwa wa kongosho sugu, mara nyingi tiba kabla ya uingiliaji imefanikiwa sana kiasi kwamba hukuruhusu kuahirisha upasuaji.
Vitu vingine vinavyoamua mafanikio ya operesheni na hukuruhusu kutabiri mwendo wa ugonjwa katika siku zijazo:
- Hali ya jumla ya mtu kabla ya utaratibu wa upasuaji.
- Njia, kiasi cha uingiliaji wa upasuaji.
- Ubora wa utunzaji wa postoperative, matibabu kamili ya wagonjwa.
- Kuzingatia lishe.
- Vitendo vya Mgonjwa
Ikiwa mtu hajapakia mwili, anasimamia lishe, anaongoza maisha ya afya, basi nafasi ambazo msamaha utaongezeka.
Je! Ni nini maendeleo ya kongosho ya papo hapo?
Utambuzi bora unazingatiwa na fomu ya edematous. Kawaida, pancreatitis ya papo hapo huamua yenyewe, au chini ya ushawishi wa tiba ya dawa. Chini ya 1% ya wagonjwa hufa.
Utabiri wa necrosis ya kongosho ni kubwa zaidi. Wao husababisha kifo cha 20% -40% ya wagonjwa. Matatizo ya purulent huongeza hatari zaidi.
Na ujio wa teknolojia ya kisasa, uboreshaji kwa wagonjwa wenye kongosho ya papo hapo imeboresha. Kwa hivyo, wakati wa kutumia teknolojia za kuvamia kidogo, vifo ni 10% au chini.
Ni tofauti gani kati ya kongosho sugu na papo hapo?
Utaratibu wa maendeleo ya kongosho sugu, pamoja na papo hapo, bado haujaeleweka kabisa. Ikiwa katika fomu ya papo hapo, uharibifu wa tishu za tezi husababishwa na enzymes yake mwenyewe, basi katika fomu sugu, tishu za tezi hubadilishwa na tishu nyembamba.
Pancreatitis sugu mara nyingi hufanyika kwa mawimbi: wakati wa kuzidisha, dalili hutamkwa zaidi, na kisha hufanyika msamaha uboreshaji wa hali.
Kama kanuni, kongosho sugu inatibiwa na dawa. Katika uwepo wa dalili fulani lazima uelekee kwa upasuaji.
Je! Utakaso wa damu hutumiwa katika kongosho ya papo hapo?
Dalili za plasmapheresis katika kongosho ya papo hapo :
- Mara baada ya kulazwa hospitalini. Katika kesi hii, unaweza "kukamata" kongosho ya papo hapo kwenye hatua ya edematous na kuzuia ukiukwaji mbaya zaidi.
- Pamoja na maendeleo ya necrosis ya kongosho.
- Kwa athari kali ya uchochezi, peritonitis, kazi iliyoharibika ya viungo vya ndani.
- Kabla ya upasuaji - kupunguza ulevi na kuzuia shida zinazowezekana.
Contraindication kwa plasmapheresis katika pancreatitis ya papo hapo :
- Uharibifu mkubwa kwa viungo muhimu.
- Kuweka damu ambayo haiwezi kusimamishwa.
Je! Matibabu ya vamizi kidogo inawezekana katika kongosho ya papo hapo?
Uingiliaji wa uvamizi wa chini una faida juu ya upasuaji wa kawaida wa upasuaji. Pia zinafaa, lakini kiwewe cha tishu hupunguzwa. Kwa kuanzishwa kwa mbinu zisizo za kuvutia za upasuaji, matokeo ya matibabu ya kongosho ya papo hapo yaliboreshwa sana, wagonjwa walianza kufa mara nyingi.
Je! Ukarabati ni nini baada ya kongosho ya papo hapo?
Ikiwa hakuna shida, basi mgonjwa yuko hospitalini kwa wiki 1-2. Baada ya kutokwa, ni muhimu kupunguza shughuli za mwili kwa miezi 2-3.
Ikiwa baada ya operesheni mgonjwa ana shida, matibabu ya uvumilivu yatakuwa mrefu. Wakati mwingine pancreatitis ya papo hapo inaweza kusababisha ulemavu, mgonjwa anaweza kupewa kikundi cha I, II au III.
Sanatoriums na Resorts ambazo zinafaa kwa wagonjwa kama hao :
Aina za shughuli
Njia za Etiopathogenetic husaidia daktari kukuza algorithm inayofaa ya vitendo wakati kuna lesion inayoenea ya kongosho.
2010 03 12 upasuaji juu ya kongosho
Upasuaji wa kongosho
Upangaji wa hospitali hutofautisha njia kadhaa za uingiliaji wa upasuaji. Njia za kawaida zinazotumika:
- Kutengwa kwa mbali. Inarudisha kufuta sehemu. Katika kesi hii, ni mwili na mkia tu wa chombo kinachosababishwa. Aina hii ya uingiliaji inahitajika katika hali ambapo maambukizo imeathiri sehemu fulani tu ya tishu katika kongosho.
- Uondoaji mkubwa. Na uingiliaji huu wa upasuaji, resection inafanywa sio tu juu ya mwili na mkia, lakini pia kwa sehemu fulani ya kichwa. Ni eneo ndogo tu ambalo limehifadhiwa, ambalo liko karibu na duodenum.
- Necrsecvest sahihiomy. Aina hii ya operesheni katika kongosho ya papo hapo hufanywa tu chini ya usimamizi wa karibu wa ultrasound. Njia za maji ya kongosho huchorwa na yaliyomo hutolewa kwa kutumia mifereji ya maji.
Upataji wa lesion inawezekana kutumia njia za laparotomic na endoscopic. Mbinu ya pili haina uvamizi kuliko ile ya kwanza.
Shida za baada ya kazi
Shida ya kawaida baada ya upasuaji kwa kongosho ya papo hapo:
- Peritonitis ya purulent. Inatokea wakati nyuzi imeambukizwa. Kuenea kwa massa ya purulent-necrotic katika nafasi ya retroperitoneal inaweza kusababisha kifo. Matokeo haya yanawezekana pia na mbinu sahihi ya laparotomy.
- Kuzidisha kwa ugonjwa wa Hirschsprung. Na kozi ndefu ya muda mrefu ya pathologies ya utumbo mkubwa, uchukuaji wa vipande kadhaa vya kongosho husababisha kuvimbiwa kwa kuendelea.
- Mshtuko wa kongosho. Mchakato wa patholojia wa papo hapo, unaambatana na yatokanayo na endotoxins, ambayo husababisha necrosis ya sehemu iliyobaki ya chombo. Inakera kupunguzwa kwa mali ndogo ya damu. Katika kesi hii, shinikizo la damu linapungua. Kwa asili ya aseptic ya necrosis ya kongosho, endotoxins hufanya kama enzymes ya tezi mwenyewe, ambayo huathiri vibaya chombo na kusababisha malezi ya mtazamo wa uchochezi.

Matibabu ya upasuaji wa kongosho sugu huonyeshwa na kutokuwa na ufanisi wa tiba ya kihafidhina na gastroenterologist. Kulingana na takwimu, 40% ya wagonjwa wenye ugonjwa wa kongosho sugu (CP) huwa wagonjwa katika idara ya upasuaji wa hospitali kutokana na kuachana na matibabu na matibabu ya shida. Njia za upasuaji zinaimarisha mchakato wa patholojia - kupunguza kasi ya ugonjwa wa kongosho.
Je! Upasuaji hufanywa lini kwa kongosho sugu?
Ukuaji wa kongosho na mpito wa ugonjwa huo katika kozi sugu unaambatana na ukiukaji wa muundo wa morphological wa tishu za tezi. Mara nyingi, cysts, mawe, stenosis ya duct kuu ya kongosho au ducts bile huundwa, ongezeko kubwa la saizi ya kichwa cha chombo kutokana na uchochezi (au "kunya", kongosho) wakati ukandamizaji wa viungo vya karibu vinatokea:
- duodenum
- antrum
- ducts bile
- mshipa wa portal na malipo yake.

Katika hali kama hizo, mgonjwa hulazwa hospitalini katika idara ya upasuaji, ikiwa haifai katika hatua za awali, na hali ya mgonjwa ilizidi kuwa mbaya, au shida za kutishia maisha zikaibuka. Kuzorota huonyeshwa:
- maumivu yaliyoongezeka
- kuonekana kwa dalili za kuwasha kwa pembeni,
- kuongezeka kwa ulevi,
- kuongezeka kwa mkojo.
Matibabu ya upasuaji hufanywa kulingana na dalili kali, kwani athari yoyote kwenye kongosho inaweza kuzidisha hali hiyo.
Kozi sugu ya kongosho hudhihirishwa na dalili karibu za kila wakati za ugonjwa huo kutokana na kuvimba na nyuzi za tishu za chombo.
Uingiliaji wa upasuaji mara nyingi hutumiwa katika hatua za mwanzo za ugonjwa (siku 1-5) katika hali zifuatazo:
- ikiwa ipo
- na maumivu makali,
- na sindano ya kuzuia,
- mbele na ducts.
Katika hali nadra, shughuli za dharura zinafanywa wakati CP inatokea:
- kutokwa na damu kwa papo hapo ndani ya patseudocyst au njia ya utumbo,
- kupasuka kwa cyst.
Katika hali nyingi, matibabu ya upasuaji kwa CP hufanywa kama ilivyopangwa baada ya utambuzi kamili.

Kuna ukiukaji mwingine katika utekelezaji wa njia kali za matibabu kwenye kongosho:
- kushuka kwa shinikizo la damu,
- anuria (kutokuwepo kabisa kwa pato la mkojo),
- hyperglycemia kubwa,
- kutoweza kurejesha kiasi cha damu inayozunguka.
Dalili za upasuaji
Upasuaji kwa kongosho sugu umeonyeshwa katika kesi zifuatazo:
- Refractoriness (upinzani) ya dalili ya maumivu ndani ya tumbo kwa athari za dawa,
- Pancreatitis ya ndani (wakati, kwa sababu ya mchakato wa uchochezi wa muda mrefu, msukumo wa tishu zinazoonekana na makovu huonekana, wingi na ukubwa wa kongosho huongezeka sana, lakini kazi zake hupungua sana),
- nyembamba (strictures) ya duct kuu ya kongosho,
- stenosis ya njia ya biliary ya ndani,
- compression ya vyombo kuu (portal au bora mesenteric vein),
- csets -sekuku zilizopo
- Mabadiliko ya kiingilio katika tishu za kongosho, na kusababisha tuhuma za neoplasm mbaya (hatari ya saratani mbele ya CP huongezeka kwa mara 5)
- stenosis kali ya duodenal.
Ufanisi wa matibabu ya upasuaji
Matokeo ya upasuaji ni kuondoa maumivu, kutolewa kwa mwili kutoka kwa ulevi na bidhaa za uchochezi na kuoza, marejesho ya kazi ya kawaida ya kongosho. Matibabu ya upasuaji ni kuzuia kwa ufanisi: fistulas, cysts, ascites, pleurisy, vidonda vya purulent kadhaa.
Ufanisi wa matibabu ya upasuaji ya CP unahusishwa na hulka ya ugonjwa wa kongosho na shida kuu mbili, inategemea moja kwa moja jinsi unavyoweza kuyashinda:
- Mabadiliko ya kisaikolojia kwenye tishu za kongosho ni kali, yameenea na haiwezi kubadilika. Operesheni iliyofanikiwa inapaswa kufuatwa katika siku zijazo na tiba ndefu, wakati mwingine ya maisha yote na kufuata kwa lishe kali kali. Mapendekezo haya ni hali muhimu kwa matibabu ya mafanikio, bila ambayo ufanisi wa matibabu ya upasuaji utapunguzwa kuwa sifuri.
- Katika hali nyingi, HP ina. Ikiwa baada ya mfululizo wa hatua ngumu za upasuaji, ulaji wa pombe hautoi, ufanisi wa matibabu ya upasuaji utakuwa wa muda mfupi.
Maandalizi ya upasuaji na aina ya hatua za upasuaji

Kwa aina zote za kongosho, bila kujali etiolojia na fomu (ulevi, biliary, pseudotumor, pseudocystic, induction) au kozi (kali au sugu), hatua kuu ya maandalizi ya upasuaji ni njaa. Hii inapunguza hatari ya shida za baada ya kazi. Kwa hivyo, siku kabla ya operesheni, ni muhimu kukataa chakula chochote, jioni na asubuhi asubuhi kusafisha enemas hufanyika. Siku ya upasuaji, upangaji wa dawa hufanywa, ambayo inawezesha kuanzishwa kwa mgonjwa ndani ya anesthesia. Lengo lake:
- kumhakikishia mgonjwa na kuondoa hofu ya upasuaji,
- kuzuia maendeleo ya athari mzio,
- punguza secretion ya kongosho na tumbo.
Utoaji wa dawa za kulevya
Kwa utangulizi, madawa ya vikundi mbalimbali hutumiwa (tranquilizer, antipsychotic, antihistamines, anticholinergics).
Kwa kuongezea, mgonjwa anayesumbuliwa na CP kwa miaka mingi anafadhaika sana kwa sababu ya shida ya utumbo.Kwa hivyo, kabla ya operesheni, wagonjwa wengi wameagizwa kuanzishwa kwa plasma, suluhisho la protini, kioevu katika mfumo wa saline au suluhisho la sukari 5%. Katika hali nyingine, kulingana na dalili, kuhamishwa kwa damu au erythrocyte hufanywa ili kuongeza hemoglobin, index ya prothrombin, na kiwango cha protini.
Na jaundice ya muda mrefu kwa sababu ya kukomesha mtiririko wa bile kwenye lumen ya duodenum, upungufu wa hypo- au vitamini hua. Hii ni kwa sababu ya kutokuwa na uwezo wa kubadilisha vitamini visivyoweza kunuka kwa misombo mumunyifu - mchakato huu unafanyika na ushiriki wa bile. Katika hali kama hizo, vitamini husimamiwa kwa njia ya wazazi na mdomo.
Jukumu muhimu katika kuandaa operesheni iliyopangwa inachezwa na:
- Methionine, Lipocaine (iliyowekwa katika fomu kibao 0.5 x mara 3 kwa siku kwa siku 10).
- Sirepar - inasimamiwa kwa njia ya ndani kwa 5 ml mara moja kwa siku kwa wiki.
Taratibu za upasuaji
Msaada wa upasuaji kwa kongosho inategemea shida zilizoainishwa na inaweza kuwa:
- matibabu ya kawaida ya endoscopic,
- uingiliaji wa laparotomy.

Njia ya classic ya laparotomy ya upasuaji inatumika kwa karne. Inafanywa katika kesi:
- kiwango kikubwa cha tishu za kongosho,
- uhifadhi wa chombo - unaposababisha sehemu ya chombo,
- (mojawapo ya marekebisho ni kuondolewa kwa sehemu ya kichwa cha kongosho na njia ya Frey).
Aina ya mwisho ya matibabu ya upasuaji kwa kupata kutumia laparotomy ndio inayoweza kuvamia. Hatari ya kupata ugonjwa wa kisukari katika kipindi cha ushirika ni kidogo, na vifo ni chini ya 2%. Lakini katika mwaka wa kwanza baada ya operesheni, kurudi kwa dalili za maumivu huzingatiwa katika 85%, kwa miaka 5 maumivu yanaendelea katika 50% ya wagonjwa waliofanya kazi.
Shughuri za uhifadhi (wakati sehemu ndogo iliyoathiriwa ya chombo huondolewa, kwa mfano, kifaa cha kichwa cha duodenum kinachohifadhi kibofu kulingana na Berger, utaftaji wa mkia ulio na uhifadhi wa wengu, kuondolewa kwa sehemu ya mwili na utando wa wengu) kuonyesha matokeo mazuri ya muda mrefu - dalili ya maumivu hupotea katika 91% ya wagonjwa, wagonjwa 69 wanarudi. kwa kazi ya kawaida.
Upanuzi mkubwa wa kongosho ni aina hatari zaidi ya uingiliaji wa upasuaji (resection ya pyloroplasty ya kichwa cha kongosho, jumla ya kongosho). Hutumiwi sana, katika hali za kipekee, kwa sababu ya kiwango cha juu cha hali ya hewa, vifo na frequency ya shida. Imefanywa:
- kwa tuhuma za udhalilishaji na kozi ya muda mrefu ya CP, ikiwa kuna donda la tishu za kongosho,
- na shinikizo la damu ya portal inayosababishwa na compression ya mshipa wa splenic na kongosho iliyokuzwa,
- na kuzorota kwa jumla na kuzorota kwa tishu za kongosho.
Pancreatectomy, kulingana na upasuaji, inahesabiwa haki katika kesi ya saratani ya kichwa na mwili wa kongosho. Kwa kuongeza hatari kubwa ya shida zinazotishia uhai, mgonjwa analazimishwa kuchukua uingizwaji wa enzyme na tiba ya insulini kwa maisha, ambayo inafanya shughuli hizo kuwa ngumu kwa CP.
Kuishi kwa miaka mitano ni 2%.
Matibabu ya kawaida ya endoscopic
Njia ya endoscopic inatumika kwa shida za ndani za CP:
- pseudocyst
- kupunguza (dharura) ya njia kuu ya kongosho,
- uwepo wa mawe kwenye ducts ya kongosho au kibofu cha nduru.

Wao husababisha maendeleo ya shinikizo la damu ya kongosho na zinahitaji mbinu za kuingilia kati.
Sphincterotomy ndio utaratibu ulioombewa zaidi. Katika hali nyingi, inaambatana na:
- uingizwaji wa njia kuu ya kongosho,
- mbele ya jiwe - na uchimbaji wake (lipoextraction) au lithotripsy,
- mifereji ya cyst.
Wakati endoprosthesis imewekwa, inabadilishwa kila miezi 3. Katika hali kama hizo, tiba ya kuzuia uchochezi hufanywa kwa miezi 12-18.
Matatizo ya mbinu hii: kutokwa na damu, maendeleo ya necrosis ya kongosho, cholangitis. Katika kesi ya kudanganywa kwa mafanikio, inaruhusiwa kula siku inayofuata.Baada ya siku, mgonjwa anaweza kutolewa.
Utaratibu wa laparoscopic
Hapo awali zilitumika peke kwa madhumuni ya utambuzi. Katika muongo mmoja uliopita, utaratibu huu ni wa matibabu. Dalili za utekelezaji wake:
- (nec sahihi)
- cyst (mifereji ya maji),
- jipu
- fomu za tumor za ndani.
Kama njia ya utambuzi, hutumika kwa jaundice (kuanzisha etiolojia), upanuzi mkubwa wa ini, ascites - ikiwa haikuwezekana kuweka sababu halisi za hali hizi kwa njia zingine za utafiti, kushindwa kwa chombo nyingi, sio uwezo wa matibabu ngumu kwa siku 3. Pamoja na kongosho, njia hufanya iwezekanavyo kuamua hatua ya ugonjwa na kiwango cha uharibifu wa tezi yenyewe na viungo vya karibu.
Inayo faida kadhaa juu ya uingiliaji wa upasuaji wa kimatibabu. Hii ni pamoja na:
- kutokuwa na maumivu
- kupungua kwa damu na hatari ya shida,
- kupunguzwa kwa maana kwa wakati wa ukarabati,
- ukosefu wa kovu kwenye ukuta wa tumbo la nje,
- kupunguzwa kwa paresis ya matumbo baada ya utaratibu na kutokuwepo kwa maendeleo zaidi ya ugonjwa wa wambiso.

Laparoscopy ya madhumuni ya uchunguzi na matibabu hufanywa na sedation ya awali na analgesia. Kwa madhumuni ya utambuzi, hutumiwa tu katika hali ambazo njia zisizo za uvamizi za uchunguzi (ultrasound OBP na ZP, CT) ziligeuka kuwa zisizo na mabadiliko. Mbinu hiyo ni katika kutengeneza incision ndogo (0.5-1 cm) kwenye ukuta wa tumbo wa ndani kwa kuanzisha probe ya laparoscope na moja au zaidi kwa vyombo vya upasuaji vya msaidizi (manipulators). Unda pneumoperitonium - jaza utumbo wa tumbo na dioksidi kaboni ili kuunda nafasi ya kufanya kazi. Chini ya udhibiti wa laparoscope, manipulators huondoa maeneo ya necrotic, ikiwa ni lazima, (kuondoa kongosho kutoka kwa eneo lake la anatomiki - nafasi ya kurudi nyuma - ndani ya patiti ya tumbo).
Kwa msaada wa laparoscope, tezi yenyewe, viungo vya karibu vinachunguzwa, hali ya bursa ya mviringo inapimwa.
Ikiwa katika mchakato wa laparoscopy zinageuka kuwa haiwezekani kutatua shida iliyogunduliwa na njia hii, operesheni ya cavity inafanywa kwenye meza ya operesheni.
Utunzaji wa wagonjwa na ukarabati wa mgonjwa baada ya upasuaji
Baada ya upasuaji, mgonjwa huhamishiwa kwenye eneo kubwa la utunzaji. Hii ni muhimu kumtunza mgonjwa na kufuatilia ishara muhimu, kutoa hatua za haraka za kukuza shida. Ikiwa hali ya jumla inaruhusu (kwa kukosekana kwa shida), siku ya pili mgonjwa anaingia katika idara ya upasuaji jumla, ambapo matibabu kamili, utunzaji, na lishe yanaendelea.
Baada ya upasuaji, mgonjwa anahitaji usimamizi wa matibabu kwa miezi 1.5-2. Kipindi hiki kinahitajika ili kurejesha mchakato wa kumengenya na mwanzo wa utendakazi wa kongosho, ikiwa sehemu yake imeokolewa.

Baada ya kutokwa kutoka hospitalini, pendekezo zote lazima zifuatwe na regimen ya matibabu inazingatiwa. Inayo:
- kwa amani kamili
- katika ndoto ya mchana
- katika lishe kali.
Lishe ya lishe inapaswa kuwa mpole na iliyogawanyika, iliyoamriwa na kubadilishwa na daktari. Katika vipindi tofauti vya ukarabati, lishe ni tofauti, lakini iko ndani ya mipaka ya jedwali Na. 5 kulingana na Pevzner. Inayo kanuni za jumla za lishe: matumizi ya bidhaa zinazoruhusiwa tu, uhamaji (kuna mara nyingi: mara 6-8 kwa siku, lakini kwa sehemu ndogo), matumizi ya chakula cha joto na kung'olewa, kiwango cha kutosha cha kioevu. Katika hali nyingi, lishe imewekwa kwa maisha.
Wiki 2 baada ya kutokwa kutoka hospitalini, serikali inapanuka: matembezi yanaruhusiwa na hatua ya utulivu.
Matibabu ya postoperative na lishe ya mgonjwa
Usimamizi zaidi wa mgonjwa katika kipindi cha ushirika unafanywa na gastroenterologist au mtaalamu wa matibabu.Matibabu ya kihafidhina imeamriwa baada ya uchunguzi kamili wa historia ya matibabu, uingiliaji wa upasuaji, matokeo yake, afya kwa ujumla, data ya utafiti. Katika kipimo kinachohitajika, tiba ya insulini na uingizwaji hutumiwa chini ya udhibiti wa maabara, njia za dalili za dawa (analgesia, madawa ambayo hupunguza uchungu, kuhalalisha kinyesi, kupunguza usiri wa tumbo.
Tiba ngumu ni pamoja na:
- chakula -
- mazoezi ya mwili
- njia zingine za matibabu ya kisaikolojia.

Utambuzi wa kupona baada ya upasuaji
Utambuzi wa ugonjwa baada ya upasuaji hutegemea mambo mengi, ambayo ni pamoja na:
- sababu iliyosababisha matibabu ya upasuaji (saratani ya cyst au kongosho ni tofauti kubwa katika ukali wa ugonjwa wa msingi),
- kiwango cha uharibifu wa chombo na kiwango cha upasuaji
- hali ya mgonjwa kabla ya matibabu ya haraka (uwepo wa magonjwa mengine),
- uwepo wa ugonjwa wa ugonjwa unaofanana katika kipindi cha baada ya kazi (kidonda cha peptic au ugonjwa wa maumivu ya kidonda sugu, ambayo husababisha shida ya kongosho, iliyoonyeshwa na kujitenga kwa utapeli wa enzymes - kuongezeka kwa shughuli za amylase dhidi ya historia ya kupungua kwa kiwango cha trypsin na lipase).
- ubora wa hafla zinazoendelea za ushirika na zahanati,
- kufuata sheria ya maisha na lishe.
Ukiukaji wowote wa mapendekezo ya daktari juu ya lishe, mafadhaiko (ya kiakili na ya kiakili) yanaweza kuzidisha hali hiyo na kusababisha kuzidisha. Na pancreatitis ya vileo, kuendelea kutumia pombe husababisha kupunguzwa sana kwa maisha kwa sababu ya kurudi nyuma mara kwa mara. Kwa hivyo, ubora wa maisha baada ya upasuaji kwa kiasi kikubwa inategemea mgonjwa, kufuata maagizo na maagizo yote ya daktari.
- Nikolay, Yurievich Kokhanenko N.Yu., Artemyeva N.N. Pancreatitis sugu na matibabu yake ya upasuaji. M: LAP Lambert Taaluma ya Uchapishaji 2014
- Shalimov A.A. Upasuaji wa kongosho. M: Tiba, 1964
- Ivashkin V.T., Maev I.V., Okhlobystin A.V., Kucheryavy, Yu.A., Trukhmanov A.S., Sheptulin A.A., Shifrin O.S., Lapina T.L., Osipenko M.F., Simanenkov V.I., Khlynov I. B., Alekseenko S. A., Alekseeva O. P., Chikunova M. V. Mapendekezo ya Chama cha Ugonjwa wa tumbo la Urusi kwa utambuzi na matibabu ya kongosho sugu. Jarida la Kirusi la Gastroenterology, Hepatology na Coloproctology. 2014.Vol 24, No. 4 Uk. 70-97.