Saratani ya kongosho - Dalili na Tiba
| Saratani ya kongosho | |
|---|---|
 | |
| ICD-10 | C 25 25. |
| ICD-10-KM | C25.0, C25.1 na C25.2 |
| ICD-9 | 157 157 |
| ICD-9-KM | 157.1, 157.8, 157.0 na 157.2 |
| Omim | 260350 |
| Magonjwa | 9510 |
| Medlineplus | 000236 |
| eMedicine | med / 1712 |
| Mesh | D010190 |
Saratani ya kongosho - neoplasm mbaya inayotokana na epitheliamu ya tishu za tezi au ducts za kongosho.
Fomu za kihistoria
Matukio ya saratani ya kongosho yanaongezeka kila mwaka. Ugonjwa huu ni saratani ya kawaida ya sita miongoni mwa watu wazima. Inawaathiri sana wazee, sawa na mara kwa mara wanaume na wanawake. Huko Merika, saratani ya kongosho iko katika nafasi ya nne kati ya sababu za kifo cha saratani. Kulingana na tathmini ya awali ya Jumuiya ya Saratani ya Amerika, mnamo 2015, tumor hii itagunduliwa kwa watu 48 960, na wagonjwa 40 560 watakufa. Hatari ya saratani kwa kila mkazi wa Merika wakati wa maisha ni 1.5%.
Sababu za hatari kwa saratani ya kongosho ni:
Magonjwa sugu ni pamoja na:
Kawaida, tumor huathiri kichwa cha tezi (50-60% ya kesi), mwili (10%), mkia (5-8% ya kesi). Kuna pia lesion kamili ya kongosho - 20-35% ya kesi. Tumor ni nene yenye nene isiyo na mipaka ya wazi; katika sehemu hiyo, ni nyeupe au manjano nyepesi.
Jeni imegunduliwa hivi karibuni ambayo inathiri sura ya seli za kawaida za kongosho, ambazo zinaweza kuhusika katika maendeleo ya saratani. Kulingana na utafiti uliochapishwa katika jarida la Mawasiliano ya Jamii, jeni inayolengwa ni geni la proteni ya P1 Pase (PKD1). Kwa kutenda juu yake, itawezekana kuzuia ukuaji wa tumor. PKD1 - inadhibiti ukuaji wa tumor na metastasis. Hivi sasa, watafiti wanafanya kazi ya kuunda inhibitor ya PKD1 ili iweze kupimwa zaidi.
Utafiti uliofanywa katika Kituo cha Matibabu cha Langon katika Chuo Kikuu cha New York uligundua kuwa saratani ya kongosho ilikuwa asilimia 59 zaidi ya uwezekano wa kukuza kwa wagonjwa walio na virusi katika mdomo. Porphyromonas gingivalis. Pia, hatari ya ugonjwa huo ni kubwa mara mbili ikiwa mgonjwa amegunduliwa Aggregatibacter actinomycetemcomitans. Mtihani wa uchunguzi unaandaliwa ambayo itaamua uwezekano wa kupata saratani ya kongosho.
Aina za kihistoria hariri |Nakala za mtaalam wa matibabu
Saratani ya kongosho hufanyika, kulingana na vyanzo anuwai, katika asilimia 73 ya visa vyote vya saratani, mara nyingi zaidi katika watu zaidi ya miaka 50, haswa kwa wanaume.
Kila mwaka, visa 30,500 vya saratani ya kongosho, kimsingi densa adenocarcinoma, na vifo 29,700 vimesajiliwa nchini Merika. Dalili za saratani ya kongosho ni pamoja na kupunguza uzito, maumivu ya tumbo, na jaundice. Utambuzi huo hufanywa na CT. Matibabu ya saratani ya kongosho ni pamoja na resection ya upasuaji na mionzi ya ziada na chemotherapy. Ugonjwa huo haupendekezi, kwani ugonjwa mara nyingi hugunduliwa katika hatua za juu.
, , , ,
Sababu za Saratani ya Pancreatic
Saratani nyingi za kongosho ni tumors za exocrine ambazo hutoka kutoka kwa seli za duct na seli. Pancreatic endocrine tumors zinajadiliwa hapa chini.
Adenocarcinomas ya teokrasi kutoka kwa seli za ductal hupatikana mara 9 mara nyingi kuliko kutoka kwa seli za acinar, na kichwa cha tezi huathiriwa kwa 80%. Adenocarcinomas huonekana kwa wastani katika umri wa miaka 55 na mara 1.5-2 mara nyingi zaidi kwa wanaume. Sababu kuu za hatari ni pamoja na uvutaji sigara, historia ya ugonjwa wa kongosho sugu, na labda kozi ya muda mrefu ya ugonjwa wa sukari (haswa kwa wanawake). Jukumu fulani linachezwa na urithi. Ulevi na ulaji wa kafeini uwezekano mkubwa sio sababu za hatari.
, , , ,
Dalili za saratani ya kongosho huonekana kuchelewa; wakati utambuzi hufanywa, 90% ya wagonjwa wana tumor ya hali ya juu inayojumuisha miundo ya retroperitoneal, node za mkoa, au metastases ya ini au mapafu.
Wagonjwa wengi wana maumivu makali ndani ya tumbo la juu, ambalo kawaida huangaza nyuma. Maumivu yanaweza kupungua wakati mwili umeelekezwa mbele au katika nafasi ya fetasi. Kupunguza uzani ni tabia. Pancreatic adenocarcinomas husababisha jaundice ya kuzuia (mara nyingi sababu ya kuwasha) katika 80-90% ya wagonjwa. Saratani ya mwili na mkia wa tezi inaweza kusababisha compression ya mshipa wa spongo, na kusababisha splenomegaly, varicose veins ya esophagus na tumbo, na kutokwa na damu kwa njia ya utumbo. Saratani ya kongosho husababisha ugonjwa wa kisukari katika 25-50% ya wagonjwa, kuonyesha dalili za uvumilivu wa sukari (k.m. Polyuria na polydipsia), malabsorption.
Cystadenocarcinoma
Cystoadenocarcinoma ni saratani ya nadra ya kongosho ya adenomatous ambayo hufanyika kama matokeo ya kuzorota kwa mucosa ya cystadenoma na inajidhihirisha kama malezi kubwa ya sakafu ya juu ya patiti ya tumbo. Utambuzi huo hufanywa na CT au MRI ya cavity ya tumbo, ambayo misa ya cystic iliyo na bidhaa za kuoza kawaida huonekana, muundo wa volumetric unaweza kuonekana kama adenocarcinoma ya necrotic au pancreatic pseudocyst. Tofauti na adenocarcinoma ya ductal, cystoadenocarcinoma ina ugonjwa mzuri. 20% tu ya wagonjwa wana metastases wakati wa upasuaji; kuondolewa kamili kwa tumor wakati wa pancreatectomy ya distal au proximal au wakati wa upasuaji wa Whipple husababisha 65% ya kupona kwa miaka 5.
, , , , , , , , , ,
Uvimbe wa ndani wa papillary-mucinous
Intraductal papillary-mucinous tumor (VPMO) ni aina adimu ya saratani inayoongoza kwenye hypersecretion ya mucus na kizuizi cha duct. Uchunguzi wa kihistoria unaweza kuonyesha uwekevu, umbo la mipaka, au ukuaji mbaya. Kesi nyingi (80%) huzingatiwa katika wanawake na mchakato huwekwa ndani mara nyingi kwenye mkia wa kongosho (66%).
Dalili za saratani ya kongosho ni pamoja na maumivu na maumivu ya mara kwa mara ya kongosho. Utambuzi hufanywa na CT sambamba na endoscopic ultrasound, MRCP au ERCP. Inawezekana kutofautisha mchakato mbaya na mbaya tu baada ya kuondolewa kwa upasuaji, ambayo ndiyo njia ya chaguo. Pamoja na matibabu ya upasuaji, kuishi kwa miaka 5 na ukuaji mdogo au wa mipaka ni zaidi ya 95% na 50-75% na mchakato mbaya.
Utambuzi
Njia muhimu zaidi za kugundua saratani ya kongosho ni ond ya tumbo na MRI ya kongosho (MRTP). Ikiwa tumor isiyoonekana au ugonjwa wa metastatic hugundulika wakati wa CT au MRI ya kongosho, upungufu wa sindano ya sindano ya eneo hilo iliyoathiriwa inafanywa kwa uchunguzi wa kihistoria wa tishu za tumor na uhakiki wa utambuzi. Ikiwa skiti ya CT inaonyesha uwezekano wa uwepo wa tumor au malezi yasiyo ya tumor, MRI ya kongosho na ultrasound ya endoscopic imeonyeshwa kugundua hatua ya mchakato na nodi ndogo ambazo hazigundulikani na CT. Wagonjwa walio na jaundice ya kuzuia wanaweza kufanya ERCP kama uchunguzi wa kwanza wa utambuzi.
Vipimo vya maabara ya njia inapaswa kufanywa. Kuongezeka kwa phosphatase ya alkali na bilirubin inaonyesha kizuizi cha duct ya bile au metastasis kwa ini. Uamuzi wa antijeni ya CA19-9 inayohusiana na kongosho inaweza kutumika kwa kuangalia kwa wagonjwa wenye carcinoma ya kongosho na uchunguzi katika hatari kubwa ya saratani. Walakini, jaribio hili sio nyeti wa kutosha au maalum kwa matumizi yake katika uchunguzi wa idadi kubwa ya watu. Viwango vya antijeni vilivyoinuliwa vinapaswa kupungua baada ya matibabu ya mafanikio, ongezeko linalofuata linaonyesha kuendelea kwa mchakato wa tumor. Viwango vya amylase na lipase kawaida hukaa ndani ya mipaka ya kawaida.
, , , , , ,
Matibabu ya Saratani ya kongosho
Katika takriban 80-90% ya wagonjwa, tumor haifanyi kazi kwa sababu ya kugundua metastases katika mchakato wa utambuzi au kuota katika vyombo vikubwa. Kulingana na eneo la tumor, operesheni ya kuchagua ni, mara nyingi, upasuaji wa Whipple (pancreatoduodenectomy). Tiba ya ziada na tiba ya 5-fluorouracil (5-FU) na tiba ya nje ya mionzi kawaida huwekwa, ambayo inaruhusu kuokoa kwa takriban 40% ya wagonjwa zaidi ya miaka 2 na 25% zaidi ya miaka 5. Tiba hii ya mchanganyiko wa saratani ya kongosho pia hutumika kwa wagonjwa walio na tumors ndogo lakini isiyoweza kufikiwa na husababisha wastani wa kuishi kwa karibu mwaka 1. Dawa za kisasa zaidi (k.m. gemcitabine) zinaweza kuwa na ufanisi zaidi kuliko 5-FU kama chemotherapy ya msingi, lakini hakuna dawa peke yako au kwa mchanganyiko unaofaa zaidi. Chemotherapy inaweza kutolewa kwa wagonjwa walio na metastases ya ini au metastases ya mbali kama sehemu ya mpango wa utafiti, lakini matarajio na au bila matibabu bado haifai na wagonjwa wengine wanaweza kuchagua kuepukika.
Ikiwa tumor isiyoweza kutekelezeka hupatikana wakati wa upasuaji ambayo husababisha patency iliyoharibika ya njia ya gastroduodenal au biliary, au ikiwa maendeleo ya haraka ya shida hizi yanatarajiwa, duru ya tumbo mara mbili na biliary inafanywa ili kuondoa usumbufu. Kwa wagonjwa walio na vidonda visivyoweza kutumika na ugonjwa wa manjano, hisia za mwisho za njia ya biliary zinaweza kutatua au kupunguza jaundice. Walakini, kwa wagonjwa walio na michakato isiyoweza kutekelezeka ambayo muda wa kuishi unatarajiwa kuwa zaidi ya miezi 6-7, inashauriwa kuweka anastomosis ya kupita kwa sababu ya shida zinazohusiana na uchungu.
Matibabu ya dalili ya saratani ya kongosho
Mwishowe, wagonjwa wengi wanakabiliwa na maumivu makali na kifo. Katika suala hili, matibabu ya dalili ya saratani ya kongosho ni muhimu kama kali. Utunzaji sahihi kwa wagonjwa walio na ugonjwa wa ugonjwa mbaya unapaswa kuzingatiwa.
Wagonjwa walio na maumivu ya wastani au kali wanapaswa kupatiwa opiate ya mdomo katika kipimo cha kutosha kwa utulivu wa maumivu. Kuwa na wasiwasi juu ya ulevi haipaswi kuwa kizuizi cha udhibiti mzuri wa maumivu. Katika maumivu sugu, dawa za kutolewa-endelevu (k.m. usimamizi wa fentanyl, oxycodone, oxymorphone) ni bora zaidi. Uzuiaji wa visceral au intraoperative visceral (celiac) hukuruhusu kusimamia vyema maumivu kwa wagonjwa wengi. Katika kesi za maumivu yasiyoweza kuvumilia, opiates husimamiwa kwa njia ndogo au kwa njia ya uti wa mgongo, utawala wa kitabia au wa ndani hutoa athari ya ziada.
Ikiwa upasuaji wa palliative au stenting ya biliary ya endoscopic haipungui kuwasha kwa sababu ya jaundice inayozuia, mgonjwa anapaswa kuainishwa cholestyramine (4 g kwa mara 1 hadi 4 kwa siku). Phenobarbital 30-60 mg kwa mdomo mara 3-4 kwa siku inaweza kuwa na ufanisi.
Na ukosefu wa kongosho wa kongosho, maandalizi ya kibao ya enzymes ya kongosho (pancrelipase) yanaweza kuamuru. Mgonjwa lazima achukue vipande 16,000-20,000 vya lipase kabla ya kila mlo. Ikiwa milo ni ya muda mrefu (k.m katika mgahawa), vidonge vinapaswa kuchukuliwa wakati wa mlo. PH inayofaa kabisa ya Enzymes ndani ya utumbo ni 8, kuhusiana na hii, baadhi ya watendaji wa kliniki wanaagiza inhibitors za pampu za protoni au H2-Blockers. Ufuatiliaji wa maendeleo ya ugonjwa wa sukari na matibabu yake ni muhimu.
Maana ya ugonjwa. Sababu za ugonjwa
Saratani ya kongosho Ni tumor mbaya ambayo inatoka kutoka kwa seli za kongosho zilizobadilishwa.
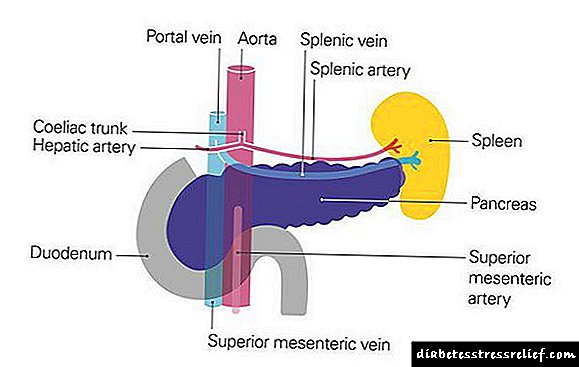
Saratani ya kongosho iko katika nafasi ya sita kati ya tumors nyingine mbaya wakati wa kutokea. Tangu mwaka wa 1987, kiwango cha saratani ya kongosho katika nchi yetu imeongezeka kwa 30%, matukio kati ya wanawake ni 7.6, kati ya wanaume - 9.5 kwa watu elfu 100. Wataalam wanasema kwamba kuongezeka kwa ugonjwa kote ulimwenguni kutaongezeka. Kulingana na utabiri, idadi ya wagonjwa walio na saratani ya kongosho mnamo 2020 ikilinganishwa na miaka ishirini iliyopita itakuwa 32% ya juu katika nchi zilizoendelea, na katika nchi zinazoendelea - kwa 83%, kufikia 168,453 na kesi 162,401, mtawaliwa. Katika kesi 75%, ugonjwa huathiri kichwa cha kongosho.

Sababu kuu za saratani ya kongosho ni:
- uvutaji sigara (katika%% ya wanaovuta saratani ya kongosho inakua),
- ugonjwa wa kisukari (hatari ya kupata ugonjwa katika ugonjwa wa kisukari ni zaidi ya 60%),
- sugu ya kongosho (kansa ya kongosho inakua mara 20 zaidi),
- umri (hatari ya kupata saratani ya kongosho huongezeka na uzee. Zaidi ya 80% ya kesi zinaendelea kati ya umri wa miaka 60 na 80)
- mbio (tafiti za Amerika zimeonyesha kuwa saratani ya kongosho ni ya kawaida sana kwa Wamarekani wa Kiafrika kuliko nyeupe. Labda hii ni kwa sababu ya sababu za kiuchumi na kijamii na sigara ya sigara),
- jinsia (ugonjwa ni kawaida kwa wanaume kuliko kwa wanawake),
- fetma (kwa kiasi kikubwa huongeza hatari ya kupata saratani ya kongosho: 8% ya kesi zinahusishwa nayo),
- lishe (lishe iliyo na nyama nyingi, cholesterol nyingi, vyakula vya kukaanga vinaweza kuongeza hatari ya kukuza ugonjwa),
- genetics (idadi ya syndromes za kurithi za urithi huongeza hatari ya kupata ugonjwa, kwa mfano, saratani ya matiti, syndrome ya kifamilia ya melanoma nyingi, dalili za saratani ya ugonjwa wa saratani ya urithi.
Dalili za saratani ya kongosho
Mara nyingi, katika hatua za awali, ugonjwa huo ni wa asymptomatic, na hisia za subjective huruhusu mtuhumiwa uwepo wake:
- uzani au usumbufu kwenye tumbo la juu,
- kuonekana kwa dalili za ugonjwa wa sukari (kiu, sukari ya damu iliyoongezeka, nk),
- mara kwa mara, viti huru.
Pamoja na kuendelea kwa ugonjwa huo, dalili zingine zinaweza kuonekana:
- maumivu katika tumbo ya juu ikirudi nyuma,
- protini ya ngozi na macho (kwa sababu ya kufurika kwa bile kutoka kwa ini hadi matumbo),
- kichefuchefu na kutapika (kwa sababu ya kufinya uvimbe wa duodenum),
- kupunguza uzito.
Walakini, dalili hizi zote hazina maana, na wakati zinatokea, seti ya taratibu za utambuzi ni muhimu.
Uainishaji na hatua za ukuaji wa saratani ya kongosho
Kulingana na eneo la tumor:
- kichwa cha kongosho
- maoni ya kongosho,
- mwili wa kongosho
- mkia wa kongosho,
- uharibifu kamili wa kongosho.
Kulingana na aina ya kihistoria ya ugonjwa (uliowekwa na matokeo ya uchunguzi wa kihistoria wa tumor):
- ductal adenocarcinoma (inayopatikana katika kesi 80-90%),
- uvimbe wa neuroendocrine (insulinoma, gastrinoma, glucagonoma, nk),
- tumor mbaya ya cystic (mcinous, serous),
- aina zingine adimu za kihistoria.
Pancreatic neuroendocrine tumor

Kulingana na hatua ya ugonjwa:
Mimi hatua. Tumor ni ndogo, haizidi kongosho. Hakuna metastases.
Hatua ya II. Kuenea kwa tumor nje ya mwili, lakini bila kuwashirikisha vyombo vikubwa vya arteria katika mchakato. Kuna metastases kwa nodi za limfu, hakuna metastases kwa viungo vingine.
Hatua ya III. Kuota kwa tumor katika vyombo vikubwa vya arifa kukosekana kwa metastases kwa vyombo vingine.
Hatua ya IV. Kuna metastases kwa viungo vingine.
Shida za saratani ya kongosho
Ikiwa malezi iko katika mwili au mkia wa kongosho, basi maendeleo ya shida mara nyingi hufanyika katika hatua ya 4 ya ugonjwa, na kimsingi zinahusishwa na ulevi wa saratani.
Wakati tumor iko katika kichwa cha kongosho, shida zifuatazo zinaweza kutokea:
- Jaundice inayofanikiwa
Maonyesho: njano ya wazungu wa macho, ngozi, giza la mkojo, kinyesi huwa nyepesi. Ishara ya kwanza ya kuunda ugonjwa wa hatari wa kuzuia inaweza kuwa ngozi ya ngozi. Ukuaji wa shida hii unahusishwa na kuota kwa tumor ndani ya ducts, kuhakikisha utoaji wa bile kutoka ini hadi duodenum. Mara nyingi, kabla ya kuendelea na matibabu ya upasuaji mkali, inahitajika kuacha dalili za ugonjwa wa manjano (njia inayokubalika zaidi ni mifereji ya uvamizi wa ducts za bile chini ya skanning ya ultrasound).
- Uzuiaji wa duodenal
Maonyesho: kichefuchefu, kutapika, hisia za uzito na utimilifu wa tumbo. Shida hii inaibuka kwa sababu ya uvimbe kutoka kwa kichwa cha kongosho unaenea hadi duodenum, kwa sababu ambayo lumen ya matumbo imefungwa, na chakula hakiwezi kuacha tumbo kwenye sehemu za chini za utumbo mdogo.
- Kutokwa na damu ndani
Imeonyeshwa kutapika giza ("misingi ya kahawa") au kuonekana kwa kinyesi nyeusi. Hii ni kwa sababu ya kuoza kwa tumor, na, kama matokeo, tukio la kutokwa na damu.
Utabiri Kinga
Utambuzi wa saratani ya kichwa cha kongosho inategemea aina ya kihistoria ya ugonjwa:
- Katika pancreatic adenocarcinoma baada ya matibabu ya upasuaji mkali na kozi za kimfumo za chemotherapy, zaidi ya miaka 5 huishi 20-25% ya wagonjwa. Kwa bahati mbaya, hii ni tumor ya kongosho ya mara kwa mara na ya kukasirika, inayokabiliwa na kurudi mara kwa mara na metastasis ya mapema.
- Katika uvimbe wa neuroendocrine udhihirisho ni bora zaidi, hata na ugonjwa wa hatua ya IV. Hadi 60-70% ya wagonjwa wanaishi zaidi ya miaka 5, hata kwa kukosekana kwa matibabu ya upasuaji mkali. Wengi wa tumors hizi hukua polepole sana, na dhidi ya msingi wa matibabu uliochaguliwa kwa usahihi, ahueni kamili inaweza kutokea.
Uzuiaji wa ugonjwa huo ni kudumisha maisha ya afya: kukataa kuvuta sigara kama sababu ya hatari, kutengwa kwa pombe, ambayo ndio sababu kuu ya kutokea kwa ugonjwa wa kongosho sugu. Kudumisha mtindo wa kuishi na lishe sahihi hupunguza hatari ya kupata ugonjwa wa sukari na hivyo hatari ya saratani ya kongosho.
Habari ya jumla
Wazo la "saratani ya kongosho" ni pamoja na kundi la neoplasms mbaya zinazoendelea kwenye parenchyma ya kongosho: kichwa, mwili na mkia wake. Dalili kuu za kliniki za magonjwa haya ni maumivu ya tumbo, anorexia, kupunguza uzito, udhaifu wa jumla, jaundice. Kila mwaka, watu 8-10 kwa kila watu elfu mia ulimwenguni wanapata saratani ya kongosho. Katika zaidi ya nusu ya kesi, hutokea kwa wazee (63% ya wagonjwa wanaopata saratani ya kongosho zaidi ya miaka 70). Wanaume huwa zaidi ya aina hii ya ugonjwa mbaya, wana saratani ya kongosho inakua mara moja na nusu mara nyingi zaidi.
Saratani ya kongosho inakabiliwa na metastasis kwa nodi za lymph za mkoa, mapafu na ini. Kuenea kwa moja kwa moja kwa tumor kunaweza kusababisha kupenya kwake ndani ya duodenum, tumbo, sehemu za karibu za utumbo mkubwa.

Sababu za Saratani ya Pancreatic
Etiolojia halisi ya saratani ya kongosho haijulikani wazi, lakini sababu zinazochangia kutokea kwake zinajulikana. Walakini, katika 40% ya kesi, saratani ya kongosho hufanyika bila sababu dhahiri. Hatari ya kupata saratani inaongezeka kwa dhahiri kwa watu wanaovuta sigara au sigara zaidi ya kila siku, hula bidhaa nyingi zenye vyenye wanga ambao unafanya upasuaji kwenye tumbo.
Magonjwa ambayo huchangia saratani ya kongosho ni pamoja na:
- ugonjwa wa kisukari (aina ya kwanza na ya pili)
- sugu ya kongosho (pamoja na maumbile iliyoamuliwa)
- patholojia za urithi (kizazi kisicho na polypous colorectal colcinoma, kifamilia adenomatous, gardner syndrome, ugonjwa wa Hippel-Lindau, ataxia-telangiectasia)
Uwezo wa kupata saratani huongezeka na uzee.
Uainishaji wa Saratani ya kongosho
Saratani ya kongosho imeainishwa kulingana na mfumo wa kimataifa wa uainishaji wa neoplasms TNM, ambapo T ni ukubwa wa tumor, N ni uwepo wa metastases katika nodi za limfu za mkoa, na M ni metastases katika vyombo vingine.
Walakini, katika kesi hii, uainishaji hauna habari ya kutosha kuhusu utendaji wa saratani na ugonjwa wa utambuzi wa ufanisi wa tiba, kwa kuwa hali ya jumla ya mwili inachukua jukumu kubwa katika matarajio ya tiba.
Utambuzi wa maabara
- Mtihani wa jumla wa damu unaonyesha dalili za upungufu wa damu, kuongezeka kwa hesabu ya platelet na kuongeza kasi ya ESR inaweza kuzingatiwa. Mtihani wa damu ya biochemical unaonyesha bilirubinemia, kuongezeka kwa shughuli ya phosphatase ya alkali, enzymes ya ini katika uharibifu wa ducts za bile au metastasis kwa ini. Pia, ishara za ugonjwa wa ugonjwa wa malabsorption huweza kuzingatiwa katika damu.
- Ufafanuzi wa alama za tumor. Marker CA-19-9 imedhamiria kushughulikia suala la uendeshaji wa tumor. Katika hatua za mwanzo, kiashiria hiki hakijatambuliwa saratani ya kongosho. Antijeni ya embryonic ya saratani hugunduliwa katika nusu ya wagonjwa walio na saratani ya kongosho. Walakini, inafaa kukumbuka kuwa uchambuzi wa kiashiria hiki unaweza kuwa mzuri katika ugonjwa wa kongosho sugu (5% ya kesi), ugonjwa wa kolitis. CA-125 pia imebainika katika nusu ya wagonjwa. Katika hatua za mwisho za ugonjwa, antijeni za tumor zinaweza kugunduliwa: CF-50, CA-242, CA-494, nk.
Utambuzi wa chombo
- Endoscopic au transabdominal ultrasonography. Ultrasound ya cavity ya tumbo hujumuisha magonjwa ya gallbladder na ini, hukuruhusu kugundua tumor ya kongosho. Uchunguzi wa endoscopic hufanya iwezekanavyo kutoa sampuli ya biopsy kwa uchunguzi.
- Tomografia iliyokadiriwa na MRI inaweza kuibua tishu za kongosho na kugundua muundo wa tumor kutoka 1 cm (CT) na 2 cm (MRI), na pia kutathmini hali ya viungo vya tumbo, uwepo wa metastases, na upanuzi wa nodi za limfu.
- Positron emission tomography (PET) inaweza kugundua seli mbaya, kugundua tumors na metastases.
- ERCP inaonyesha uvimbe wa kongosho yoyote kutoka saizi 2 cm.Lakini, utaratibu huu ni vamizi na unachangia ukuaji wa shida.

Ili kugundua metastases ndogo kwenye ini, kwenye mesentery ya matumbo au peritoneum, laparoscopy ya utambuzi inafanywa.
Kinga ya Saratani ya Kongosho
Kuzuia saratani ya kongosho ni pamoja na hatua zifuatazo: Kuacha kuvuta sigara na unywaji pombe, matibabu ya wakati unaofaa na kamili ya magonjwa ya kongosho na njia ya biliary, urekebishaji sahihi wa kimetaboliki katika ugonjwa wa sukari, kufuata chakula, lishe bora bila overeating na tabia ya vyakula vyenye mafuta na viungo. Kuzingatia kwa uangalifu kwa dalili za ugonjwa wa kongosho ni muhimu kwa wagonjwa ambao wamefanyiwa upasuaji kwenye tumbo.
Utambuzi wa Saratani ya kongosho
Watu wanaougua saratani ya kongosho ni chini ya usimamizi wa wataalamu katika gastroenterology, oncology, daktari wa upasuaji na radiologist.
Wakati saratani ya kongosho hugunduliwa, katika hali nyingi ugonjwa wa ugonjwa haupendekezi sana, karibu miezi 4-6 ya maisha. 3% tu ya wagonjwa wanaofaulu kuishi kwa miaka mitano. Ugonjwa huu unasababishwa na ukweli kwamba katika hali nyingi saratani ya kongosho hugunduliwa katika hatua za baadaye na kwa wagonjwa wa kizazi cha senile, ambayo hairuhusu kuondolewa kwa uvimbe.