Endoscopic retrograde pancreatocholangiografia: ni nini?

Endoscopic retrograde cholangiopancreatography (ERCP) ni njia mojawapo ya kisasa na nzuri ya utambuzi wa matibabu, ambayo hukuruhusu kufanya utambuzi sahihi na kuagiza matibabu na taratibu madhubuti za matibabu kwa mgonjwa. Hapo chini tutazingatia sifa kuu za njia hii ya utambuzi, dalili za utekelezaji wake na sifa zingine zinazowakabili madaktari na wagonjwa.
Ni nini na ni nini kanuni ya hatua?
ERCP ni mbinu maalum ya uchunguzi ambayo inatumika kwa magonjwa ya ducts ya bile na kongosho. Ni pamoja na utumiaji wa vyombo vya X-ray na endoscopic, mchanganyiko ambao hukuruhusu kutambua kwa usahihi hali ya viungo vya uchunguzi. Njia hii ya uchunguzi ilitumiwa kwanza mnamo 1968. Hadi leo, kwa kuzingatia maendeleo ya dawa, imeboreshwa sana. ERCP hukuruhusu kugundua na kuegemea kwa hali ya juu, tambua picha ya ugonjwa huo na kutekeleza hatua za matibabu.
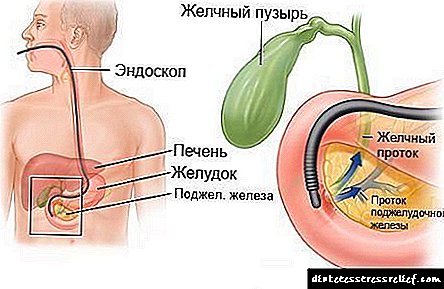
Endoscopic retrograde cholangiopancreatografia hufanywa kwa kuanzisha endoscope ndani ya duodenum, ambayo imewekwa kwenye mdomo wa papilla kubwa ya duodenal, probe iliyo na kituo maalum cha kusambaza kati ya tofauti huchorwa kupitia kituo cha endoscope. Baada ya dutu hii kuingia mwili kwa njia ya kituo, mtaalamu huchukua picha za eneo lililosomewa kwa kutumia vifaa vya x-ray. Kulingana na picha zilizopatikana, ugonjwa fulani hugunduliwa. Kuendesha ERCP inaweza kugawanywa katika hatua zifuatazo:
- Kuangalia duodenum na duodenal papilla
- Udhibiti wa papilla na utangulizi wa tofauti kati ya x-ray inayofuata,
- Kujaza milango ya mifumo iliyosomewa,
- Kufikiria X-ray,
- Inafuta tofautisha kati kati ya ducts,
- Uzuiaji wa athari zisizohitajika.
Kufanya ERCP, kifaa kilicho na uwekaji wa macho wa macho inahitajika - usanidi huu unaruhusu uchunguzi wa viungo vya ndani kwa mtazamo rahisi zaidi. Probe, ambayo hupitishwa kwa njia ya endoscope, ina cannula maalum iliyotengenezwa kwa dutu mnene, ambayo huzunguka kwa mwelekeo fulani kwa kujaza kamili kwa ducts na dutu ya radiopaque. Kama sheria, endoscopic retrograde cholangiopancreatography inafanywa katika chumba cha X-ray hospitalini.
Vipengele vya kuandaa utaratibu
 Kama tulivyosema hapo juu, ERCP inawezekana tu katika mazingira ya hospitali. Kabla ya kufanya uingiliaji wa endoscopic, sindano ya sedative inapaswa kufanywa, ambayo itapunguza mvutano na wasiwasi wa mgonjwa. Kwa kuwa utaratibu ni ngumu sana na wakati mwingine ni chungu, sindano kama hiyo inakuwa hitaji la lazima katika kuandaa ERCP. Katika hali nyingine, kuanzishwa kwa sedative inawezekana sio tu siku ya utaratibu, lakini pia katika usiku, ikiwa kuna kuongezeka kwa hasira ya neva.
Kama tulivyosema hapo juu, ERCP inawezekana tu katika mazingira ya hospitali. Kabla ya kufanya uingiliaji wa endoscopic, sindano ya sedative inapaswa kufanywa, ambayo itapunguza mvutano na wasiwasi wa mgonjwa. Kwa kuwa utaratibu ni ngumu sana na wakati mwingine ni chungu, sindano kama hiyo inakuwa hitaji la lazima katika kuandaa ERCP. Katika hali nyingine, kuanzishwa kwa sedative inawezekana sio tu siku ya utaratibu, lakini pia katika usiku, ikiwa kuna kuongezeka kwa hasira ya neva.
Kabla ya utaratibu, mgonjwa hawapaswi kula chakula na kunywa maji - ERCP inafanywa peke juu ya tumbo tupu. Nusu saa kabla ya kuanza kwa utaratibu wa kurudisha cholangiopancreatografia, suluhisho la sindano ya intramuscularly au metacin pamoja na suluhisho la diphenhydramine na promedol. Hii itasaidia kufikia utulivu wa juu wa duodenum na kuruhusu utaratibu wa ERCP usiozuiliwa. Walakini, wakati huo huo, matayarisho ya morphine na morphine hayapendekezwi kiwewe kama painkiller, kwani yanaweza kusababisha kupunguzwa kwa spidi ya Oddi. Ikiwa, licha ya kuletwa kwa suluhisho zilizo hapo juu, motility ya matumbo inaendelea, basi kabla ya kurudisha kumbukumbu za changi, inapendekezwa kusimamia dawa zinazokandamiza kazi ya motor ya matumbo. Ya kawaida zaidi ni buscopan na benzohexonium.
Dalili kuu kwa utaratibu
 ERCP ni utaratibu mgumu wa uvamizi, uliowekwa madhubuti kulingana na dalili. Kama sheria, dalili kuu zinazoonyesha hitaji la utambuzi kama huo ni uwepo wa maumivu ya tumbo kutokana na patency ya duct ya bile iliyoharibika kwa sababu ya mawe, tumors, na aina nyingine. Katika kesi hii, dalili zinapaswa kuhesabiwa madhubuti ili kuzuia makosa katika utambuzi na matibabu ya baadaye.
ERCP ni utaratibu mgumu wa uvamizi, uliowekwa madhubuti kulingana na dalili. Kama sheria, dalili kuu zinazoonyesha hitaji la utambuzi kama huo ni uwepo wa maumivu ya tumbo kutokana na patency ya duct ya bile iliyoharibika kwa sababu ya mawe, tumors, na aina nyingine. Katika kesi hii, dalili zinapaswa kuhesabiwa madhubuti ili kuzuia makosa katika utambuzi na matibabu ya baadaye.
Ikiwa tutazingatia jambo hili kwa undani zaidi, basi sababu za kawaida za kufanya ERCP ni aina zifuatazo za magonjwa:
- Jaundice ya kuzuia kwa sababu ya malezi ya dharura (kupungua) ya duct ya bile ya kawaida, stenosis ya duilla ya papaya au duledenololithiasis. Mwisho, unajidhihirisha kama shida baada ya ugonjwa wa gallstone, wakati mawe yanakumbwa kwenye ducts kuu ya bile na kuvuruga patency yao. Ma maumivu katika magonjwa kama hayo hupatikana katika hypochondrium ya kulia na inaweza kutolewa kwa mkono wa kulia, lumbar, scapular na subscapular mkoa.
- Hatari ya saratani ya kongosho. Kimsingi, uwepo wa tumor mbaya inaundwa kwa kutumia ultrasound au tomography iliyokadiriwa, lakini wakati mwingine njia kama hizi za utambuzi zinaweza kuwa sio za kutosha. Kwa hali kama hizi, inawezekana kutumia ERCP kama njia ya uchunguzi.
- Pancreatitis sugu na kuzidisha mara kwa mara.
- Uwepo wa fistula ya kongosho na kitambulisho cha njia za matibabu yao bora.
- Utambuzi wa dalili kwa hatua za matibabu zaidi.
Njia moja au nyingine, kabla ya kutekeleza utaratibu huu, unapaswa kuangalia kwa uangalifu uwepo wa dalili sahihi. Ndio sababu unapaswa kwanza kuamua mgonjwa hospitalini na kutoa udhibiti wa hali yake.
Contraindication kuu na shida
Kwa kuwa njia ya ERCP inahusishwa kimsingi na uingiliaji wa uvamizi, kuna mapungufu kadhaa na huduma za matumizi yake. Katika kesi hii, ubadilishaji kuu unaweza kuzingatiwa hali yoyote ya mwili ambayo uingiliaji wa endoscopic hairuhusiwi.
Kwa kuongezea, ikiwa mgonjwa ana uvumilivu wa dawa ambazo huletwa ndani ya mwili wakati wa kuandaa na mwenendo wa ERCP, basi utambuzi wa njia hii hautawezekana.
Mojawapo ya ubadilishaji ni pancreatitis ya papo hapo au kuzidi kwa pancreatitis sugu.
Ikiwa magonjwa ya hapo juu yanaweza kuhusishwa na ubadilishaji madhubuti, hali zifuatazo za mwili zinatoa vikwazo fulani, lakini usighairi uwezekano wa utambuzi kama huo:
- Mimba
- Magonjwa ya mfumo wa moyo na mishipa,
- Ugonjwa wa sukari na insulini
- Kukubalika kwa anticoagulants (aina za kawaida ni pamoja na aspirini).
Katika hali mbili za mwisho, madaktari wanapendekeza kurekebisha kipimo cha dawa au kuibadilisha kwa vitu sawa vya dawa ambavyo haviingiliani na ERCP.
Kwa ujumla, utaratibu wa ERCP sio wa mitihani ya vitisho inayotishia maisha, hata hivyo, matatizo ya jenasi kadhaa yanaweza kutokea baada yake. Shida za kawaida ni maambukizi ya matumbo, utoboaji wa matumbo, na kutokwa na damu.
Walakini, wataalamu waliohitimu wa matibabu wanasema kwamba kuna uwezekano wa kupunguza shida kama hatua za kinga zitachukuliwa. Kwanza kabisa, baada ya utambuzi kukamilika, mgonjwa anapaswa kutumia masaa kadhaa hospitalini chini ya uangalizi mkali wa madaktari. Hisia zisizofurahi katika larynx baada ya kuingizwa kwa probe inaweza kupunguzwa na lozenges ya koo. Hali ya mgonjwa inapaswa kubaki thabiti kwa masaa 24 baada ya mwisho wa utambuzi. Ikiwa dalili kama vile baridi, kikohozi, kichefichefu na kutapika, maumivu makali ndani ya tumbo na kifua huzingatiwa, basi inahitajika kumjulisha daktari juu yao. Uwepo wa dalili kama hizo, kama sheria, inaonyesha makosa yaliyofanywa wakati wa utambuzi.
Kwa hivyo, mwenendo wenye ustadi na ustadi wa ERCP utakuruhusu kupata habari za kuaminika kuhusu hali ya mwili wa mgonjwa bila kuumiza afya na matokeo mengine yasiyofaa.
ERCP (endoscopic retrograde pancreatocholangiografia)
ERCP ni uchunguzi wa X-ray endoscopic wa viungo vya ukanda wa kongosho (duodenum, papilla ya duodenal, ducts bile, duct ya kongosho).
Kiini cha njia hiyo ni uchunguzi wa kuona wa lumen ya duodenum, duodenal papilla, ikiwa ni lazima, kuchukua sampuli ndogo za mucosa (biopsy) kwa uchunguzi wa maabara, na pia kupata picha za x-ray za muundo wa mfumo wa duct ya pancreatobiliary. Hii inafanikiwa kwa kuanzisha esophagogastroduodenodenoscope ndani ya duodenum, kupitia njia ya kufanya kazi ambayo cannula hupitishwa kwenye lumen ya bile na / au ducts ya pancreatic kupitia papilla ya duodenal, ikijaza na nyenzo ya kulinganisha ya X-ray, ikifuatiwa na X-ray radiography. Hii ni njia ya pamoja ya uchunguzi wa endoscopic na radiolojia. Esophagastroduodenoscopy ni kifaa maalum, ambacho ni rahisi, kifahari, probe ndefu na nyuzi ya macho iliyojengwa ndani au chip ya video, ambayo hukuruhusu kuhamisha picha kutoka kwa ndani ya mwili wako kwa mfuatiliaji.
Zana maalum hufanywa kando ya kazi ya esophagogastroduodenoscope (bangi ya kuanzisha suluhisho, milango, vikapu vya kutoa mawe, visu za papillotomy za kutenganisha tishu na vizuizi, nk).
Habari juu ya hali ya afya yako, iliyopatikana kwa msaada wa esophagogastroduodenoscopy, ni ya kipekee na itafanya iwezekanavyo, baada ya kufanya utambuzi sahihi, kuchagua njia sahihi ya matibabu.
Esophagogastroduodenoscopy hufanywa ndani ya umio, tumbo na duodenum, kurudia bends zao. Huu ni utafiti usio na uchungu, lakini unaweza kupata uzoefu na unaweza kupata shida.
Kulingana na ugonjwa unaotambuliwa, kuingilia kati au mchanganyiko wao kwenye viungo vya ukanda wa pancreatobiliary:
- ERPHG (rudisha cholangiopancreatografia) - utangulizi wa tofauti ya X-ray kwenye mfumo wa kupitisha na maambukizi.
- EPT (endoscopic papillosphincterotomy) - mgawanyiko wa papilla ya duodenal na ducts proximal,
- EPD (endoscopic papillosphincterodilation) - kunyoosha kwa papilla duodenal na ducts proximal,
- LITHOTRIPSY NA LITHOEXTRACTION - uharibifu na uchimbaji wa mawe kutoka kwenye matuta,
- Kukemea na kufumba kwa ducts - kuanzishwa kwa zilizopo maalum (stents, prostheses) kuhakikisha utaftaji wa kutosha wa bile na / au juisi ya kongosho kwenye lumen ya duodenum.
Aina hii ya uingiliaji wa pamoja wa endoscopic na uchunguzi wa X-ray umefanywa kwa miongo kadhaa, njia na mbinu zimesomwa kabisa, madaktari wamepata uzoefu wa kufanya kazi vizuri, hata hivyo, kwa idadi ndogo ya kesi, uingiliaji hauwezi kufanywa kabisa au kwa shida. Mengi inategemea muundo wa anatomiki wa viungo vyako, uwepo wa upotoshaji, magonjwa ya zamani, kupungua, mabadiliko katika viungo vya karibu, sauti ya ukuta wa matumbo, na kiwango cha maumivu yako na hisia za kihemko. Wakati mwingine mabadiliko haya huwa yakishindikana kwa kufanya uingiliaji wa endoscopic na inawezekana kugundua tu wakati wa uingiliaji yenyewe. Ugumu wa uingiliaji huu (uliyopewa kwenye jedwali hapo chini) ni kuzidisha kwa kongosho. Bila kushindwa, sisi hufanya shughuli zenye lengo la kuzuia shida. Tunayo kila kitu (uzoefu, ustadi, maarifa, vifaa, dawa, timu ya karibu ya wataalamu wa upasuaji na anesthetists) kusahihisha na kupunguza matokeo ya shida.
Njia ya utafiti wa X-ray endoscopic ni aina sahihi na ya kuaminika ya utambuzi na aina ya uvamizi wa matibabu kwa magonjwa mengi ya ukanda wa kongosho, ambayo huepuka upasuaji wa tumbo. Kwa hivyo, hatari ya shida katika njia hii ni ya chini sana, na uvumilivu wa mgonjwa ni rahisi na kupona haraka.
Utaratibu wa ERCP
Baada ya kifaa maalum kuingizwa kwenye koo, daktari hupitia kwa uangalifu kupitia umio, tumbo na duodenum. Kifaa kinapaswa kufikia mahali ambapo duct ya bile na duct ya kongosho imeunganishwa pamoja. Katika mahali hapa, nyongeza ya papilla kubwa ya duodenal huundwa, na kinywani mwake kuna mwangaza wa duodenum.
Baada ya kifaa hicho kuwa mwanzoni mwa chombo hiki, gastroenterologist hufanya ghiliba zifuatazo:
- Dutu maalum ya radiopaque huingizwa ndani ya kongosho na ducts za bile.
- Vifaa vya X-ray hukuruhusu kupata picha ya mfumo wa bweni.
- Ikiwa mawe yanapatikana katika eneo la kutazama, operesheni ya endoscopic itafanywa mara moja, kwa sababu ambayo patency itarejeshwa na fomu kuharibiwa.
Kipindi cha ukarabatiji
Baada ya ERCP, mgonjwa anapaswa kuwa katika hospitali ya siku kwa kipindi kilichoonyeshwa na daktari anayehudhuria. Hitimisho hili hufanywa kwa msingi wa hali ya jumla ya mwili wa mgonjwa na matokeo yaliyopatikana baada ya utambuzi. Kama sheria, hali inapaswa kuwa thabiti wakati wa mchana. Lozenges ya kikohozi itasaidia kuondoa usumbufu kwenye koo.
Dalili na contraindication
Utambuzi huu unafanywa katika kesi ya dalili zifuatazo:
- uchochezi mkubwa wa ducts za kongosho,
- sugu ya kongosho
- jaundice yenye kuzuia
- tumor inayoshukiwa katika kongosho au kibofu cha nduru au ugonjwa wa nduru,
- Kupunguza matone ya kibofu cha kibofu,
- kitambulisho cha dalili za papillosphincterotomy ya endoscopic.
Mashindano
Utaratibu ni dhidi ya magonjwa kama haya:
- pancreatitis ya papo hapo
- saratani ya kongosho
- stenosis ya papilla kubwa ya duodenal,
- patholojia kali ya chombo,
- virusi vya hepatitis ya papo hapo,
- cysts ngumu na kutokwa na damu.
Katika hali zingine za mgonjwa, njia hiyo inakubalika, lakini haifai:
- ujauzito
- magonjwa ya mfumo wa moyo na mishipa,
- kuchukua anticoagulants
- ugonjwa wa kisukari.
Shida
Wataalam wanasema kuwa utambuzi kama huo ni salama kabisa. Walakini, katika hali nadra, shida zifuatazo zinaweza kutokea:
- utakaso wa matumbo
- kutokwa na damu
- maambukizi ya matumbo.
Dalili zingine zinaonyesha kuwa makosa yalifanywa wakati wa utaratibu. Kati ya shida hizi zinaweza kutambuliwa:
- kichefuchefu
- baridi
- kutapika
- maumivu kifuani au tumbo.
Dalili ya Mirizzy
 Vifaa vya kiufundi. Njia ya ERPC ni ngumu, inayojumuisha uchunguzi wa endoscopic wa sehemu za chini za esophagus, tumbo, duodenum na BSC na X-ray uchunguzi wa ducts pancreatic na duct bile.
Vifaa vya kiufundi. Njia ya ERPC ni ngumu, inayojumuisha uchunguzi wa endoscopic wa sehemu za chini za esophagus, tumbo, duodenum na BSC na X-ray uchunguzi wa ducts pancreatic na duct bile.
Kufanya ERCP endoscopes tofauti na wengine na mpangilio wa baadaye wa macho na uwepo wa kituo cha chombo kilicho na vifaa, kwa ushiriki wa ambayo kudanganywa hufanywa kwenye kidole cha duodenal.
Gastroduodenoscopes hutolewa na kampuni kadhaa za kigeni. Hivi sasa kuna mifano 5 ya kifaa hiki. Tofauti yao muhimu ya kimuundo, ambayo huamua aina ya matumizi, ni kipenyo cha kituo cha chombo (kutoka 2.2 hadi 5.5 mm).
Njia ya chombo cha kipenyo kidogo hukuruhusu kufanya: 1) udanganyifu wa kidole cha duodenal na catheter ya sindano ya kurudi nyuma, 2) utengano wa endoscopic wa nippleal nipple, 3) kuondolewa kwa calculi iko kwenye hepatico-choledochus, Dormia basket, 4) draobineary drainage.
Aina ya matumizi ya vifaa vilivyo na kituo cha chombo cha kipenyo cha kati (3,2,3,7 mm) ni muhimu zaidi, kwa sababu, kwa kuongezea ujanibishaji hapo juu, vifaa hivi vinaweza kutumiwa kuharibu mawe ndani ya duct kuu ya bile na uchimbaji wa baadaye wa vipande. Aina hizi pia zinakusudiwa stenting, endoprosthetics na drainige kubwa ya bomba la nasobiliary.
Endoscopes zilizo na chaneli ya chombo na kipenyo cha mm 4.2 hadi 5.5 mm hazihombani.
- Matumizi ya aina hizi za vifaa vya ERPC au EPST huzuiliwa na ujanja mdogo wa mwisho wa distal wa gastroduodenoscope na utofauti mkubwa kati ya kipenyo cha kituo na vipimo vya catheter na diathermosond inayotumiwa kwa kusudi hili.
- Wakati huo huo, endoscopes ya muundo huu ni muhimu kwa uharibifu wa calculi ya kipenyo kikubwa. Kwa kuongezea, mfereji mkubwa wa chombo umetengenezwa kwa ajili ya matumizi ya mifereji ya kipenyo kikubwa zaidi, bougienage na uhasibu wa sehemu zilizokatwa za duct ya bile ya ziada.
- Kwa msingi wa vifaa hivi, tata ya mtoto wa mather ilibuniwa, asili ilikuwa imekusudiwa kwa transmodenal choledochoscopy, na hivi karibuni kutumika kwa uharibifu wa ndani wa calculi kwa kutumia teknolojia ya laser.
- Mbali na endoscopes, vyombo vingine vinahitajika sana kwa kutekeleza uingiliaji wa endometopic wa X-ray, ambao unawakilishwa sana katika maelezo ya Olimpiki, Pentax, Cook, na Fujinon.
Haiwezekani kutaja kila moja ya zana hizi kwa undani kwa sababu ya wingi wa tofauti zao za kubuni, kwa hivyo tutakaa kwenye sifa muhimu zaidi za umuhimu wa vitendo.
Wote catheters iliyokusudiwa kwa ERPC, inaweza kugawanywa katika vikundi vikubwa vitatu: 1) na mwisho wa cylindrical au spherical distal, 2) na mwisho wa conical distal, 3) na kondakta.
Bila kujali sura ya mwisho wa distal, katika kila moja ya vikundi vilivyowasilishwa kuna x-ray chatheters chanya, ambayo inawezesha udhibiti wa x-ray juu ya mwelekeo wa maendeleo yao na inaruhusu kuchagua kutengwa na kutofautisha kwa mfumo wa "taka" wa barabara.
Kazi hiyo hiyo inafanywa na conductors rahisi inayo kupita ndani ya catheter, na pia sifa za kimuundo za mwisho wa distal. Kwa hivyo, catheters zilizoonyeshwa katika kundi la kwanza hazifai kwa uchunguzi wa kuchagua.
Vitanzi vya Diathermic, ni muhimu kwa mgawanyiko wa kidole cha duodenal, pia inaweza kugawanywa katika vikundi 3: 1) papillotome ya vitunguu, ambapo "uta" ni sehemu ya kufanya kazi ya chombo hicho, kupita kwenye sehemu ya nyuma ya sehemu ya kitanda cha vinyl, ambayo inapaswa kuvutwa wakati wa kugundua BSS, 2) Soma papillotus ", Ambayo kamba ya chuma iko vivyo hivyo, lakini ili kufanya operesheni ni muhimu kupanuka kutoka kwa mwangaza wa catheter, kutengeneza kitanzi cha hemispherical, 3) papillotome ya sindano, ambayo chuma hufanya kama sehemu ya kufanya kazi. eskaya kamba exiting katika umbali adjustable kutoka ufunguzi wa mwisho wa catheter. Papillotomas ya miundo miwili ya kwanza ina sura tofauti ya mwisho wa distal, inatofautiana kwa kiwango na njia ya kurekebisha sehemu ya kukata, urefu wake ni kutoka 15 hadi 35 mm. Sura ya conical ya catheter, iliyoko juu ya sehemu ya kukata ya diathermosond, inawezesha upigaji picha wakati imeingizwa katika sehemu ya mwisho ya duct ya bile, wakati papillotomas bila hii inakusudiwa kufanya "utangulizi" chini ya masharti wakati majaribio ya kuleta chombo kwa kina kinachohitajika hayafanikiwa. Probe ya umbo la diathermic inayohitajika kwa sindano inahitajika kufungua lumen ya ampuli ya BSS kutoka duodenum, na kisha operesheni ya endoscopic kimsingi ni tofauti na mbili hapo juu na inaitwa non-cannulation papillotomy.
Miundo Vikapu vya dormia, imeundwa ili kutoa calculi kutoka lumen ya hepaticoholedoch, ni tofauti kama zana zilizotolewa hapo juu. Kwanza kabisa, hutofautiana kwa idadi ya nyaya za chuma zinazounda sehemu ya kazi ya chombo, mwelekeo wao, sura ya kikapu, nyenzo ambayo wao hufanywa, na kipenyo cha nje.
Matawi zaidi ina kikapu, ndogo kipenyo cha jiwe ambayo inaweza kukamatwa katika lumen yake na dari ndani ya duodenum. Matokeo sawa yanaweza kupatikana wakati wa kukamata hesabu ndogo na hesabu muhimu zaidi kwa kutenda na zana kama bastola, i.e.
sio kupata mawe ndani ya kikapu. Kadiri idadi ya nyaya za chuma zinavyofanya sehemu ya zana ya zana, jiwe kubwa linaweza kutoshe ndani yake.
Kwa mfano, katika kikapu kilicho na nyaya 3, hesabu iliyo na kipenyo cha 2 cm inaweza kutekwa, hata hivyo, majaribio ya kurekebisha hesabu na kipenyo cha chini ya 1 cm kwa kawaida hayafanikiwa.
Mwelekezo wa nyaya za chuma kutengeneza kikapu huamua uwezeshaji wake.
Kwa hivyo, vikapu vilivyo na mwelekeo mdogo wa nyaya, kwa kuongeza tabia ya harakati ya tafsiri ya vifaa vyote wakati imefungwa, wakati wa ufunguzi au sehemu kamili, ina uwezo wa kuzunguka kidogo kuzunguka mhimili wa muda mrefu, ambayo husaidia chombo kupitisha juu ya hesabu wakati kingo zake zinapogusana. ukuta wa ndani wa duct kuu. Athari hii hutumiwa kupitia matawi ya choledochus ya hepatic ya hepatic. Kwa kuongeza, matumizi ya kikapu cha muundo huu ni bora zaidi wakati wa kuondoa mawe ya kipenyo kidogo ikilinganishwa na wengine na mwelekeo wima wa nyaya.
Kuna aina 3 kuu ya kikapu cha Dormia, iliyoundwa kuondoa calculi kutoka njia ya biliary: spherical, polygonal na parachute. Sura ya kikapu inaweza kuamua tu baada ya ufunguzi wake kamili, ambayo hukuruhusu kuwa na wazo juu ya uwezo wa chombo.
Ikumbukwe kwamba, licha ya umuhimu wa huduma za muundo wa vifaa, habari ya endoscopic na radiolojia ni muhimu kwa azimio la mafanikio la choledocholithiasis.
- Kwa kuongeza, sio tu pathogeneis, saizi, idadi, sura, eneo la calculi kwenye duct ya bile, lakini pia hali ya anatomiki ni ya umuhimu mkubwa kwa matokeo.
- Maelezo zaidi juu ya jukumu la kila moja ya mambo haya yatajadiliwa hapa chini, na katika sehemu hii tunakaa juu ya sifa za vifaa vya uharibifu wa mkondo wa calculi.
- Mitambo ya ujenzi lithotriptors zina tofauti kubwa sana, ambazo zingine hutegemea mtengenezaji, wakati zingine zinaonyeshwa kwa ufanisi wa matibabu.
- Vifaa vyenye nguvu zaidi vina braid ya chuma, kipenyo cha nje ambacho ni kutoka 2.2 hadi 3 mm, ambayo inasimamia uchaguzi wa endoscope. Hivi sasa, aina mbili za endoscopes zinaweza kutumika kwa vyombo vya kipenyo kidogo, wakati kwa lithotripter iliyo na kipenyo cha mm 3, TJF tu kutoka Olimpus inaweza kutumika.
- Kwa nguvu sawa, zana za kipenyo kidogo ni za rununu zaidi, lakini uwezo wa kikapu cha vifaa vya kundi la pili ni muhimu zaidi.
- Kwa uharibifu wa mitambo ya calculi ndani ya duct ya bile, miundo miwili ya kushughulikia imetengenezwa: moja wapo ni ngoma na kwa hivyo ina uwezo mkubwa wa uharibifu kuliko ile nyingine, iliyoundwa kwa namna ya silinda.
Kumbuka kwamba unapotumia kushughulikia ya aina ya kwanza, sehemu inayofanya kazi ya kifaa, isipokuwa kibofu, hupitia mabadiliko yasiyoweza kubadilika baada ya matumizi moja na haiwezi kurejeshwa. Katika hali nyingine, utumiaji tena wa chombo unawezekana, licha ya uharibifu mkubwa wa kikapu.
Catheters iliyoundwa kutekeleza mifereji ya pua hutofautiana katika kipenyo cha nje, ambacho ni kutoka 2 hadi 2.8 mm, na pia sura ya mwisho wa distal.
Fomu-umbo la pete ya mwisho wa distal, na vile vile sehemu yake ambayo iko kwenye duodenum, inachangia usanikishaji wa kuaminika zaidi wa bomba kwenye lumen ya hepatic choledochus.
Unaweza kupata wazo la sura ya bomba la maji tu baada ya kuondoa kondakta ya chuma kutoka kwake.
Usahihi wa utambuzi, na pia matokeo ya uingiliaji wa x-ray endoscopic, kwa kiasi kikubwa inategemea kutumika Vifaa vya X-ray wakati huo huo, mahitaji yake sio maalum.
Vipengele vyake muhimu ni kibadilishaji cha elektroni-macho (EOP), uwezo wa kufanya uchunguzi wa polypos, kuchukua picha, pamoja na lengo, pamoja na ulinzi wa uhakika wa mgonjwa na wafanyikazi kutoka kwa mionzi ya ionizing.
Hivi sasa, mashine nyingi za x-ray zinatimiza mahitaji haya.
Utekelezaji wa mitihani ya x-ray endoscopic na shughuli lazima ufanyike kwa ukamilifu, kwa sababu ya uwezekano wa kutatua kazi kuu zifuatazo.
- 1) shirika la chumba cha kufanya kazi kilicho na vifaa vya x-ray,
- 2) kutoa seti muhimu ya zana,
- 3) kupatikana kwa wafanyikazi muhimu - mtaalam wa X-ray, mtaalam wa eksirei na muuguzi,
- 4) kabla ya kuanza kazi, daktari lazima apate mafunzo katika kituo maalum.
Kuandaa wagonjwa kwa REV. Wakati wa kuandaa wagonjwa kwa REV, ni muhimu kuzingatia kwamba kutengana kwa wakati wa njia ya utambuzi (ERCP) na upasuaji wa endoscopic (EPST) sio tu sio ngumu, lakini pia kujali maendeleo au kuzidisha kwa kozi ya shida kama vile cholangitis ya papo hapo na pancreatitis.
Mtindo huu umeelezewa na ukweli kwamba katika visa vingi, kuingilia kati kwa X-ray hufanywa kuwatenga shinikizo la kibinari la sasa au kuondoa sababu yake katika kesi ambazo zinaonyeshwa na jaundice yenye kizuizi.
Ni wazi kuwa, utangulizi wa utaftaji wa kati ndani ya mabamba ya ujakazi, hata kwa kiwango kidogo, utazidisha shinikizo la damu ikiwa hatua hazitachukuliwa ili kuzitatua.
Kwa hivyo, utayarishaji wa wagonjwa, hususan upangaji miti, unapaswa kufanywa na matarajio ya kufanya sio tu ERCP na EPST, lakini pia kwa kuzingatia uwezekano wa kutumia mitambo ya lithotripsy na mifereji ya nasobiliary.
Kuandaa wagonjwa kwa REV ni rahisi sana na inajumuisha kutolewa sehemu za juu za njia ya utumbo kutoka kwa yaliyomo wakati wa uchunguzi wa dharura au, ambayo ni kawaida zaidi, katika kukataa milo ya asubuhi siku ya masomo, i.e. juu ya tumbo tupu.
Uandaaji unajumuisha kuagiza dawa ambazo zina athari ya kuathiriwa na, kwa kuongeza, husababisha kizuizi cha muda mfupi cha peristalsis ya duodenum. Mwisho ni muhimu sana kwa mgawanyiko wa endoscopic wa chuchu ya duodenal.
Kulingana na data yetu, gengeo-blockers (benzohexonium, pentamine) huchangia kufanikiwa kwa athari kubwa zaidi - 0.5-1 ml dakika 10-15 kabla ya uchunguzi wa endoscopic. Matumizi ya dawa hizi kwa miaka 19 haijawahi kuambatana na shida yoyote dhahiri, pamoja na kushuka kwa shinikizo la damu.
Wakati huo huo, matumizi ya dawa kama vile buscopan na metacin hutoa athari ya chini na ya kutamka wakati paresis ya duodenum inapatikana.
Katika mazoezi ya kliniki ya hospitali ya upasuaji, kesi za hali mbaya ya wagonjwa, husababishwa sio tu na hali ya pekee ya kozi kuu, lakini pia na magonjwa yanayowakabili, haswa mfumo wa moyo, sio kawaida.
Chini ya hali hizi, utayarishaji na mwenendo wa REV hazitofautiani na zile za kazi, i.e. ni pamoja na madawa ya kulevya ambayo husaidia kurekebisha viungo na mifumo muhimu.
Kulingana na hali maalum, dawa hizi zinaweza kutumika kabla, wakati na baada ya uingiliaji, kama ilivyoamuliwa na daktari wa watoto anayehusika katika utafiti.
Haja ya anesthesia ya jumla ya REV ni nadra sana na, kulingana na data yetu, kwa watu walio na magonjwa ya akili yanayoendelea sana. Matumizi ya njia hii wakati wa upasuaji kwenye viungo vya patiti ya tumbo, ingawa inawezekana, ni, kwa maoni yetu, haifai sana kwa sababu ya ukosefu wa uwezekano wa udhibiti kamili wa x-ray.
Kuhitimisha kifungu hiki, tunaona kuwa katika utayarishaji wa wagonjwa kwa REV hakuna haja ya matumizi ya dawa.
Retrograde cholangiopancreatography (RCHP)

Retrograde cholangiopancreatography (RCHP) Je! Njia ni mchanganyiko wa endoscopy na uchunguzi wa fluoroscopic wakati huo huo. Mbinu hii hutumiwa kwa watuhumiwa wa choledocholithiasis, kuamua asili ya jaundice yenye kuzuia na kusoma anatomy ya ducts kabla ya upasuaji.
Kwa kuwa RCHP ni utaratibu vamizi, dalili za hiyo inapaswa kuwa na hoja kali. Retrogade cholangiopancreatography ilifanywa kwa mara ya kwanza mnamo 1968. Hivi sasa, aina mbalimbali za matibabu RCP hufanywa katika kliniki nyingi.
Walakini, kama ilivyokwisha kutajwa, ushahidi haupaswi kubishani, kwa kuwa utekelezaji wa uingiliaji huu unaweza kuhusishwa na maendeleo ya shida kali na hata kusababisha kifo (asilimia ya shida hutofautiana kutoka 4.0% hadi 4.95% katika kundi la endoscopic papillosphincterotomy ( PST) inafikia 9.8%).
Mbinu kadhaa zimependekezwa kupunguza matukio ya shida, kama kongosho, baada ya RCP.
Kimsingi, hizi ni kweli za kiufundi: epuka kuvuta pingu mara kwa mara au bila kulinganisha, tumia mchanganyiko uliochanganywa na predominance ya kukata wakati wa kutekeleza PST, wakati wa kufanya PST ya awali, kutengana sio kutoka kwa mdomo wa BDS na maduka ya dawa.
Endoscopic retrograde cholangiopancreatografia (ERCP) ni njia muhimu ya kuchunguza duct ya bile na duct ya kongosho kutumia mafanikio ya hivi karibuni ya mbinu za endoscopic na x-ray.
Njia hii hukuruhusu kugundua magonjwa mbalimbali ya kongosho (kuvimba kali au sugu, tumor, cyst), pamoja na mabadiliko katika duct ya bile na kibofu cha nduru (mawe, kupunguzwa kwa ducts, tumors).
Utafiti huu ni tofauti na njia zingine zote za utafiti wa utambuzi kwa habari na uaminifu wake wa hali ya juu, na pia uwezo wa kufanya hatua kadhaa za matibabu. ERCP inafanywa tu hospitalini. Kabla ya kusoma kama hiyo, sindano ya sedative hufanywa kila wakati.
Baada ya anesthesia ya mdomo na pharynx, kifaa maalum cha macho (duodenofibroscope) hupitishwa kupitia kinywa, esophagus na tumbo ndani ya duodenum hadi mahali ambapo duct ya kawaida ya bile na duct ya kongosho inajiunga pamoja (duodenal papilla), ambayo mdomo wake hufunguka ndani ya lumen ya duodenum. . Kwa msaada wa bomba maalum, ambalo limepita kwenye mfereji wa endoscope, mdomo wa papilla umeingizwa ndani ya ducts za bile na duct ya kongosho na dutu ya radiopaque. Kisha, kwa kutumia vifaa vya X-ray, mtaalamu hupokea picha ya mfumo wa duct. Ikiwa ugonjwa wowote wa ugonjwa, kupunguzwa kwa duct au mawe hugunduliwa, operesheni ya endoscopic inafanywa ndani yake, ambayo inakusudia kuondoa usumbufu na patency ya kawaida ya ducts za bile. Kufikia hii, kwa kutumia zana maalum maalum zilizofanywa kupitia chaneli ya endoscope, mchozi hufanywa kwa njia ya gongo ambayo mawe huondolewa.
Endoscopic retrograde cholangiopancreatography ni moja ya njia muhimu zaidi za kisasa za kugundua magonjwa ya ukanda wa pancreatobiliary.
Endoscopic retrograde cholangiopancreatography huko Novorossiysk
Endoscopic retrograde cholangiopancreatography (RCHP) ni moja wapo ya njia za utambuzi wa chombo, huko Israeli mara nyingi hutumiwa kugundua magonjwa ya njia ya utumbo.
Katika mfumo wa RCHP, inawezekana kugundua usumbufu wa patency (kizuizi na kizuizi kamili) cha ducts za bile na kongosho, uwepo wa mawe, tumors na hali zingine za patholojia. Katika Kituo cha Matibabu cha Meir, RCPs hufanywa sio tu kwa utambuzi, lakini pia kwa madhumuni ya matibabu.
Wakati wa utaratibu, unaweza kurejesha patency ya ducts, kwa mfano, kuondoa mawe au kuingiza stent inayounga mkono.
Dalili za cholangiopancreatography
- Maumivu ya maumivu ya tumbo au sugu ya tumbo ya etiolojia isiyojulikana
- Mawe yanayoshukiwa au mawe ya duct ya bile
- Magonjwa ya ini, kongosho, njia ya biliary
- Kuvimba au kuvimba kwa ducts za bile zilizoandaliwa kama matokeo ya cholelithiasis
- Pancreatitis
- Biopsy au stenting
- Manometry - shinikizo ya kupima katika duct ya gallbladder na kwenye duct ya kawaida ya bile
Maandalizi ya endoscopic retrograde cholangiopancreatography
Ikiwa unayo utaratibu wa HRCG, tafadhali fuata mapendekezo hapa chini:
- Chakula cha mwisho kinaruhusiwa masaa 8 kabla ya utaratibu. Baada ya hayo, epuka kula na, ikiwezekana, kutoka kwa kunywa. Ikiwa umeamriwa dawa za shinikizo la damu au magonjwa mengine ya moyo mara kwa mara, hakuna mapema zaidi ya masaa matatu kabla ya RCP, unaweza kuchukua dawa inayofaa na kuinywa kwa sip ya maji. Baada ya hayo, kunywa vinywaji ni marufuku kabisa.
- Matumizi ya dawa za kulevya ambazo hupunguza ugandishaji wa damu (coumadin, synthroma) inapaswa kusimamishwa wiki moja kabla ya tarehe ya RCP. Kuchukua aspirini inaweza kuendelea bila kizuizi. Jadili suala hili na mtoaji wako wa huduma ya afya.
- Utaratibu unaambatana na matumizi ya sedatives, na kusababisha ufahamu wa muda mfupi wa fahamu. Kwa hivyo, inashauriwa kufika katika kituo cha matibabu na kusindikiza na sio kuendesha gari siku hiyo.
- Wagonjwa wanaopokea insulini haipaswi kuwa na sindano ya asubuhi ya kawaida. Sindano ya insulini lazima ilete nawe.
- Kuja kwa utaratibu katika nguo vizuri na bila vito vya mapambo.
- Kabla ya utaratibu, ni muhimu kuondoa kibofu cha mkojo, kuondoa meno na lensi za mawasiliano.
Utaratibu wa RCHP
ECHO mtaalamu wa kufanya uchunguzi wa matibabu ya matibabu na matibabu ya changi kwa kutumia vifaa vya kisasa - endoscopes nyembamba rahisi zenye nyuzi za macho.
Endoscope imewekwa na kamera ndogo ya video inayopitisha picha za azimio kuu kwa mfuatiliaji uliowekwa kwenye chumba cha matibabu.
Pia, kwa msaada wa endoscope, zana maalum zinaweza kuletwa ndani ya njia ya kumengenya ya mgonjwa kufanya udanganyifu muhimu.
Muda wa utaratibu ni kutoka dakika 30 hadi 60. Baada ya kukamilika kwake, mgonjwa atahitaji usimamizi wa wafanyikazi wa matibabu kwa masaa 1-2. Ikiwa udanganyifu wa matibabu ulifanywa wakati wa RCHP, mgonjwa anaweza kuulizwa kukaa kliniki hadi asubuhi inayofuata.
Ili kuwezesha kifungu cha njia ya mwisho kupitia njia ya mdomo na pharynx, anesthetic ya ndani hutumiwa. Kabla ya kuanza utaratibu, sedatives na painkillers husimamiwa kwa damu kwa mgonjwa. Kwa ujumla, utaratibu hauna maumivu na unaambatana na usumbufu mdogo. Kipenyo cha endoscope ni kidogo na haizidi ukubwa wa donge la chakula ambalo mtu humeza na chakula.
Daktari hupitia kwa umakini kupitia umio na tumbo, kuchunguza uso wao wa ndani, na kufikia duodenum, ambamo duct ya bile ya kawaida na duct ya kongosho hufunguliwa.
Hewa kidogo huingizwa ndani ya uso wa duodenal, na wakala wa kutofautisha huletwa ndani ya milango ya gallbladder na kongosho. Kisha fanya safu ya x-rays. Wakati wa utaratibu, msimamo wa mgonjwa unaweza kubadilishwa: mgeuzie upande wake au tumbo lake.
Hii ni muhimu kwa taswira ya miundo ya anatomiki wakati wa radiografia.
Kupitia kituo kwenye mwambaa wa mwisho, unaweza kuchora vyombo maalum vya kutengeneza biopsy - chukua sampuli ya tishu kutoka eneo la tuhuma kwa uchambuzi. Kwa msaada wao, katika hali zingine, unaweza kuondoa jiwe ambalo linazuia utaftaji wa bile, au kuingiza stent.
Shina ni bomba la chuma au plastiki. Inasaidia kuta za duct ya bile au duct ya kongosho, inazuia usumbufu wake (usumbufu).
Moja ya dalili za kukasirisha ni uwepo wa tumor ambayo inazuia lumen ya bweni au eneo la chuchu ya Vater - mahali ambapo ducts zinaingia duodenum.
Baada ya kukamilika kwa utaratibu, endoscope huondolewa kwa uangalifu.
Kipindi cha kupona
Karibu saa moja baada ya RCP, unaweza kuanza kunywa. Siku ya kwanza inashauriwa kutumia vinywaji tu na chakula laini kama uji.
Wasiliana na chumba cha dharura cha kliniki ikiwa unapata moja ya dalili zifuatazo:
- Joto zaidi ya nyuzi 38
- Maumivu ya tumbo
- Kuibuka na athari ya damu
- Kutokwa na damu kwa ngozi, kinyesi nyeusi
Uwekezaji wa mishipa ya varicose ya esophagus
Njia ya endoscopic kwa matibabu na kuzuia kutokwa na damu kutoka kwa mishipa ya esophagus na tumbo.
Baada ya gastroscope na pua maalum, taa ya endoscopic huanza na eneo la mpito wa esophagocardial, juu tu ya mstari wa meno. Vipete huwekwa ndani ya ond, na kutupwa baada ya node iliyochaguliwa iliyoingia ndani ya silinda angalau nusu ya urefu.
Kwa kikao (kulingana na ukali wa mishipa ya varicose) kuweka ligini 6-10.
Kama sheria, ligation hufanywa na pete za mpira. Jukumu la pete ya elastiki pia inaweza kufanywa na kitanzi cha nylon kilicho na kipenyo cha mm 11 na 13, sambamba na saizi ya cap ya mbali.
Wiki moja baada ya utaratibu, endoscopy ya kudhibiti inafanywa ili kutathmini matokeo ya uingiliaji wa upasuaji.
Katika kesi ya kujirudia kwa kutokwa na damu, ligation ya endoscopic lazima irudishwe.
Matengenezo ya endoscopic ya mishipa ya sopegeal iliyofutwa
Hivi sasa, kuna ongezeko la idadi ya magonjwa ya ini, haswa, uharibifu wa ini katika hepatitis ya virusi sugu na unyanyasaji wa vileo na dawa za hepatotoxic, ambazo baada ya muda husababisha maendeleo ya ugonjwa wa cirrhosis.
Mojawapo ya shida ya kawaida na inayoweza kutokea ya ugonjwa wa hepatitis sugu na cirrhosis ni malezi ya mishipa ya varicose ya umio na tumbo, kwa sababu ya kufurika kwa damu kupitia ini, ambayo kwa asilimia 50 ya kesi huambatana na kutokwa na damu kubwa. Vifo, bila msaada wa dharura, na sehemu ya kwanza ya kutokwa na damu ni 30-40%, na kwa kutokwa na damu mara kwa mara 70%.
Fibrogastroscopy inapaswa kufanywa kwa wagonjwa wote wenye ugonjwa wa cirrhosis ya ini ya asili anuwai, na pia wagonjwa wenye hepatitis ya virusi sugu. Mara nyingi maendeleo ya mishipa ya varicose hufanyika hata kabla ya ukuaji wa hatua ya cirrhotic ya hepatitis sugu.
Kuna idadi kubwa ya operesheni ngumu za upasuaji zinazolenga kuondoa veins varicose, ambazo hazihimiliwi vizuri na wagonjwa walioshindwa na ini, ni mbaya na zinafuatana na vifo vya juu vya postoperative.
Kwa hivyo, endoscopy sasa imechukua nafasi muhimu katika utambuzi na matibabu ya mishipa ya varicose ya esophagus na tumbo. Mara nyingi, mafuta ya mifupa ya endoscopic ya mishipa iliyochomwa ya esophagus hufanywa.
Matengenezo ya endoscopic ya mishipa ya sopegeal iliyofutwa
Matengenezo ya Endoscopic ya mishipa iliyochanganishwa ya umio ina milango ya node za varicose kwa msaada wa pete ndogo za elastic. Gastroscope ya kawaida na mtazamo wa kumaliza-mwisho inaletwa ndani ya sehemu ya chini ya esophagus na probe ya nyongeza hufanywa chini ya udhibiti wake. Kisha gastroscope huondolewa na kifaa cha kunyonyesha huwekwa hadi mwisho wake.
Baada ya hapo, gastroscope inabadilishwa tena ndani ya esophagus ya distal, mshipa wa varicose unafunuliwa na hupakwa kwenye lumen ya kifaa cha kunyonyesha. Kisha, ukishinikiza lever ya waya iliyowekwa ndani yake, pete ya elastic imewekwa kwenye mshipa. Mchakato huo unarudiwa mpaka mishipa yote ya varicose ikitiwa.
Katika kila mmoja wao kulazimisha kutoka 1 hadi 3 pete.
Mshipi wa endoscopic wa mishipa iliyovutwa ya umio hutoa shida chache kuliko ugonjwa wa sclerotherapy, ingawa vipindi zaidi vinahitajika ili kupaka mishipa ya varicose. Shida inayojulikana zaidi ni dysphagia ya muda mfupi, maendeleo ya bacteremia pia imeelezewa.
Probe ya ziada inaweza kusababisha uwekaji wa umio. Katika maeneo ya pete zinazoingiliana, vidonda vinaweza kukuza baadaye. Pete wakati mwingine huanguka, na kusababisha damu kubwa.
Kwa hivyo, tunapendekeza kunyonyesha kwa mishipa iliyochonwa ya umio tu katika taasisi maalum za matibabu.
Uwekaji wa umeme wa node za varicose kwa kutumia pete hutumiwa katika upasuaji wa dharura ili kuzuia kutokwa na damu kutoka kwenye viini vya mishipa ya varicose ya esophagus. Walakini, kufanya operesheni katika hali ya kuendelea kutokwa na damu ni ngumu zaidi, na upeo wa nguvu haufanikiwi.
Kwa hivyo, tunapendekeza kwamba wagonjwa wote wenye ugonjwa wa cirrhosis ya ini na hepatitis ya virusi sugu hupitia gastroscopy kwa wakati unaofaa, ikiwa ni lazima, wafanye ligation na kuzuia kutokwa na damu.
Endoscopic retrograde pancreatocholangiografia na papillosphincterotomy ya jaundice yenye kuzuia


Bregel A. I. (mkuu wa idara ya endoscopic, profesa wa idara ya upasuaji wa uwongo),
Andreev V.V. (endoscopist), Yevtushenko V.V. (endoscopist), Borkhonova O. R. (radiologist) Hospitali ya Hospitali ya MAUZ Na. 1 ya Irkutsk,
Chuo Kikuu cha Matibabu cha Jimbo la Irkutsk
Endoscopic retrograde pancreatocholangiografia (ERCP) ni njia ya kuaminika zaidi ya kugundua sababu ya ugonjwa wa manjano, na papillosphincterotomy (EPST) ni usaidizi mzuri kabisa wa uvamizi wa kukiuka kifungu cha bile kwenye duodenum (duodenum). Utafiti kawaida hufanywa kulingana na dalili dharura katika siku za kwanza za kukaa kwa wagonjwa hospitalini.
Matokeo ya ERCP na EPST kwa miaka 5 kwa wagonjwa 312 yalichambuliwa.
Katika wagonjwa 240, uchambuzi wa historia ya kesi ulifanyika, na katika 72 - itifaki tu za masomo ya endoscopic. Uchunguzi ulifanywa katika kesi ngumu kwa utambuzi wa kliniki ya ugonjwa na, ikiwa ni lazima, utekelezaji wa EPST. Ikiwa kulikuwa na dalili katika wagonjwa 265, EPST ilifanywa. Kulikuwa na wanaume 86 (27.56%), wanawake 226 (72.44%).
Wagonjwa walisambazwa na uzee kama ifuatavyo: wagonjwa 14 (4.49%) walikuwa chini ya miaka 30, 6 (1.92%) walikuwa na umri wa miaka 31- 40, 24 (7.69%) wagonjwa walikuwa na umri wa miaka 41-50, 58 (18.59%) wagonjwa - wenye umri wa miaka 51-60, 76 (24.36%) wagonjwa - umri wa miaka 61-70, 89 (28,53%) wagonjwa - wagonjwa wa miaka 71-80 na wagonjwa 45 (14.42%) zaidi ya miaka 80.
Katika miaka 3 iliyopita, idadi ya wagonjwa wazee na wa senile imeongezeka kutoka 62.67% hadi 68.13%.
Katika idadi kubwa ya wagonjwa, ukali wa hali hiyo ulizidishwa na uwepo wa magonjwa anuwai: shinikizo la damu (75), ugonjwa wa moyo (73), ugonjwa wa moyo sugu (4), infarction ya myocardial (4), kidonda cha duodenal (3) ) na wengine.
Uchunguzi wa Ultrasound (ultrasound) ya njia ya biliary ilifunua mawe ya duct ya bile katika 16,67% ya wagonjwa, choledocholithiasis haikuthibitishwa katika asilimia 60.83 ya wagonjwa, na uwepo au kutokuwepo kwa calculi katika choledochus hakujidhihirishwa kwa msingi wa uchunguzi wa ultrasound katika 22.20% ya wagonjwa. Katika wagonjwa wengi wenye ultrasound, duct ya kawaida ya bile ilipanuliwa hadi digrii tofauti.
Scan ya kulinganisha ya tomography (CT) ilifanywa kwa wagonjwa 13 (5.42%).
Katika 5 kati yao, CT aligunduliwa na kongosho ya uharibifu, katika 3 - choledocholithiasis, na kwa wagonjwa 2 mabadiliko mengine katika mkoa wa hepatopancreatoduodenal.
- Mduara wa nippleal nipple (BDS) kawaida haizidi 5 mm. Tunofautisha aina kadhaa za sura ya mdomo wa BDS. Katika wagonjwa wengi (266) au kwa 85.26% ilikuwa pande zote, kwa wagonjwa 33 (10.58%) mdomo ulipigwa kama, kwa wagonjwa 5 (1.60%) ilikuwa ni ya nguvu, na kwa 3 (0.96%) - Fomu ya kumweka, na 4 (1.28%) walikuwa na sura tofauti.
- Ujanibishaji wa kawaida wa shimo la BDS ulipatikana katika wagonjwa 39 (12.50%). Katika 15 (4.81%) yao, ufunguzi wa nipple ulikuwa ndani ya njia ya diapodi ya duodenum na katika wagonjwa 24 (7.69%) makali ya diverticulum.
- Katika wagonjwa 19 (5.56%), utafiti ni mdogo kwa wirsungografia. Katika 2 kati yao, BDS ilikuwa katika diverticulum, katika 4 - karibu na diverticulum, na kwa wagonjwa 13 kulikuwa na sababu zingine za kufanya wirsungografia tu.
- Katika wagonjwa wengine 30, ducts haziwezi kuvutwa, mara nyingi zaidi na eneo la atypical la BDS.
- Baada ya catheter kuingizwa kwenye shimo la BDS, sindano ya jaribio la 1-2 ml ya tofauti ya mumunyifu wa maji ya mkusanyiko wa 50% (verographin, urographin, nk) ilifanyika. Mwisho wa catheter ulikuwa kwenye mfumo wa bweni, uliyothibitishwa na picha ya choledochus iliyoangaziwa kwenye mfuatiliaji, ilikuwa ya juu kwa mwelekeo wa ini.
Ya kina cha kuingizwa kwa catheter kwenye ducts za bile ilikuwa inatofauti sana na iliyoanzia 1 hadi 12 cm, kulingana na maumbile ya mchakato wa patholojia, uhusiano wa anatomiki wa mfumo wa duct, duodenum, BDS na mambo mengine.
Vipu vya bile na kibofu cha nduru vililinganishwa na usimamizi wa 20-30 ml ya tofauti ya maji ya mumunyifu ya 50% na udhibiti wa kuona wa usambazaji wake kando ya ducts za bile kwenye mfuatiliaji. Baada ya kujaza mfumo wa duct na gallbladder na wakala wa kutofautisha, 1 hadi 3 x-ray zilichukuliwa.
Baada ya radiografia, ducts zilanawa na suluhisho la novocaine la 0.5%. Kulingana na dalili za dalili za cholangitis, lumen ya choledoch iliingizwa na suluhisho la antibiotic.
Utambuzi baada ya endoscopic retrograde pancreatocholangiografia ilianzishwa kwa msingi wa ishara za ugonjwa wa mwisho, matokeo ya canalization ya BDS na maendeleo ya catheter kando ya ducts ya bile, asili ya kuenea kwa kulinganisha kando ya ducts kwenye skrini ya kufuatilia na kulingana na data ya x-ray.
Kulingana na ERPC, kipenyo cha duct ya bile ya kawaida kwa wagonjwa 32 (10.92%) ilikuwa chini ya 6 mm, kwa wagonjwa 73 (24.91%) ilikuwa kutoka 7 hadi 10 mm, kwa wagonjwa 100 (34.13%) ilikuwa 11-15 mm, Wagonjwa 68 (23.21%) walikuwa na 16-20 mm, na wagonjwa 20 (6.83%) walikuwa na zaidi ya 20 mm.
Kulingana na matokeo ya ERCP, sababu zifuatazo za ugonjwa wa manjano ziligunduliwa.
Mara nyingi zaidi - mnamo 193 (61.86%) mawe ya wagonjwa walipatikana kwenye duct ya bile, kwa wagonjwa 46 (14.74%) - microcholecholithiasis, katika wagonjwa 5 (1.60%) - tumors duct ya bile, katika 3 (0.96%) - BDS adenoma, kwa wagonjwa 2 (0.64%) kizuizi cha intrahepatic kiligunduliwa na kwa mgonjwa 1 (0.32%) tumor ya kongosho iligunduliwa. Katika wagonjwa 50 (16.03%) wenye ugonjwa wa ERPC, sababu ya ugonjwa wa jaundice haikuanzishwa, au hali ya mitambo ya jaundice haikutengwa.
Endoscopic papillosphincterotomy (EPST) ilifanywa wote kwa bangi na isiyo ya bangi kwa wagonjwa 265 (77.49%). Urefu wa kuonekana kwa papillotomy ulikuwa hadi 10 mm kwa wagonjwa 126 (47,55%), 1115 mm kwa wagonjwa 114 (43.02%), na 1620 mm kwa wagonjwa 25 (9.43%) (Mtini. 1) )
Baada ya EPST, wakati wa uchunguzi wa endoscopic, calculi kutoka kwa ducts bile iliondolewa kwa wagonjwa 133 (Mtini. 2), na kwa wagonjwa 110, hakuna mawe kwenye ducts yaliyopatikana.
Katika wagonjwa 69, mawe kutoka duct ya bile ya kawaida hayakuondolewa.
Sababu ambazo haziruhusu mawe hayo kuondolewa kutoka kwenye duct ya bile wakati wa endoscopy lilikuwa saizi kubwa ya calculi (54), muundo thabiti wa mawe kwenye ducts bile (13), na sababu zingine (2).
Shida baada ya ERCP kuzingatiwa kwa wagonjwa 36 (15.00%).
Kupunguza damu kutoka kwa tukio la papillotomy kulitokea kwa wagonjwa 23 (9.58%), kwa wagonjwa 22 ilisimamishwa wakati wa duodenoscopy, mnamo 2 ilirudi baada ya mwisho wa masomo. Pamoja na kurudi tena kwa damu kwa mgonjwa mmoja, heestasis ya endoscopic ilifanywa kwa mafanikio, na mgonjwa 1 akaendeshwa.
Pancreatitis ya papo hapo iliyoandaliwa kwa wagonjwa 5 (2.08%), utakaso wa duct ya kawaida ya bile ilitokea kwa wagonjwa 6 (2.50%), ukamilifu wa duodenum katika 1 (0.42%) na papillitis katika 1 (0.42%) ya mgonjwa.
Baadaye, wagonjwa 104 (43.33%) walihudumiwa. Alifanya cholecystectomy, ambayo kwa wagonjwa wa chastobolny ilichanganywa na choledochotomy, kuondolewa kwa calculi kutoka kwa duct ya kawaida ya bile, kuwekwa kwa choledochoduodenostomy na chaguzi mbali mbali za kuondoa mifereji ya bile. Katika wagonjwa 9, microcholecystostomy iliwekwa na wagonjwa 2 waliendeshwa kwa kongosho ya papo hapo.
Kwa hivyo, uzoefu wetu na ugonjwa wa mwisho wa pancreatocholangiografia na papillosphincterotomy inathibitisha yaliyomo kwao ya juu ya habari na ufanisi wa matibabu. ERPC na ultrasound ya choledocholithiasis inaruhusu katika hali nyingi kuanzisha sababu ya ugonjwa wa manjano, saizi, idadi ya mawe na kipenyo cha choledochus.
Yaliyomo ya habari ya ERCP na choledocholithiasis ni kubwa zaidi kuliko ultrasound.
Mbele ya calculi katika choledochus, ERPC inapaswa kumaliza EPST na uchimbaji wa mawe kutoka kwa ducts bile.
Wakati huo huo, inahitajika kutambua uwezekano wa shida kubwa wakati wa ERCP na HEPT. Utendaji wa masomo haya inawezekana na vifaa vya kisasa vya endoscopic, anesthetics ya kutosha, endoscopists waliohitimu sana na upasuaji.
Hitimisho Uzoefu wetu katika utambuzi wa endoscopic na matibabu ya vidonda vya gastroduodenal ya papo hapo inathibitisha ufanisi wao mkubwa. Endoscopy ya matibabu pamoja na tiba ya jadi ya kihafidhina ilifanya iweze kufikia hemostasis katika 98.3% ya wagonjwa na kuzuia uingiliaji wa upasuaji katika 95.5% ya wagonjwa.