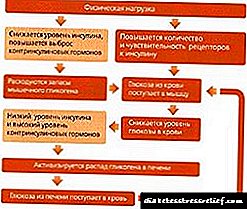
Vipengele vya upasuaji wa kongosho
Dalili kwa upasuaji wa kongosho ni
duct ya kongosho na
shinikizo la damu katika wilaya (kwa heshima na madhubuti) ya idara zake,
aina kali za maumivu ya kongosho sugu ambayo haiwezekani kwa matibabu tata ya dawa.
Dalili za upasuaji na kongosho sugu ni:
sugu kwa matibabu ya kihafidhina
michakato ya kunusa kwenye matone ya tezi,
sugu ya kongosho sugu, pamoja na magonjwa ya viungo vya viungo vya karibu (tumbo, duodenum, njia ya biliary),
sugu ya kongosho ngumu na ngumu ya kinga au duodenostasis kali, fistulas na cysts,
pancreatitis sugu na saratani ya kongosho inayoshukiwa.
63. Ufungaji wa sehemu ya pato la tumbo na duodenum katika kongosho sugu (utambuzi, matibabu)
Stylosis ya pyloric. Utambuzi wa ugonjwa huo ni msingi wa masomo yafuatayo:
Uchunguzi wa X-ray. Katika kesi hii, kuongezeka kwa saizi ya tumbo, kupungua kwa shughuli za ukingo, kupunguka kwa mfereji, kuongezeka kwa wakati wa kuhamishwa kwa yaliyomo kwenye tumbo,
Esophagogastroduodenoscopy. Inaonyesha kupunguka na uharibifu wa tumbo kwenye tovuti ya kutoka, upanuzi wa tumbo,
· Utafiti wa kazi ya gari (kwa kutumia njia ya elektrogastroenterografia). Njia hii inafanya uwezekano wa kujifunza juu ya toni, shughuli za umeme, frequency na urefu wa contractions ya tumbo baada ya kula na juu ya tumbo tupu,
Ultrasound Katika hatua za baadaye, tumbo lililokuzwa linaweza kuonwa.
Matibabu ya stenosis ya pyloric (stylosis ya pyloric) ni upasuaji tu. Tiba ya madawa ya kulevya ni pamoja na tiba ya ugonjwa wa msingi, maandalizi ya ujenzi. Dawa za antiulcer zimewekwa, marekebisho ya usumbufu katika kimetaboliki ya protini, maji-electrolyte, na marejesho ya uzito wa mwili hufanywa.
Matibabu ya stenosis ya pyloric ni upasuaji tu. Tiba ya kawaida hutoa resection ya tumbo. Katika hali mbaya, ni mdogo kwa kuwekwa kwa gastroenteroanastomosis, ambayo inahakikisha uhamishaji wa yaliyomo.
64. Aina za shughuli kwenye kongosho katika kongosho sugu.
Chaguzi zote za upasuaji zinazotumika katika matibabu ya wagonjwa wenye kongosho sugu zimegawanywa kwa kusanyiko:
1) uingiliaji wa moja kwa moja kwenye kongosho, 2) upasuaji kwenye mfumo wa neva wa uhuru, 3) upasuaji kwenye njia ya biliary, 4) upasuaji kwenye tumbo na duodenum.
1) Uingiliaji wa kongosho wa moja kwa moja Kutekelezwa kwa kesi ya uvunaji na kupungua kwa duct kuu, virzungolithiasis, saratani ya kongosho, vidonda vikali vya ugonjwa wa kongosho, ugonjwa wa kongosho sugu, pamoja na pseudocysts, calcification. Uendeshaji wa kikundi hiki ni pamoja na upasuaji wa upasuaji, shughuli za mifereji ya ndani ya mfumo wa duct ya kongosho na yeye falsafa.
Uchunguzi wa upasuaji uingiliaji wa kongosho ni pamoja na: resection ya caudal, resetotal resection, resection ya kongosho, na duodenopanreatectomy jumla.
Kiasi cha resection ya kongosho kwa wagonjwa walio na kongosho sugu hutegemea juu ya kuongezeka kwa mchakato wa occlusal-stenotic.
Sherehe za ndani za mifereji ya maji mfumo wa duct ya kongosho kurejesha utokaji wa secretion ya kongosho ndani ya utumbo mdogo. Ya kuingilia upasuaji kwa kikundi hiki, shughuli za kawaida Pestov-1 Pestov-2, Duval, sehemu na plastiki ya mdomo wa duct kuu ya kongosho.
Operesheni Pestov-1 na Mvuto inahusiana na shughuli za pancreatojejunostomy ya caudal. Zinatumika katika matibabu ya wagonjwa wenye mabadiliko yasiyoweza kubadilika kwenye tezi ya distal, pamoja na kueneza upanuzi wa duct ya Wirsung katika sehemu iliyobaki ya tezi baada ya resection kutokana na kukosekana kwa stori nyingi.
Wakati wa kufanya operesheni Pestov-1 mkia wa kongosho awali huundwa. Wakati huo huo, wengu huondolewa. Halafu, ukuta wa nje wa densi ya Wirsung pamoja na tishu za kongosho ziko hapo juu hutolewa kwa sehemu kwa sehemu isiyobadilishwa ya bweni. Kitanzi cha jejunum kilichotengwa kando na Ru kinafanywa nyuma. Anastomosis huundwa na mshono wa safu mbili kati ya utumbo na kisiki cha tezi, iliyowekwa ndani ya lumen ya utumbo mdogo hadi kiwango cha sehemu isiyoweza kufutwa ya duct. Kama chaguzi za anastomoses, anastomoses ya aina "mwisho wa kongosho hadi mwisho wa utumbo mdogo" na aina ya "mwisho wa kongosho kando ya utumbo mdogo" hutumiwa.
Wakati wa operesheni Mvuto resection ya kongosho ya distal na splenectomy inafanywa. Shina la kongosho limechomwa na kitanzi cha matumbo madogo, limezimwa kulingana na Ru, kwa kutumia kongosho la muda mrefu wa pancreatojejunoanast oz a.
Pancreatojejunostomy ya muda mrefu kulingana na Pestov-2 Inatumika katika matibabu ya wagonjwa walio na kongosho sugu na uharibifu kamili wa duct kuu ya kongosho (maeneo mengi ya kupunguzwa kwa njia mbichi na upanuzi wake) ikiwa haiwezekani kufanya operesheni ya resection. Kiini cha operesheni hiyo ni malezi ya anastomosis kati ya duct ya muda mrefu ya virzung iliyojitenga na kitanzi cha muda mrefu (karibu sentimita 30) ya jejunum, iliyowashwa na anastomosis ya Y-umbo kulingana na Ru.
Usumbufu (kujaza, kuzuia) ya mfumo wa duct ya kongosho hupatikana kwa kuanzisha vifaa vya kujaza (kongosho, gundi ya akriliki, gundi ya KL-3, nk) ndani yake pamoja na viuatilifu. Kuanzishwa kwa dutu ya occlusive husababisha atrophy na sclerosis ya tezi ya tezi ya tezi, na kuchangia utulivu wa haraka wa maumivu.
2) Operesheni kwenye mfumo wa neva wa uhuru kutumbuiza na maumivu makali. Zinakusudiwa katika makutano ya njia za msukumo wa maumivu. Shughuli kuu za kikundi hiki ni splanchnectectomy ya upande wa kushoto pamoja na resection ya node ya mwandamo wa mwezi wa kushoto (Sherehe za Malle-Guy), nchi mbili ya usawa ya uso na usawa, neurotomy ya postganglionic (Operesheni Yoshioka - Wakabayashi), neurotomy ya kando (operesheni P.N. Napalkov - M A. Trunina - I.F Krutikova)..
Uendeshaji Malle-Gee (1966) inaingilia nyuzi za neva kutoka kwa mkia na sehemu kutoka kwa kichwa cha kongosho. Operesheni hiyo inafanywa kutoka kwa upatikanaji wa extraperitoneal na laparotomic. Katika kwanza kesi hutengeneza mwonekano lumbar na resection ya mbavu za XII. Baada ya pole ya juu kuhamishwa, mafigo hupatikana kwa ghiliba za mishipa kubwa na ndogo ya ndani, ambayo huvuka kwa mwelekeo kupita miguu ya diaphragm. Kuchochea na mishipa, onyesha nodi ya mwandamo iliyo juu ya aorta. Katika kesi ya operesheni Malle-Gee kutoka laparatnogo Ufikiaji huweka wazi makali ya kushoto ya shina ya celiac na katika kona kati yake na aorta hupata nafasi ya semina ya kushoto ya plexus ya celiac, pamoja na neva kubwa na ndogo ya ndani.
Billanal thoracic splanchnectomy na huruma imependekezwa kwa matibabu ya wagonjwa walio na pancreatitis sugu na dalili za maumivu zinazoendelea. Vipu vya mishipa ya postganglionic hutoka kutoka kwa ujasiri wa mishipa inayoundwa na nyuzi za ujasiri wa node za kulia na za kushoto, na vile vile aortic plexus. Wao huingia ndani ya kichwa na sehemu ya mwili wa kongosho, huingia ndani yake kwa makali ya medial ya mchakato wa ndoano. Wakati wa operesheni Yogiioka - Wakabayagi Kwanza, sehemu ya kwanza ya plexus hii, ikivuka kutoka kwa nodi sahihi ya mwandamo, inachuana. Inapatikana baada ya uhamasishaji wa duodenum kulingana na Kocher na ugunduzi wa node kwenye kona kati ya shimo la chini na mishipa ya figo ya kushoto. Kisha gawanya sehemu ya pili ya nyuzi kwenda kongosho kutoka artery bora ya mesenteric.
Athari kubwa ya kliniki ya operesheni Yogiioka - Wakabayashi Kuzingatiwa kwa wagonjwa walio na kongosho sugu na ujanibishaji wa mchakato wa ugonjwa wa ugonjwa katika kichwa cha kongosho. Walakini, neurotomy ya postganglionic inaweza kuwa ngumu na paresis ya matumbo, kuhara.
Neurotomy ya kongosho ya kando inanyimwa mapungufu haya. (operesheni P. K Napalkov - M. A. Trunina - Na F. Krutikova). Utekelezaji wa uingiliaji huu wa upasuaji unaambatana na makutano ya nyuzi zote mbili zinazohusiana na zenye huruma na zenye huruma na parasympathetic kando ya mzunguko wa kongosho. Ili kufanya hivyo, kata peritoneum ya parietali kando ya juu ya kongosho na onyesha shina la mzozo wa zamani na matawi yake. Suluhisho la I% la novocaine na pombe huletwa kwenye nodi za semilunar za plexus ya celiac. Halafu pitia mishipa ya ujasiri * kutoka kwa mishipa ya hepatic na splenic hadi kwenye makali ya juu ya tezi. Peritoneum hukatwa juu ya vyombo vya mesenteric na viboko vya ujasiri vinavyokimbilia kongosho kando ya artery kuu ya mesenteric imetengwa.
Mazoezi muhimu ya upasuaji wa kongosho ya kongosho ni kiwango cha juu cha maumivu. Neurotomy ya periarterial ya orifice ya artery ya hepatic na splenic ya kawaida, kama sheria, inafanywa wakati haiwezekani kutekeleza operesheni ya neurotomy ya marginal. Chaguzi zote mbili za upasuaji ni sawa katika ufanisi wa kliniki.
3) Operesheni kwenye njia ya biliary kwa wagonjwa walio na sugu ya kongosho sugu, hutumiwa kwa ugonjwa wa mgongo wa mgongo, ugonjwa wa ugonjwa wa ugonjwa wa papilla kubwa ya duodenal, na maendeleo ya dalili ya ugonjwa wa jaundice. Na ugonjwa huu, cholecystectomy na mifereji ya duct ya kawaida ya bile, biliodigestive anastomoses, papillosphincterotomy na papillosphincteroplasty hutumiwa sana.
4) Kutokashughuli kwenye tumbo katika kongosho sugu, resection mara nyingi hufanywa kwa vidonda vinavyoingia kwenye kongosho na inachanganywa na kongosho la sekondari, na kwenye duodenum - vagotmia (SPV) pamoja na kuzorota kwa tumbo au resection ya tumbo.
Aina za Uingiliaji
Uchaguzi wa upasuaji unategemea ushahidi. Operesheni ni:
- dharura (k.m. na peritonitis),
- kuchelewesha (eda kukataliwa kwa tishu za tezi zilizokufa)
- iliyopangwa (baada ya kukomesha mchakato wa papo hapo).
Upasuaji wa kongosho unafanywa kwa kutumia njia zifuatazo:
- Suturing. Inatumika ikiwa kuna uharibifu kidogo kwa kingo ambazo hazikiuki uadilifu wa chombo.
- Cysteenterostomy. Inaonyeshwa kwa kuongezea pseudocysts.
- Necrsecvest sahihiomy. Inatumika kwa uchochezi wa kina wa purulent unaoathiri viungo vya karibu.
- Marsunialization. Inatumiwa kuondoa pseudocysts na kuta nyembamba na yaliyomo ya purulent.
- Transduodenal sphincterovirusungoplasty hutumiwa katika matibabu ya stenosis.
- Virsungoduodenostomy. Imeteuliwa kuondoa kizuizi cha ducts.
- Pancreatojejunostomy ya muda mrefu. Inafanywa katika kesi ya pancreatitis sugu ya endoscopic na patency iliyoharibika ya ducts.
- Papillotomy. Inafanywa wakati wa kuondoa neoplasms za benign au neoplasms ndogo mbaya.
- Resection upande wa kushoto. Inafanywa na vidonda vya kiini vya mwili (mkia) wa tezi na ukiukaji wa uadilifu.
- Jumla ya duodenopancreatectomy. Imewekwa kwa kupasuka nyingi na tumors zinazoathiri gland nzima bila metastases.
- Pancreatoduodenal resection. Inafanywa na pathologies za uharibifu zinazoathiri sehemu ya kichwa, na kuonekana kwa tumors.
- Splanchnectectomy ya upande wa kushoto na resection ya node ya kushoto ya plexus ya jua. Inatumika katika fomu sugu ya kongosho na fibrosis kali na maumivu makali.
- Splanchnectectomy ya upande wa kulia. Inakuruhusu usimamishe maambukizi ya maumivu kutoka kwa kichwa na ducts ya bile.
Dalili na contraindication
Uingiliaji wa upasuaji ni hatua kubwa, kwa sababu operesheni ina athari kali kwa viungo vya ndani. Dalili za upasuaji ni:
- fomu ya pancreatitis ya papo hapo,
- ugonjwa wa necrosis ya kongosho
- fomu sugu ya kongosho na kuzidisha mara kwa mara na vipindi vidogo vya kusamehewa,
- necrosis ya kongosho iliyoambukizwa,
- kozi kali ya ugonjwa,
- mabadiliko mabaya,
- majeraha ya tishu laini ya tezi iliyosababishwa na mafadhaiko ya mitambo,
- pseudocyst
- peritonitis
- neoplasms mbaya.
Kama matokeo ya kuyeyuka kwa kongosho, tumbo, vidonda 12 vya duodenal, na kibofu cha nduru vinaweza kuathirika.
Kuna ukiukwaji wa uingiliaji wa upasuaji:
- mabadiliko ya ghafla katika shinikizo la damu,
- viwango vya juu vya Enzymes
- hali ya mshtuko ambayo haiwezi kushughulikiwa,
- anuria (ukosefu wa mkojo),
- sukari ya mkojo mkubwa
- shida kali za ujazo.
Kwa yoyote ya ishara hizi, upasuaji ni marufuku. Kwanza unahitaji kurekebisha viashiria.
Kuna contraindication kwa kuingilia upasuaji.
Maandalizi
Ili kuzuia maendeleo ya shida na ili kujiandaa kwa upasuaji, maabara na masomo ya zana hufanywa:
- Mtihani wa damu unafanywa (kwa jumla na kwa kina). Ikiwa tumor katika kichwa cha tezi inashukiwa, vipimo kwa alama za tumor hufanywa.
- Utambuzi wa chombo ni pamoja na ultrasound ya kongosho na viungo vya karibu.
- Kulingana na utambuzi, tomografia iliyokamilika inaweza kuhitajika. Mara nyingi uchunguzi wa nguvu wa magnetic resonance cholangiopancreatography inahitajika.
- Ikiwa lazima uondoe mawe kutoka kwa ducts, endoscopic retrograde cholangiopancreatography inafanywa. Kutumia njia hii, habari hupatikana juu ya hali ya ducts ya tezi.
- Ikiwa neoplasm mbaya inashukiwa, biopsy ya sampuli inafanywa kwa kutumia kuchomwa (kuamua asili ya tumor).
Wakati wa kuchukua biopsy, shida zinaweza kutokea: wakati wa utaratibu, kutokwa na damu kunaweza kutokea, na baada ya mwisho wa sampuli, malezi ya fistula.
Tukio muhimu katika maandalizi ni njaa (bila kujali fomu ya kongosho). Ukosefu wa chakula kwenye njia ya utumbo hupunguza hatari ya shida wakati na baada ya upasuaji.
Siku ya upasuaji, mgonjwa hupewa enema ya utakaso, kisha upeanaji dawa (dawa zinasimamiwa kumuandaa mgonjwa kwa ugonjwa wa upasuaji na upasuaji).
Inakwendaje?
Matibabu ya upasuaji wa kongosho ya papo hapo hufanywa kwa siku 2: katika maandalizi ya kwanza - ya ujenzi, kwa pili - operesheni.
Kuna njia mbili za kuingilia upasuaji:
- Fungua (incusions hufanywa katika cavity ya tumbo na mkoa lumbar kupata chombo).
- Uingilivu wa chini (kuingilia kati - kuingilia kati) - manipuliti hufanywa kupitia punctures kwenye ukuta wa tumbo. Ishara ya uingiliaji wa kuchomwa kwa kuchomwa kwa maji chini ya udhibiti wa ultrasound ni uwepo wa fomu ya maji ya wingi kwenye tumbo la tumbo.
Aina hii ya uingiliaji hutumiwa ikiwa kidonda cha nyuma cha nyuma kinatokea au mifereji ya maji inahitajika ili kuondoa maji yaliyoambukizwa.
Operesheni hufanywa kulingana na algorithm iliyopangwa zamani: baada ya kufungua malezi (uchochezi au purulent), sehemu ya chombo (kichwa au mkia) huondolewa. Katika hali mbaya, resection kamili ya chombo inafanywa.
Kuna njia mbili za kuingilia upasuaji: wazi na isiyoingia.
Shida
Matokeo mabaya yanaweza kusababisha kuingilia upasuaji wowote. Athari ya mitambo kwenye chombo inaweza kusababisha shida wakati wa ukarabati:
- kutokwa na damu
- uchochezi wa purulent,
- kumeza,
- ugonjwa wa kisukari
- uharibifu wa mishipa ya damu na mishipa karibu na chombo kilichoendeshwa,
- kongosho ya baada ya kazi,
- peritonitis
- kuzidisha kwa aina ya magonjwa sugu.
Kama matokeo ya tiba ya moyo na mishipa, shida za ujazo zinaweza kuibuka.
Ukarabati wa mgonjwa
Baada ya operesheni, mgonjwa huhamishiwa kwenye eneo kubwa la utunzaji, ambapo hali yake inafuatiliwa. Ni ngumu kutambua shida baada ya siku ya kwanza wakati wa siku ya kwanza.
Ufuatiliaji wa shinikizo la damu, hematocrit na sukari ya damu, vigezo vya kemikali ya mkojo, vigezo vingine muhimu hufanywa, uchunguzi wa x-ray unafanywa.
Katika kipindi cha baada ya kazi, kuosha (mtiririko au mgawanyiko) wa maeneo ya uharibifu na suluhisho za antiseptic hufanywa. Katika wiki ya kwanza, kupumzika kwa kitanda hutolewa.
Mgonjwa yuko hospitalini kwa angalau wiki 4. Baada ya kipindi hiki, mgonjwa anaweza kuhamishiwa matibabu ya nje.
Ikiwa hali ya mgonjwa itaendelea kuwa thabiti, siku ya pili atahamishiwa kwa idara ya upasuaji. Mgonjwa hupokea matibabu yaliyowekwa na daktari. Utunzaji unafanywa kwa kuzingatia asili ya uingiliaji wa upasuaji, ukali wa hali hiyo, uwepo wa shida.
Mgonjwa yuko hospitalini kwa angalau wiki 4. Baada ya kipindi hiki, mgonjwa anaweza kuhamishiwa matibabu ya nje. Kuzingatia kupumzika, lishe, kuchukua dawa zilizowekwa inahitajika.
Matembezi mafupi yanaruhusiwa, shughuli zozote za mwili zinakubaliwa.
Tiba ya lishe
Katika ukarabati wa baada ya kazi, jukumu muhimu hupewa lishe ya kliniki na lishe. Siku 2 za kwanza zinaonyesha kufunga, kuanzia siku ya 3 - lishe iliyohifadhiwa (matapeli, uji wa maziwa, jibini la Cottage, chakula cha nusu kioevu bila chumvi, sukari na viungo).
Wakati wa wiki ya kwanza baada ya operesheni, inaruhusiwa kula sahani zilizo na mafuta, katika siku zijazo inashauriwa kuingiza vyakula vya kuchemshwa katika lishe.
Wakati wa wiki ya kwanza baada ya operesheni, inaruhusiwa kula sahani zilizo na mafuta, katika siku zijazo inashauriwa kuingiza vyakula vya kuchemshwa katika lishe.
Kuanzia wiki ya pili, ikiwa hali ya mgonjwa inaruhusu, inaruhusiwa kula samaki wadogo na nyama iliyokonda. Inahitajika kukataa mafuta, viungo, kukaanga, chakula cha kuvuta. Pipi, bidhaa za unga, keki hazijatengwa.
Mazoezi ya tiba ya mwili
Sehemu ya lazima ya mpango wa ukarabati ni LFK. Katika kipindi cha baada ya kazi, ni pamoja na mazoezi ya kupumua na mazoezi ya Cardio. Gymnastics inafanywa chini ya usimamizi wa daktari.
Kulingana na takwimu, kukataa kwa wagonjwa kutoka kwa mazoezi ya physiotherapy huongeza mchakato wa kupona na huongeza hatari ya kurudi tena baada ya upasuaji kwa neoplasms mbaya.
Sehemu ya lazima ya mpango wa ukarabati ni LFK.
Utabiri wa maisha
Baada ya uchunguzi kamili au kuondolewa kwa sehemu ya kongosho, mgonjwa anaweza kuishi kwa muda mrefu, ikiwa tu atapitia kozi ya matibabu na, hadi mwisho wa maisha yake, anakula na kuchukua dawa zilizowekwa na daktari kwa usahihi.
Jukumu la tezi katika maisha ya mwili ni kubwa: hutengeneza homoni na hutoa Enzymes za mwumbo. Kazi ya enzyme na homoni inaweza kulipwa fidia kwa msaada wa tiba mbadala.
Dawa zenye enzyme zimewekwa kwa wagonjwa, wagonjwa wanapaswa kudhibiti viwango vya sukari yao ya damu (kwa sababu ya hatari ya kuongezeka kwa ugonjwa wa kisukari).
Je! Upasuaji wa kongosho hufanywa lini?
Haja ya matibabu ya upasuaji husababishwa na maradhi ya kongosho wakati wa kuangalia vidonda vikali vya tishu za chombo. Kama sheria, operesheni hufanywa katika kesi ambazo chaguzi mbadala husababisha kutofaulu, au wakati mgonjwa yuko katika hali mbaya sana na hatari.
Ikumbukwe kwamba uingiliaji wowote katika chombo cha mwili wa binadamu umejaa kila aina ya matokeo hasi. Njia ya mitambo haitoi dhamana ya kupona mgonjwa, lakini, badala yake, kuna hatari ya kuongezeka kwa picha ya jumla ya afya. Dalili na matibabu ya kongosho kwa watu wazima mara nyingi huingiliana.
Kwa kuongezea, ni daktari tu aliye na sifa ya utaalam mwembamba anayeweza kufanya upasuaji, na sio taasisi zote za matibabu zinaweza kujivunia wataalam kama hao. Kwa hivyo, upasuaji wa kongosho mbele ya kongosho hufanywa katika hali zifuatazo:
- Hali ya mgonjwa, iliyoonyeshwa na awamu ya papo hapo ya ugonjwa unaoharibu. Na picha kama hiyo, mtengano wa tishu za chombo kilicho na ugonjwa wa aina ya necrotic huzingatiwa, wakati michakato ya purulent inaweza kushikamana, ambayo hutumika kama tishio la moja kwa moja kwa maisha ya mgonjwa.
- Uwepo wa kongosho katika fomu ya papo hapo au sugu, ambayo imepita hadi hatua ya necrosis ya kongosho, ambayo ni, kugawanyika kwa necrotic ya tishu hai.
- Asili sugu ya kongosho, ambayo inajulikana na shambulio la mara kwa mara na kali na wakati mfupi wa kusamehewa.
Njia hizi zote kwa kukosekana kwa matibabu ya upasuaji inaweza kusababisha athari mbaya. Kwa kuongezea, njia zozote za matibabu ya kihafidhina hazitatoa matokeo yanayofaa, ambayo ni ishara moja kwa moja kwa operesheni hiyo.

Shida kuu katika kufanya matibabu ya upasuaji
Upelelezi juu ya msingi wa kongosho daima ni ngumu, na vile vile ni ngumu kutabiri, ambayo ni msingi wa idadi ya mambo ambayo yanahusishwa na anatomy ya viungo vya ndani vya secretion iliyochanganywa.
Tishu za viungo vya ndani ni dhaifu sana, kwa hivyo kutokwa na damu kali kunaweza kusababishwa na kudanganywa kidogo. Shida kama hiyo wakati wa kupona mgonjwa haijatengwa.
Kwa kuongezea, katika maeneo ya karibu ya tezi ni viungo muhimu, na uharibifu wao mdogo unaweza kusababisha utapiamlo mkubwa katika mwili wa binadamu, pamoja na matokeo yasiyoweza kubadilika. Siri, pamoja na Enzymes zinazozalishwa moja kwa moja kwenye chombo, huathiri kutoka ndani, ambayo husababisha kuunganika kwa tishu, ikichanganya kwa kiasi kikubwa kozi ya operesheni.
Dalili na matibabu ya kongosho kwa watu wazima
Pancreatitis ya papo hapo inaonyeshwa na dalili zifuatazo:
- Ma maumivu makali ya tumbo na ujanibishaji katika hypochondrium ya kulia na kushoto.
- Mkuu malaise.
- Joto lililoinuliwa la mwili.
- Kichefuchefu na kutapika, lakini baada ya kumwaga tumbo, misaada haifanyi.
- Kumeza au kuhara.
- Dyspnea wastani.
- Hiccups.
- Bloating na usumbufu mwingine katika tumbo.
- Mabadiliko ya rangi ya ngozi - kuonekana kwa matangazo ya hudhurungi, njano au uwekundu wa uso.

Mgonjwa huwekwa kwenye wadi ambayo utunzaji mkubwa unafanywa. Katika hali mbaya, upasuaji unahitajika.
Agiza tiba ya dawa:
- antibiotics
- dawa za kuzuia uchochezi
- Enzymes
- homoni
- kalsiamu
- dawa za choleretic
- mipako ya msingi wa mitishamba.
Aina za uingiliaji wa upasuaji kwa kongosho
Aina zifuatazo za upasuaji wa kongosho zinapatikana:
- Utaratibu wa reseal chombo. Wakati wa mchakato wa matibabu, daktari wa upasuaji hufanya kuondolewa kwa mkia, na pia mwili wa kongosho. Kiasi cha Excision imedhamiriwa na kiwango cha uharibifu. Udanganyifu kama huo unachukuliwa kuwa mzuri katika hali ambapo lesion haiathiri kiini chote. Lishe ya kongosho baada ya upasuaji ni muhimu sana.
- Kwa resetotal rejea inamaanisha kuondolewa kwa mkia, sehemu kubwa ya kichwa cha kongosho na mwili wake. Walakini, ni sehemu kadhaa tu zilizo karibu na duodenum ambazo zinawekwa. Utaratibu huu unafanywa peke na aina ya jumla ya lesion.
- Necrosecvest sahihiomy inafanywa kama sehemu ya udhibiti wa ultrasound, na pia fluoroscopy. Wakati huo huo, giligili hugunduliwa kwenye chombo, hufanya mifereji ya maji kupitia zilizopo maalum. Baada ya hayo, machafu makubwa-ya caliber huletwa ili kuosha cavity na kutekeleza uchimbaji wa utupu. Kama sehemu ya hatua ya mwisho ya matibabu, machafu makubwa hubadilishwa na ndogo, ambayo inachangia uponyaji wa polepole wa jeraha la posta wakati wa kudumisha utiririshaji wa maji. Dalili za upasuaji wa kongosho zinapaswa kuzingatiwa kwa uangalifu.
Miongoni mwa shida za kawaida, abscesses za purulent hupatikana. Wanaweza kutambuliwa na dalili zifuatazo:
- Uwepo wa hali ya kuwa na nguvu.

Ukarabati na utunzaji wa wagonjwa hospitalini
Baada ya upasuaji kwa kongosho, mgonjwa huenda kwa kitengo cha utunzaji mkubwa. Mara ya kwanza, yeye huhifadhiwa katika utunzaji mkubwa, ambapo anapewa utunzaji sahihi, na viashiria muhimu pia vinaangaliwa.
Ustawi wa mgonjwa katika masaa ishirini na nne ya kwanza huchanganya sana uanzishaji wa matatizo ya baada ya ujenzi. Ufuatiliaji wa lazima wa mkojo, shinikizo la damu, pamoja na hematocrit na sukari mwilini. Njia muhimu za ufuatiliaji ni pamoja na x-ray ya kifua na electrocardiogram ya moyo.
Siku ya pili, chini ya hali ya kuridhisha, mgonjwa huhamishiwa kwa idara ya upasuaji, ambayo hutolewa uangalifu unaohitajika pamoja na lishe sahihi na tiba tata. Chakula baada ya upasuaji wa kongosho huchaguliwa kwa uangalifu. Mpango wa matibabu ya baadaye inategemea ukali, na kwa kuongezea, juu ya uwepo au kutokuwepo kwa matokeo mabaya ya operesheni.
Daktari wa upasuaji anabaini kuwa mgonjwa lazima awe chini ya usimamizi wa wafanyikazi wa matibabu kwa mwezi mmoja na nusu hadi miezi miwili baada ya upasuaji. Wakati huu kawaida ni ya kutosha kuruhusu mfumo wa digesheni kuzoea marekebisho, na vile vile kurudi kwenye kazi yake ya kawaida.
Kama mapendekezo ya ukarabati, wagonjwa baada ya kutokwa wanashauriwa kuzingatia kwa umakini kupumzika kabisa, pamoja na kupumzika kwa kitanda, kwa kuongeza, wagonjwa kama hao wanahitaji kupumzika kwa mchana na lishe. Vile vile muhimu ni mazingira katika nyumba na familia. Madaktari hugundua kuwa ndugu na jamaa wanahitajika kumsaidia mgonjwa. Hatua kama hizo zitamwezesha mgonjwa kuwa na ujasiri katika matokeo mafanikio ya tiba inayofuata.
Wiki mbili baada ya kutokwa kutoka kwa wodi ya hospitali, mgonjwa anaruhusiwa kwenda nje, akitembea kwa muda mfupi na hatua isiyoweza kusitishwa. Inapaswa kusisitizwa kuwa katika mchakato wa kupona, wagonjwa ni marufuku madhubuti kutoka kwa kufanya kazi zaidi. Matokeo ya upasuaji wa kongosho yametolewa hapa chini.

Tiba ya postoperative
Kama hivyo, algorithm ya matibabu baada ya upasuaji dhidi ya kongosho ni kuamua na sababu fulani. Ili kuagiza matibabu, daktari anachunguza historia ya matibabu kwa mgonjwa pamoja na matokeo ya mwisho ya uingiliaji, kiwango cha urejesho wa tezi, matokeo ya vipimo vya maabara na utambuzi wa chombo.
Ikiwa hakuna uzalishaji wa insulini wa kongosho wa kutosha, matibabu ya insulini yanaweza kuamuru kwa kuongezewa. Homoni ya syntetisk husaidia kurejesha na kurejesha sukari kwenye mwili wa binadamu.
Inashauriwa kuchukua dawa kusaidia kukuza idadi kubwa ya enzymes, au tayari unayo. Dawa kama hizo zinaboresha utendaji wa vyombo vya kumengenya. Katika tukio ambalo dawa hizi hazijajumuishwa katika regimen ya matibabu, mgonjwa anaweza kuwa na dalili kama kuongezeka kwa malezi ya gesi pamoja na kutokwa na damu, kuhara na kuchomwa kwa moyo.
Ni nini kingine kinachojumuisha matibabu ya kongosho?
Kwa kuongezea, wagonjwa wanapendekezwa zaidi shughuli katika mfumo wa lishe, mazoezi ya matibabu na tiba ya mwili. Aina ya chakula bora ni njia kuu katika kipindi cha kupona. Kuzingatia lishe baada ya upekuaji wa chombo hujumuisha kufunga kwa siku mbili, na siku ya tatu kula chakula kunaruhusiwa. Katika kesi hii, inaruhusiwa kula bidhaa zifuatazo.
- Chai isiyo na sukari na viboreshaji na supu iliyotiwa.
- Porridge katika maziwa na mchele au Buckwheat. Wakati wa kupikia, maziwa inapaswa kupunguzwa na maji.
- Omeled iliyooka, iliyo na protini tu.
- Mkate kavu jana.
- Hadi gramu kumi na tano za siagi kwa siku.
- Jibini la chini la mafuta.

Kabla ya kulala, wagonjwa wanapendekezwa kunywa glasi moja ya kefir yenye mafuta kidogo, ambayo wakati mwingine inaweza kubadilishwa na glasi ya maji ya joto na kuongeza ya asali. Na tu baada ya siku kumi mgonjwa anaruhusiwa kuingiza samaki au bidhaa za nyama kwenye menyu yake.
Utabiri wa matibabu ya upasuaji wa kongosho kwa kongosho
Hatima ya mtu baada ya upasuaji kwenye kongosho imedhamiriwa na mambo mengi, ambayo ni pamoja na hali hiyo kabla ya operesheni, njia za utekelezaji wake pamoja na ubora wa hatua za matibabu na zahanati, na kwa kuongezea, msaada wa mgonjwa mwenyewe na kadhalika.
Ugonjwa au hali ya ugonjwa wa ugonjwa, ikiwa ni aina ya papo hapo ya kuvimba kwa kongosho au cyst, kama matokeo ambayo ghiliba za matibabu zilitumiwa, kama sheria, endelea kuathiri ustawi wa jumla wa mtu, na ugonjwa wa ugonjwa huo.
Kwa mfano, ikiwa resection inafanywa kwa sababu ya saratani, basi kuna hatari kubwa ya kurudi tena. Utabiri juu ya kuishi kwa miaka mitano kwa wagonjwa kama hao ni wa kukatisha tamaa na ni hadi asilimia kumi.
Hata kutokufuata kidogo maagizo ya daktari, kwa mfano, uchovu wa mwili au kiakili, na ulevi katika lishe, kunaweza kuathiri vibaya hali ya mgonjwa, na kusababisha kuzidisha, ambayo inaweza kusababisha matokeo mabaya.
Kwa hivyo, ubora wa maisha ya mgonjwa, na vile vile wakati wake baada ya upasuaji kwenye kongosho, moja kwa moja inategemea nidhamu ya mgonjwa na kufuata maagizo yote ya matibabu.
Je! Unafanya upasuaji wa kongosho? Tuligundua ndio.
Operesheni inafanywa lini?
Haja ya matibabu ya upasuaji ni kwa sababu ya magonjwa ya kongosho, wakati kuna uharibifu mkubwa kwa tishu za chombo. Kawaida operesheni hufanywa katika hali ambapo chaguzi mbadala zimesababisha kutofaulu, au mgonjwa yuko katika hali mbaya sana.
Hii ni kwa sababu ya ukweli kwamba uingiliaji wowote katika chombo cha "zabuni" umejaa matokeo mabaya kadhaa. Njia ya mitambo haina dhamana ya kupona mgonjwa, badala yake, kuna hatari ya kuongezeka kwa picha kubwa.
Kwa kuongezea, daktari wa upasuaji aliye na sifa tu na taaluma nyembamba anaweza kufanya operesheni hiyo, na wataalamu kama hao hawapatikani katika taasisi zote za matibabu.
Upasuaji wa kongosho kwa kongosho hufanywa katika kesi zifuatazo:
- Awamu ya papo hapo ya ugonjwa wa uharibifu. Katika picha hii, mtengano wa tishu za chombo cha asili ya necrotic huzingatiwa, kuongezewa kwa michakato ya purulent sio kutengwa, ambayo inatishia maisha ya mgonjwa.
- Pancreatitis katika fomu ya papo hapo au sugu, ambayo ilibadilishwa kuwa necrosis ya kongosho - necrotic stratification ya tishu hai.
- Pancreatitis sugu, ambayo inaonyeshwa na mashambulizi ya mara kwa mara ya papo hapo na muda mfupi wa kusamehewa.
Njia hizi zote kwa kukosekana kwa tiba ya upasuaji inaweza kusababisha athari mbaya.
Chaguzi zozote za matibabu ya kihafidhina haitoi matokeo unayotaka, ambayo ni ishara ya moja kwa moja kwa operesheni hiyo.
Ugumu wa matibabu ya upasuaji
 Upasuaji wa kongosho unaonekana kuwa ngumu na ngumu kutabiri mchakato, ambayo ni ya msingi wa mambo mengi yanayohusiana na anatomy ya chombo cha ndani cha secretion iliyochanganywa.
Upasuaji wa kongosho unaonekana kuwa ngumu na ngumu kutabiri mchakato, ambayo ni ya msingi wa mambo mengi yanayohusiana na anatomy ya chombo cha ndani cha secretion iliyochanganywa.
Tishu ya chombo cha ndani ni sifa ya kiwango cha juu cha udhaifu, ambayo wakati wa kudanganywa inaweza kusababisha kutokwa na damu nyingi. Shida hii haijatengwa wakati wa kupona mgonjwa.
Viungo vikuu viko karibu na tezi; uharibifu wao mdogo unaweza kusababisha shida kubwa mwilini na matokeo yasiyoweza kubadilika. Siri na Enzymes ambazo zimetolewa moja kwa moja kwenye chombo, huathiri kutoka ndani, ambayo husababisha kupunguka kwa tishu, kwa kiasi kikubwa inachanganya mwendo wa operesheni.
- Katika cavity ya tumbo, yaliyomo ya necrotic au purulent huanza kujilimbikiza, ikiwa kwa lugha ya kisayansi, basi mgonjwa hugunduliwa na peritonitis.
- Kuzidisha kwa magonjwa yanayofanana ambayo yanahusishwa na shughuli za kongosho na utengenezaji wa enzymes.
- Kusimamisha matone kuu kunasababisha kuzidisha kwa kongosho.
- Vipuli laini vya chombo haviponyi, mienendo chanya ya urejeshaji wa kongosho haizingatiwi.
Shida hatari zaidi ni pamoja na kutofaulu kwa viungo vingi, mshtuko wa kongosho na mshono.
Matokeo mabaya baadaye ni pamoja na kuonekana kwa pseudocysts, fistula ya kongosho, maendeleo ya ugonjwa wa kisukari na ukosefu wa kinga ya exocrine.
Utunzaji wa wagonjwa na ukarabati wa mgonjwa
 Baada ya operesheni, mgonjwa hutumwa kwa kitengo cha utunzaji mkubwa. Mara ya kwanza, yuko katika uangalizi mkubwa, ambapo utunzaji sahihi na ufuatiliaji wa ishara muhimu hufanywa.
Baada ya operesheni, mgonjwa hutumwa kwa kitengo cha utunzaji mkubwa. Mara ya kwanza, yuko katika uangalizi mkubwa, ambapo utunzaji sahihi na ufuatiliaji wa ishara muhimu hufanywa.
Hali mbaya ya mgonjwa katika masaa 24 ya kwanza inachanganya sana utambulisho wa shida za baada ya kazi. Hakikisha kufuatilia shinikizo la damu, mkojo, hematocrit, sukari kwenye mwili. Njia za kudhibiti zilizopendekezwa ni pamoja na x-ray ya kifua, ECG.
Siku ya pili, na hali ya kuridhisha, mtu mzima huhamishiwa kwa idara ya upasuaji. Ambapo yeye hupewa huduma inayotakiwa, lishe, tiba tata. Mpango wa matibabu zaidi unategemea ukali, uwepo / kutokuwepo kwa matokeo mabaya ya operesheni.
Mapitio ya madaktari kumbuka kuwa mgonjwa anapaswa kuwa chini ya usimamizi wa wataalamu wa matibabu kwa miezi 1.5-2 baada ya kuingilia kati. Wakati huu ni wa kutosha kwa mfumo wa utumbo kuweza kuzoea marekebisho na kurudi kwenye operesheni ya kawaida.
Mapendekezo ya ukarabati baada ya kutokwa:
- Kupumzika kamili na kupumzika kwa kitanda.
- Mchana alasiri.
- Chakula
Vile vile muhimu ni mazingira katika familia. Madaktari wanasema kwamba jamaa anapaswa kumuunga mkono mgonjwa, hii inampa fursa ya kuwa na uhakika wa maendeleo mazuri ya matibabu zaidi.
Wiki mbili baada ya kutokwa, unaweza kwenda nje na kuchukua matembezi mafupi na hatua isiyokua.
Katika kipindi cha kupona, ni marufuku kabisa kufanya kazi kupita kiasi.
Hii ni nini
Upasuaji wa kongosho kwa kongosho, kulingana na kesi fulani, inaweza kuwa ya asili tofauti, inaweza kuwa ngumu sana.
Operesheni hiyo inafanywa baada ya kufafanuliwa kwa sababu fulani, haswa uwepo wa utofautishaji wa tishu zilizoharibiwa kutoka kwa wenye afya, uwepo wa mchakato wa purulent - necrotic katika kongosho, kiwango cha uchochezi na uwepo wa magonjwa yanayowezekana ya njia ya utumbo. Njia ya utendaji hufanywa kwa kutumia laparoscopy, njia ya translateaparotomy ya kuchunguza kongosho na tumbo la tumbo.
Katika mchakato wa laparoscopy ya pancreatitis enzymatic peritonitis, mifereji ya laporoscopic ya cavity ya tumbo imewekwa, na baada ya hayo - dialysis ya peritoneal na infusion ya dawa. Operesheni hiyo inafanywa chini ya usimamizi wa laparoscope. Microirrigators zimeunganishwa na ufunguzi wa tezi na nafasi ya kushoto ya subphrenic, na bomba la kipenyo kikubwa huletwa kupitia kuchomwa kidogo kwa ukuta wa tumbo katika eneo la kushoto la iliac ndani ya pelvis ndogo.
Suluhisho za kucharaza zina vyenye dawa za kuzuia magonjwa, kinga, cytostatiki, antiseptics, suluhisho la sukari. Njia hiyo ni nzuri tu katika siku tatu za kwanza baada ya kurekebisha mwanzo wa peritonitis ya papo hapo. Njia hiyo haifanyiki na necrosis ya kongosho ya mafuta, na vile vile na ugonjwa wa kongosho wa biliary. Mtengano wa njia ya biliary katika pancreatogenic peritonitis hufanywa na mifereji ya laparoscopic ya cavity ya tumbo, iliyoongezewa na matumizi ya cholecystoma.
Katika kesi wakati fomu ya kongosho ya kongosho imewekwa wakati wa laparotomy, tishu zinazozunguka kongosho huingizwa na muundo wa novocaine na antibiotic, cytostatics, na inhibitors za proteni. Kwa infusions zaidi ya madawa ya kulevya, microirrigator huletwa ndani ya mzizi wa mesentery ya koloni inayoingiliana. Baada ya kufanya mifereji ya ufunguzi wa sanduku la kuweka na matumizi ya cholecystoma. Ili kuzuia ingress ya enzymes na kuenea kwa bidhaa zenye mtengano zenye sumu kwenye tishu za kurudi nyuma, mwili na mkia wa kongosho hutolewa kwa nyuzi ya parapancreatic. Ikiwa necrosis inaendelea baada ya upasuaji, relaparatomy inafanywa, kutofaa kwake kunahusishwa na mzigo mkubwa kwenye mwili dhaifu.

Moja ya aina ya magonjwa yanayohitaji matibabu ya upasuaji ni kongosho ya kuhesabu, sifa ambayo ni uwepo wa calculi kwenye kongosho. Wakati jiwe limewekwa ndani ya ducts, ukuta wa duct pekee ndio uliotengwa. Ikiwa kuna mawe kadhaa, basi mgawanyiko unafanywa kando ya tezi nzima. Katika hali nyingine, resection kamili ya chombo kilichoharibiwa na calculi imeonyeshwa.
Wakati cyst hugunduliwa katika kongosho, huondolewa pamoja na sehemu ya tezi. Wakati mwingine kuondolewa kwa chombo kamili inahitajika. Wakati wa kugundua saratani, njia kali za matibabu hutumiwa.
Uingiliaji mbaya sana kwa kongosho ya papo hapo ni kongosho. Operesheni hiyo inafanywa na necrosis kamili ya kongosho; wakati wa upasuaji, sehemu ya tezi na 12 ya pete ya matumbo imesalia.
Operesheni hii haihakikishi kupona na kuboresha hali ya maisha, ni ya kiwewe, ina asilimia kubwa ya vifo. Badilisha njia hii inaweza kuwa cyrodistribution, ambayo inafanywa na hemorrhagic pancreatic necrosis. Wakati wa operesheni, tishu hufunuliwa na joto la juu-chini. Katika tovuti ya mfiduo, tishu zenye afya huundwa. Katika kesi ya kugunduliwa kwa njia za kuunganika zinazohusiana na njia ya biliary, matumizi ya njia hii hairuhusiwi, kwani kuna hatari ya uharibifu wa gallbladder, 12 - ya utumbo na tumbo.
Njia ya endoscopic hutumiwa kwa shida za ndani za ugonjwa wa kongosho sugu, wakati kuna pseudocysts, kupunguzwa kwa tezi kuu ya tezi, uwepo wa mawe kwenye matundu ya kongosho au kibofu cha nduru. Wanaweza kusababisha shinikizo la damu la kongosho na huhitaji njia za kuingiliana za endoscopic.
Utaratibu maarufu zaidi ni sphincterotomy, ambayo inaambatana na uingizwaji wa endoprosthesis kuu ya kongosho, mbele ya jiwe - uchimbaji wake au lithotripsy, mifereji ya cyst. Endoprosthesis lazima ibadilishwe kila miezi 3, katika hali kama hizo, tiba ya kuzuia uchochezi inashauriwa kwa mwaka.
Utabiri wa matibabu ya aina za uharibifu wa kongosho ni duni, kwani kuna asilimia kubwa ya vifo.
Dalili za
Pamoja na maendeleo ya kongosho na mpito wake kwa fomu sugu, ukiukwaji wa muundo wa morphological wa tishu za tezi huonekana, haswa, cysts, mawe, stenosis ya duct kuu ya kongosho au ducts ya bile, kuongezeka kwa saizi ya kichwa cha tezi kama matokeo ya kuonekana kwa kongosho la kufyonza au kunakota hupatikana. Mabadiliko pia huzingatiwa mbele ya ukiukaji wa viungo vya karibu, kama vile 12-duodenum, tumbo la mviringo, ducts za bile, mshipa wa portal na ducts zake.
Ikiwa patholojia hapo juu zinagunduliwa, kulazwa kwa mgonjwa hupangwa. Kuzorota hugunduliwa na maumivu yanayoongezeka, ishara za kuwashwa kwa peritoneal, ulevi, amylase iliyoongezeka katika damu na mkojo.
Kozi sugu ni sifa ya uwepo wa kila wakati wa dalili za ugonjwa kama matokeo ya uchochezi na nyuzi za tishu za tezi. Njia ya upasuaji hutumiwa katika hatua za awali za ugonjwa ikiwa kuna dalili za peritonitis, maumivu makali na jaundice ya kuzuia imewekwa, na pia mbele ya mawe katika kibofu cha mkojo na ducts. Mara chache, operesheni hufanywa wakati pancreatitis sugu inatokea na kutokwa na damu kwa papo hapo kwenye patse ya patseudocyst au kwenye lumen ya njia ya utumbo, au wakati kuna kupasuka kwa cyst.
Dalili za operesheni ni:
- Maudhi maumivu nyuma ya tumbo kwa hatua ya dawa,
- Pancreatitis ya ndani, kama matokeo ya mchakato wa uchochezi wa muda mrefu dhidi ya msingi wa kazi ya chombo kilichopungua, kuna kuongezeka kwa tishu za kuunganishwa na malezi ya makovu, pamoja na kuongezeka kwa wingi na saizi ya kongosho. Hali inaweza kufanana na dalili za saratani,
- Kutengwa kwa mfereji mkuu wa kongosho,
- Stenosis ya njia ya biliary ya ndani,
- Ukiukaji wa portal au bora mesenteric,
- Pseudo-cysts za muda mrefu
- Stenosis kali ya 12 - pete ya matumbo.
Kinachoondolewa
Operesheni hiyo inafanywa kwa kutoa ufikiaji wa kongosho, na kuifanya kwa mionzi ya juu ya kupita. Mchozi hutumiwa kufungua tumbo. Baada ya kufungua, kongosho hutengwa kwa kutenganisha mishipa na mesentery ya matumbo, na pia kwa kutumia ligini kwa vyombo vya karibu. Kisha kongosho hutolewa. Katika hali nyingine, sio kamili, lakini kuondolewa kwa sehemu ya kongosho imewekwa.
Kwa utambuzi anuwai, sehemu fulani ya chombo huondolewa. Katika hali nyingi, kichwa au mkia wa chombo huondolewa. Wakati wa kuondoa kichwa, utaratibu wa Whipple unafanywa. Utaratibu unafanywa katika hatua mbili:
- Kuondoa sehemu ambayo ugonjwa wa ugonjwa unabuniwa,
- Kufanya ujanja ili kurejesha mfereji wa mmeng'enyo, kazi ya gallbladder na ducts zake.
Udanganyifu unafanywa chini ya anesthesia ya jumla. Ili kutoa ufikiaji wa kongosho, matukio kadhaa madogo yanafanywa kupitia ambayo chombo huchunguzwa kwa kutumia laparoscope.
Baada ya hayo, vyombo ambavyo gland inalishwa hufungwa na kutolewa. Katika hali nyingine, viungo vya jirani pia vinaendeshwa.
Ili kurejesha mfumo wa kumengenya, mwili wa tezi umeunganishwa kwa tumbo na sehemu ya kati ya utumbo mdogo.
Katika kesi ya tumor katika mkia wa kongosho, operesheni hufanywa, ambayo huitwa pancreotomy ya sehemu ya mbali. Mkia wa tezi huondolewa, na kisha chombo hung'olewa kando ya mstari uliokatwa. Kichwa cha kongosho huondolewa tu kwa dalili kali, kwani operesheni hiyo ni ngumu na iliyojaa shida na hata kifo wakati wa operesheni au baada.
Je! Shughuli hizi zinaitwa
Mbinu anuwai hutumiwa kurejesha utaftaji wa secretion ya kongosho na kuondoa tishu za necrotic, uchochezi uchungu na kuacha kutokwa na damu ndani ya tumbo:
- Laparotomy na necondolaomy. Hizi ni shughuli za tumbo. Nafasi ya kurudi nyuma hufunguliwa, pus inatamaniwa na tishu za necrotic huondolewa, na tishu za chombo zenye kuaminika huhifadhiwa ikiwa inawezekana.
- Ufungaji uliofungwa pamoja na necondolaomy ya kardinali.
- Mifereji ya endoscopic. Kuna chaguzi nyingi za mifereji ya maji na kuondolewa kwa tishu za necrotic, moja ambayo ni pamoja na upanuzi wa ndani wa mfereji wa mifereji ya maji, uliofanywa chini ya udhibiti wa CT.
- Punch - sindano moja ya suluhisho maalum ndani ya mtazamo wa chombo cha necrotic. Njia hii inawezekana tu na necrosis isiyo na kuzaa, bila mchakato wa uchochezi kwenye chombo.
- Kuangalia upya na kupandikiza. Kuangalia tena ni sehemu ya kuondolewa kwa chombo kilichoathiriwa. Iron ina antigenicity ya juu, ambayo inachanganya kuishi kwake wakati wa kupandikizwa. Mara nyingi chombo kilichopandikizwa kinakataliwa kwa siku ya 5-6 baada ya operesheni.
Kulingana na shida zilizoainishwa, zifuatazo zinaweza kufanywa:
- Matibabu ya kawaida ya endoscopic,
- Uingiliaji wa laparotomy.
Matokeo na Shida
Upasuaji unaweza kuathiri vibaya afya ya mgonjwa. Operesheni hiyo inaweza kuchochea ukuaji wa ugonjwa wa peritonitis, kuzidisha kwa ugonjwa unaohusiana na utengenezaji wa Enzymes, kutokwa na damu nyingi na kupona polepole kwa tishu baada ya upasuaji, athari hasi ya operesheni kwa sharti la viungo vya karibu vinawezekana.
Mgonjwa baada ya upasuaji anapaswa kuwa hospitalini kwa karibu mwezi. Hii itasaidia kurekebisha shida zinazowezekana kwa wakati. Baada ya operesheni, inashauriwa kuchukua enzymes za insulin na digestive, physiotherapy na lishe ya matibabu imewekwa.
Katika kipindi cha baada ya kazi, kuna hatari ya kuziba miiko kuu inayoondoa enzymes. Kutokwa na damu nyingi baada ya upasuaji na ukosefu wa nguvu ya uponyaji wa tishu za kongosho pia ni shida hatari.
Baada ya operesheni, mgonjwa amepewa lishe maalum, meza ya lishe namba 5 inakaribishwa kila wakati. Mfumo wa lishe unajumuisha kutengwa kwa vyakula vibaya, viungo, mafuta na kukaanga, vinywaji vya kaboni, pombe, kahawa, chai kali, na keki kutoka kwa lishe.

Lishe ya sehemu ni muhimu wakati huo huo wa siku kuharakisha utengenezaji wa Enzymes zinazohusika katika mchakato wa digestion. Chakula kinapaswa kuchukuliwa kuchemshwa, kuoka au kutumiwa, kwa sehemu ndogo. Kiwango cha kila siku cha siagi iliyotumiwa haipaswi kuzidi g.25. Mafuta ya mboga, jelly, supu zilizosukwa, porous za mucous, jelly ya asili, mchuzi wa rosehip ni muhimu.
Inahitajika kufuata lishe kwa maisha yote; ukiukaji wa lishe iliyoundwa maalum inaweza kusababisha shida kubwa.
Uboreshaji baada ya upasuaji hutegemea mambo mengi.Utabiri wa ugonjwa wa ugonjwa huathiriwa na sababu ya kuchagua upasuaji kama njia ya matibabu, kiwango cha uharibifu wa chombo na kiwango cha uingiliaji wa upasuaji, hali ya jumla ya mgonjwa, uwepo wa ugonjwa wa ugonjwa katika kipindi cha baada ya kazi, ubora wa matukio ya baada ya kazi na ya utaftaji, kufuata maagizo ya daktari, pamoja na lishe.
Ukiukaji wowote wa mapendekezo ya madaktari, shughuli za mwili kupita kiasi, hisia za kupita kiasi zinaweza kusababisha kuzidisha kwa ugonjwa huo. Na pancreatitis ya vileo, na matumizi ya vinywaji vileo, matarajio ya maisha hupungua sana.
Ubora wa maisha baada ya operesheni kwenye kongosho inategemea sana mgonjwa. Kwa mujibu wa maagizo ya daktari na uingiliaji wa upasuaji uliofanywa vizuri, ongezeko la ubora wa maisha ni kumbukumbu kwa wagonjwa wengi.
Ndugu wasomaji, maoni yako ni muhimu sana kwetu - kwa hivyo, tutafurahi kukumbuka operesheni ya kongosho katika maoni, itakuwa muhimu pia kwa watumiaji wengine wa tovuti.

Nikolay
Baada ya jeraha la kongosho, waligundua kutokwa na damu, madaktari waliamua kufanyiwa upasuaji. Operesheni hiyo ilifanywa chini ya anesthesia ya jumla. Sehemu iliyoharibiwa ya chombo (mkia) iliondolewa, baada ya operesheni, kozi ndefu ya ukarabati ilichukuliwa. Mimi hufuata chakula kila wakati, hali yangu ni nzuri, hakukuwa na shida za kazi.
Alexey
Hospitali ilihamishwa katika hali mbaya. Operesheni hiyo ilifanywa bila utafiti mwingi, kwani hakukuwa na wakati. Utambuzi ulikuwa wa kongosho wa necrotic na ugonjwa wa pus. Operesheni hiyo ilidumu kwa masaa 6. Alitumia hospitalini miezi 2. Baada ya kutokwa, physiotherapy na lishe maalum ziliamriwa. Mimi hula tu vyombo vilivyosafishwa, karibu bila chumvi na sukari. Najisikia vizuri.
Matibabu ya postoperative
 Algorithm ya tiba baada ya kuingilia juu ya msingi wa kongosho ni kwa sababu fulani. Kuamuru matibabu, daktari anasoma historia ya matibabu ya mgonjwa, matokeo ya mwisho ya kuingilia, kiwango cha matengenezo ya tezi, matokeo ya vipimo vya maabara na utambuzi wa chombo.
Algorithm ya tiba baada ya kuingilia juu ya msingi wa kongosho ni kwa sababu fulani. Kuamuru matibabu, daktari anasoma historia ya matibabu ya mgonjwa, matokeo ya mwisho ya kuingilia, kiwango cha matengenezo ya tezi, matokeo ya vipimo vya maabara na utambuzi wa chombo.
Kwa kutokuwepo kwa kutosha kwa insulini na kongosho, tiba ya insulini imewekwa. Homoni ya syntetiki husaidia kurejesha na kurefusha sukari ndani ya mwili.
Inashauriwa kuchukua dawa ambazo husaidia kukuza idadi kubwa ya enzymes, au tayari unayo. Wanachangia kuanzishwa kwa utendaji wa njia ya kumengenya. Ikiwa dawa hizi hazijajumuishwa kwenye regimen ya matibabu, basi mgonjwa huwa na dalili kama vile kuongezeka kwa malezi ya gesi, kutokwa na damu, kuhara, kuumia kwa moyo.
Kwa kuongeza, shughuli zifuatazo zinapendekezwa:
- Lishe ya lishe.
- Gymnastiki ya matibabu.
- Tiba ya mwili.
Lishe yenye usawa huonekana kama sehemu kubwa ya kipindi cha kupona kwa mgonjwa. Lishe baada ya resection ya chombo inajumuisha kufunga kwa siku mbili. Siku ya tatu, kula chakula kunakubalika. Unaweza kula yafuatayo:
- Punguza chai isiyo na sukari na viboreshaji.
- Supu iliyotiwa.
- Porridge katika maziwa (mchele au Buckwheat). Wakati wa kuandaa, maziwa hupigwa na maji.
- Omeled iliyooka (squirrels tu).
- Mkate kavu, jana tu.
- Hadi 15 g ya siagi kwa siku.
- Jibini la chini la mafuta ya jibini.
Kabla tu ya kulala, inashauriwa kunywa glasi ya kefir yenye mafuta kidogo. Wakati mwingine hubadilishwa na glasi ya maji ya joto na kuongeza ya asali kidogo. T
tu baada ya siku 10 mgonjwa anaruhusiwa kujumuisha bidhaa zingine za samaki na nyama kwenye menyu.
Utambuzi baada ya upasuaji kwenye gland
 Hatima ya mtu baada ya upasuaji kwenye kongosho imedhamiriwa na sababu nyingi. Hii ni pamoja na hali kabla ya operesheni, njia ya uingiliaji, ubora wa hatua za matibabu na zahanati, msaada wa mgonjwa mwenyewe, nk.
Hatima ya mtu baada ya upasuaji kwenye kongosho imedhamiriwa na sababu nyingi. Hii ni pamoja na hali kabla ya operesheni, njia ya uingiliaji, ubora wa hatua za matibabu na zahanati, msaada wa mgonjwa mwenyewe, nk.
Ugonjwa au hali ya ugonjwa wa ugonjwa, ikiwa ni sehemu ya papo hapo ya uchochezi wa kongosho au cyst, kama matokeo ambayo udanganyifu wa matibabu ulifanyika, kama sheria, endelea kuathiri ustawi wa mgonjwa na ugonjwa wa ugonjwa.
Kwa mfano, ikiwa resection ni kwa sababu ya saratani, basi kuna hatari kubwa ya kurudi tena. Utabiri wa kuishi kwa miaka 5 ya wagonjwa kama hao ni wa kukatisha tamaa, hadi 10%.
Hata ukiukwaji mdogo wa mapendekezo ya daktari - upungufu wa mwili au kiakili, unyonge katika lishe, nk, unaweza kuathiri vibaya hali ya mgonjwa. Wao husababisha kuzidisha ambayo huisha katika matokeo mabaya.
Kama matokeo: ubora wa maisha na muda wake baada ya upasuaji kwenye kongosho inategemea nidhamu ya mgonjwa mwenyewe, kufuata mahitaji yote na miadi ya mtaalamu wa matibabu.
Kuhusu matibabu ya kongosho inaelezewa kwenye video katika nakala hii.
Katika hali gani upasuaji huonyeshwa kwa kongosho ya papo hapo?
Upasuaji kwa kongosho ya papo hapo inafanywa kwa njia mbili:
- laparotomy, ambayo daktari anapata kongosho kupitia njia ya kupita kwenye ukuta wa tumbo na katika mkoa wa lumbar,
- njia za vamizi ambazo haziingiliani (laparoscopy, uingiliaji wa kuchimba visima), ambayo hufanywa kupitia punctures kwenye ukuta wa tumbo la mgonjwa.
Laparotomy inafanywa ikiwa shida za puranini za pancreatonecrosis zinafunuliwa: jipu, cysts iliyoambukizwa na pseudocysts, pancreatonecrosis ya kawaida iliyoambukizwa, cellulitis yaetroperitoneal, peritonitis.
Laparoscopy na kuchomwa kwa kufuatiwa na mifereji ya maji hutumiwa kuondoa athari katika ugonjwa wa aseptiki ya ugonjwa na yaliyomo katika fomu ya maji yaliyoambukizwa. Njia za uvamizi za chini pia zinaweza kutumika kama hatua ya maandalizi ya laparotomy.
Taratibu za kawaida za upasuaji wa kongosho ya papo hapo
- Kutengwa kwa mbali kongosho. Inarudisha nyuma kuondolewa kwa mkia na mwili wa kongosho wa saizi anuwai. Inafanywa katika kesi ambapo uharibifu wa kongosho ni mdogo na haitoi chombo nzima.
- Urejesho wa jumla lina kuondoa mkia, mwili na kichwa kikubwa cha kongosho. Sehemu tu karibu na duodenum huhifadhiwa. Operesheni inaruhusiwa tu na uharibifu kamili wa tezi. Kwa kuwa chombo hiki hakijapakiwa, ni tu kupandikiza kongosho inaweza kurejesha kazi yake kikamilifu baada ya operesheni kama hiyo.
- Necsesecvest sahihiomy uliofanywa chini ya usimamizi wa ultrasound na fluoroscopy. Fomu za kugundua za kongosho huchomwa na yaliyomo huondolewa kwa kutumia mirija ya mifereji ya maji. Ijayo, machafu makubwa ya caliber huletwa ndani ya cavity na rinsing na uchimbaji wa utupu hufanywa. Katika hatua ya mwisho ya matibabu, maji machafu makubwa hubadilishwa na ndogo-caliber, ambayo inahakikisha uponyaji wa polepole wa jeraha na jeraha la posta wakati wa kudumisha utiririshaji wa maji kutoka kwake.
Lishe na regimen ya mgonjwa baada ya upasuaji wa kongosho
Katika siku 2 za kwanza baada ya upasuaji, mgonjwa ana njaa. Halafu, chai, supu za mboga zilizosokotwa, nafaka za kuchemsha, mafuta ya protini ya mvuke, nyufa, jibini la Cottage huletwa hatua kwa hatua kwenye lishe, ambayo ni yote ambayo yanaweza kuliwa baada ya upasuaji wa kongosho wakati wa wiki ya kwanza.
Katika siku zijazo, wagonjwa hufuata lishe ya kawaida kwa magonjwa ya mfumo wa utumbo. Shughuli ya mwili ya mgonjwa imedhamiriwa na kiasi cha operesheni.